今回のキーワードは,
米国医療従事者におけるデルタ株感染の増加とワクチン有効性の低下,ギラン・バレー症候群の既往のある人でもmRNAワクチンの安全性は高い,武漢の感染者の1年後の調査で,少なくとも1つの後遺症がある患者の割合は49%,呼吸不全の予後に肺におけるウイルス量が関与するが,二次的な細菌感染は関連しない,パンデミック時における幼い子供における体重増加,COVID-19に関連する急性散在性脳脊髄炎と急性出血性白質脳炎は予後不良である,インドのパンデミック禍における鼻・眼・脳ムコール症のアウトブレイク,ファイザー・ワクチンはMS患者における再発の短期的リスクを増加させない,です.
1番目の論文は,先週のイスラエルに続き,米国の医療従事者において
「デルタ株に対してはワクチン接種のみでは感染者増加は抑えられない」という報告です.医療従事者のブレークスルー感染は医療崩壊に直結します.やはり医療従事者や施設入居者等におけるブースター接種の議論は必要と思われます.ニュースを見ると,分科会が,ワクチン接種が進めば社会活動の制限を緩められる可能性があると議論しています.しかしそう単純な話ではなく,海外の状況を見て科学的に考える必要があります.
また2~4番目の論文はイスラエル,中国,米国からのものですが,いずれもしっかりとした医療情報や患者追跡のシステムが構築されている国だからこそできた研究です.言い換えると,
診療データに,健診やワクチン接種のデータ,さらにゲノムデータなどを連結する仕組みが整備されているということです.欧州や米国の神経学会でもprecision medicine(患者の個人レベルで最適な治療方法を分析・選択して行う医療)の活発な議論が始まっていますが,これも上述の医療基盤がなければできません.日本との大きな差を感じます.専門医制度とか働き方改革の議論も必要ですが,国にはこのようなことを考えていただきたいです.
◆米国医療従事者におけるデルタ株感染の増加とワクチン有効性の低下.
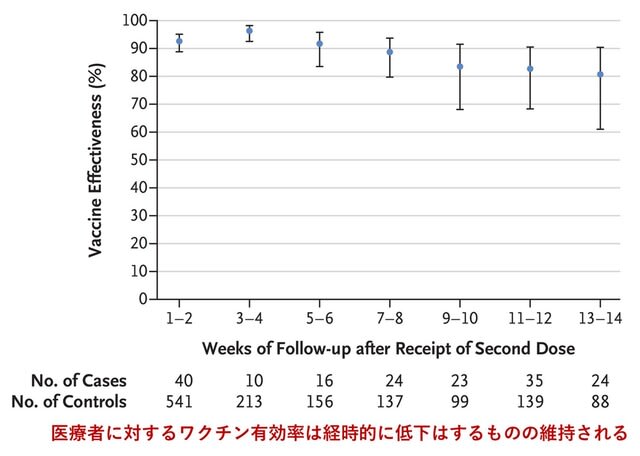
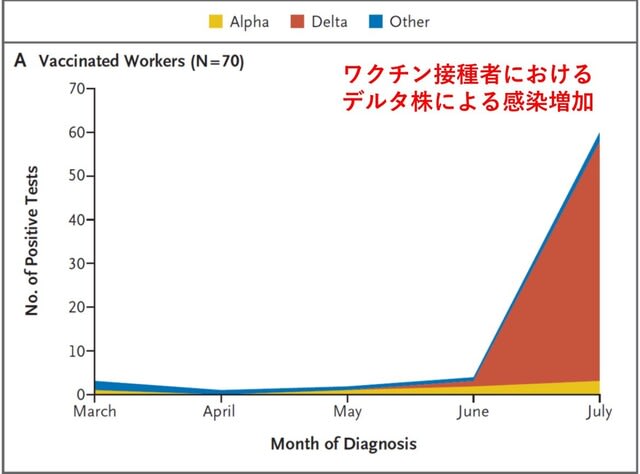
米国カリフォルニア大学サンディエゴ校の医療従事者におけるワクチンの有効性の検討が報告された.2020年12月中旬にmRNAワクチン接種が開始され,3月までに医療従事者の76%が完全ワクチン状態となり,7月には83%になった.2021年2月初旬には,感染者数が劇的に減少した.6月15日にカリフォルニア州ではマスク着用義務が終了した.一方,デルタ株は4月中旬に出現し,7月末までに分離ウイルスの95%以上を占めるようになった(図1).その後,完全ワクチン状態の人も含めて,感染が急速に増加した.2021年3月から7月までに,227人がPCR陽性となった.うち130人(57.3%)は完全ワクチン状態であった.このうち109名(83.8%)に症状を呈した.死亡者はいなかった.ワクチンの有効性は,3~ 6月までは90%を超えていたが,7月には65.5%に低下した.7月の罹患率を,ワクチン接種を完了した時期により分析したところ,3~5月では3.7/1000人であったが,1~2月の接種では6.7/1000人に増加した(ちなみに未接種では16.4/1000人).以上より,
デルタ株に対するワクチンの有効性は低下しており,接種後時間が経つにつれて弱まる可能性が示唆された.感染拡大の原因として,デルタ株の出現,時間経過に伴う免疫力の低下,さらにマスク着用義務の終了が考えられる.ワクチン接種を増やす努力を続けること,屋内でのマスク着用,集中的な検査戦略に加え,ブースター接種が必要になるかもしれない.
New Engl J Med. Sep 1, 2021.(doi.org/10.1056/NEJMc2112981)
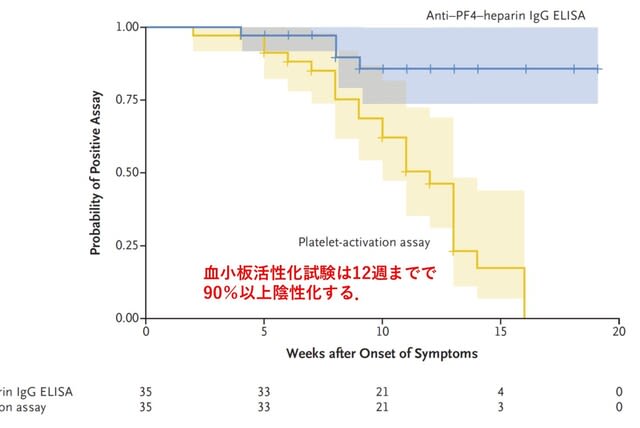
◆ギラン・バレー症候群の既往のある人でもmRNAワクチンの安全性は高い.
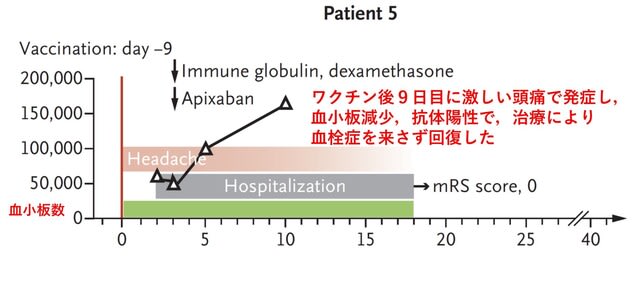
イスラエルからの報告で,ファイザー・ワクチン接種者におけるギラン・バレー症候群(GBS)の再発について検討した研究が報告された.イスラエル人口の4分の1に相当する250万人以上を対象に,後方視的コホート研究を行った.イスラエルには全国的なデータベースがあり,過去20年以上にわたって診療所や病院での診断やワクチン接種などの記録が登録されている.そして2000年から2020年の間にGBSの症例が702名確認された.うち337名(48%)は女性で,平均年齢は53歳であった.702名中,579名はワクチンを1回接種,539名は2回接種していた.579名のうち,ワクチン接種後に48名が病院を受診した.24名は一過性の非神経症状で,24時間以内に帰宅したが,残り24名はさまざまな症状のために入院した.神経学的症状を認めたのは5名のみであった.2名は異常知覚で,1名は数か月にわたる振戦があり,1名はけいれん発作であった.いずれも早期に退院した.5人目の患者は,1回目のワクチン接種直後から進行性の下肢の脱力感と異常感覚が出現し,数週間持続した.2回目のワクチン接種の数日後,患者は入院した.感覚・運動脱髄性ポリニューロパチーと診断した.血漿交換療法が有効で,下肢の筋力低下は著しく改善し,異常感覚も消失,軽度の近位筋筋力低下のみを残し退院した.以上より,
702名のGBS患者を対象としたこのコホート研究では,再発のために短期間の治療を必要とした患者は1名のみであり,リスクは最小限と考えられた.COVID-19ワクチンの禁忌としてGBSの既往歴は含まれていないが,今回の研究でもこの方針が支持された.
JAMA Neurol. Sep 1, 2021.(doi.org/10.1001/jamaneurol.2021.3287)
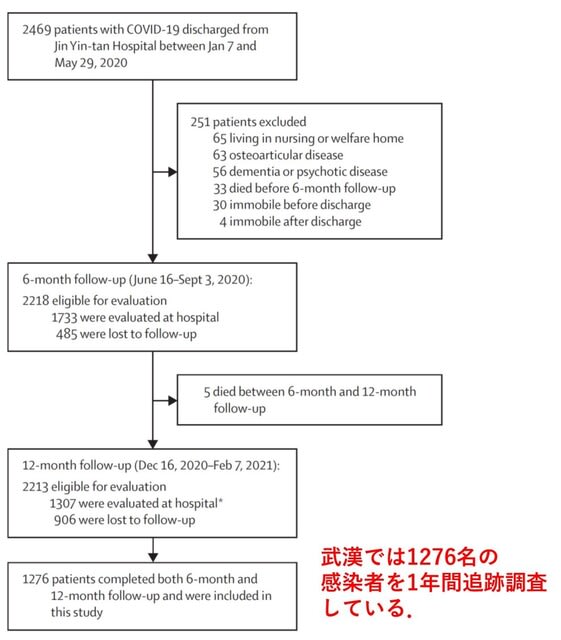
◆武漢の感染者の1年後の調査で,少なくとも1つの後遺症がある患者の割合は49%.
中国武漢のJin Yin-tan病院を退院した成人1276名を対象として,退院後6ヵ月と12ヵ月後の状況を検討した研究が報告された(図2).患者の年齢中央値は59.0歳で,男性が53%であった.症状として疲労感や筋力低下が最も多く認められた.少なくとも1つの後遺症(睡眠障害,動悸,関節痛,胸痛など)がある患者の割合は,6ヵ月後の68%から12ヵ月後の49%に減少した(p<0.0001).mMRC息切れスコアが1以上の呼吸困難を有する患者の割合は,6ヵ月後の26%から12ヵ月後の30%へとわずかに増加した(p=0.014).さらに不安や抑うつは,6カ月後の23%から12カ月後の26%に増加した(p=0.015).患者の88%が,12カ月後には元の仕事に復帰していた.男性と比較して,女性は,疲労感または筋力低下のオッズ比が1.43,不安または抑うつのオッズ比が2.00,拡散障害のオッズ比が2.97であった.また対照群と比較して,12カ月時点で,運動能力,痛みや不快感,不安や抑うつの問題が多かった.以上より
多くの感染者は,1年間の追跡調査で身体的および機能的に回復し,元の仕事や生活に復帰していた.しかし 12ヵ月後の健康状態は,対照群と比較してまだ低く,多くの患者にとってCOVID-19からの完全な回復には1年以上かかることが示唆された.→ 武漢では1276名の感染者を1年間追跡調査し,long COVIDに対するしっかりとした検討を行っている.
Lancet. August 28, 2021(doi.org/10.1016/S0140-6736(21)01755-4)
◆呼吸不全の予後に肺におけるウイルス量が関与するが,二次的な細菌感染は関連しない.
米国から人工呼吸器管理を要する重症成人患者589 名を対象として,二次的な細菌感染の併発がCOVID-19 の予後を増悪するか検討した前方視的コホート研究が報告された.気管支鏡検査を受けた142名では,SARS-CoV-2ウイルス定量,メタゲノミクスおよびメタトランスクリプトミクスによる下気道マイクロバイオームの解析,宿主の免疫反応を検討した.この結果,二次的な細菌感染は,致命的な転帰とは関連していなかった.予後不良はウイルス量の増加,抗SARS-CoV-2抗体の低下,下気道における宿主のトランスクリプトームプロファイルの違いに関連していた.以上より,
呼吸不全に対する治療戦略は,ウイルスの複製を減らし,宿主の免疫反応を最大限に高めることであると考えられた(ただし入院後2週間以上生存した患者が本研究の対象になっていることには注意を要する).
Nat Microbiol. Aug 31, 2021(doi.org/10.1038/s41564-021-00961-5)
◆パンデミック時における幼い子供における体重増加.
COVID-19パンデミックは,成人における体重増加を引き起こすことが報告されているが,児童および青少年においては不明である.米国から学齢期の若者の体重変化を評価した研究が報告された.結果として,パンデミック時には,パンデミック前よりも体重が増加した.年齢別でBody Mass Indexの増加が最も大きかったのは5歳から11歳で1.57増加,12歳から15歳で0.91,16歳から17歳で0.48であった.体重に換算すると5歳から11歳で2.30kg増加,12歳から15歳で2.31kg,16歳から17歳で1.03kg増加したことになる.パンデミック期間中,5歳から11歳の肥満は36.2%から45.7%に増加していた.
COVID-19パンデミック時には特に幼い子供における体重増加に注意する必要がある.
JAMA. August 27, 2021.(doi.org/10.1001/jama.2021.15036)
◆COVID-19に関連する急性散在性脳脊髄炎と急性出血性白質脳炎は予後不良である.
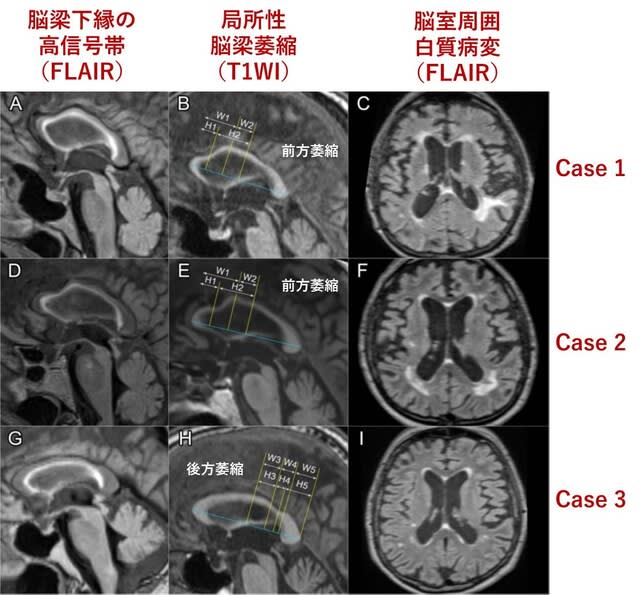
COVID-19に関連する急性散在性脳脊髄炎(ADEM)と急性出血性白質脳炎(AHLE)についてのシステマティックレビューが報告された.8カ国からの26の症例報告または症例集積研究と,米国MGHの自験例4例(図3)を合わせた46例(男性28名,年齢中央値49.5歳,1/3が50歳以上)を検討した.COVID-19感染は91%の症例で確認され,67%の症例ではICU治療を要した.ADEMが31例,AHLEが15例で,発症直後のmRSスコアの中央値は5(寝たきり)であった.抗MOG抗体は稀であった(1/15例).髄液で炎症所見を認めない症例が30%に認められた.頭部MRIでの出血は42%に認められた.70%が免疫療法を受け,そのなかではステロイド,IVIG,血漿交換が多かった.最終的なmRSスコアは64%で4以上であり,うち32%は死亡した.
パンデミック前のADEM症例と異なり,COVID-19に関連するADEMおよびAHLE症例は,発症時の年齢が高く,重症の先行感染を経験し,画像上の出血頻度が高く,高い死亡率を含む予後不良の転帰が認められた.
Neurol Neuroimmunol Neuroinflamm. August 27, 2021.(doi.org/10.1212/NXI.0000000000001080)
◆インドのパンデミック禍における鼻・眼・脳ムコール症のアウトブレイク.
インドでは2021年5月にCOVID-19感染第2波が生じたのと同時に,鼻,眼,脳を侵すムコール属真菌感染症である鼻・眼・脳ムコール症(rhino-oculo-cerebral mucormycosis;ROCM)がアウトブレイクし,治療薬であるアンフォテリシンBが深刻に不足する事態に陥った.ROCMでは真菌の胞子は鼻腔内に定着し,血管侵襲性の高いため副鼻腔,眼窩,海綿静脈洞,髄膜,そして最終的に脳へと広がっていく.危険因子には糖尿病,血液悪性腫瘍,免疫抑制などがある.COVID-19に関連するROCM患者の87%が,COVID-19に対してステロイドを使用していた.また78%の症例が糖尿病を合併しており,コントロール不良であった.またこれまで,ROCMの神経学的症状の報告はほとんどなかった.
ROCMでは眼窩が侵されることが多く,眼筋麻痺,眼瞼下垂,視力障害(虚血性視神経症または網膜中心動脈閉塞症)を呈する.とくに篩骨洞炎や上顎洞炎で眼筋麻痺や眼球突出を認めた場合は,ROCMを強く疑う必要がある(図4).さらに内頸動脈の血栓や仮性動脈瘤,まれに頸動脈海綿体瘻,くも膜下出血,脳炎や脳膿瘍を引き起こすこともある.渉猟した限り本邦における報告例はないが,知っておくべき疾患かもしれない.
Nat Rev Neurol. Sep 3, 2021.(doi.org/10.1038/s41582-021-00560-2)

◆ファイザー・ワクチンはMS患者における再発の短期的リスクを増加させない.
多発性硬化症(MS)患者におけるmRNAワクチンの安全性を検証する必要がある.イタリアからファイザー・ワクチンの初回接種後,少なくとも2ヶ月間,自己管理下で追跡調査されたMS患者に対する前向き研究が報告された.ワクチンを接種した324名のMS患者が対象となった.322/324名(99.4%)の患者が2回のワクチン接種を受けた.ワクチン接種前の2ヶ月間に,6/324名(1.9%)に6回の臨床的再発を認めた.ワクチン接種後の2カ月間では,7/324名(2.2%)に7回の臨床的再発を認めた.
ワクチン接種前後2カ月間の再発の発生率には統計的な差はなかった(p=0.78).以上より,ファイザー・ワクチンはMS患者における再発の短期的リスクを増加させない可能性が示された.
J Neurol Neurosurg Psychiatry. Aug 18, 2021.(doi.org/10.1136/jnnp-2021-327200)