さて最後は閉塞性ショック(obstuctive shock)について整理する。
閉塞性ショックの病態は、心臓や大血管の充満または排出を障害する物理的要因による血圧の低下、ということになる。
この病態を呈する絶対覚えなきゃいけない3つの病気があって
・心タンポナーデ(Cardiac Tamponade)
・緊張性気胸(Tension Pneumothorax)
・巨大肺塞栓(PE:Pulmonary Enbolism)
この3つはあっという間に患者がヤバイ状態になってしまうので緊急の対処が必要!
ひとつずつ見ていく。
心タンポナーデは心臓と心外膜の間に液体が大量に貯まることによって心臓が拡張できなくなる。
そのため左心室に十分に血液を貯留できなくなって一回拍出量が減ってショックに陥ってしまう。
うちのICUは外傷ほとんど来ないから、この状態を見るとしたら心外の術後とかかな。稀だけど。
術後はドレーンが心嚢と胸骨下に入ってるんだけどしっかりドレナージが効いてないと詰まってしまうかも!
例えば術後
出血多い→プロタミンでヘパリンを拮抗させよう→よしよしドレーンの量が減ったぞ→あれ?CVPが高い。血圧低くてC.Iも低い...。
受け持ち看護師はドレーンの性状とか量をちゃんと観察する。
適切なミルキングを行う。大事な事だな。
(ちなみにヘパリンの半減期は1時間くらいだから投与中止後4-6時間経過するとプロタミンは投与する意味がない)
診断は昔から言われているBeckの三徴ってのがあって
・血圧低下
・静脈圧上昇(頚静脈の怒張)
・心音微弱
ということなんだけど、これらの所見があったら心臓外科の先生にお願いしてエコーしてもらうといいんじゃないかと!
もし心タンポナーデでミルキングしてもダメなようなら再開胸とか心嚢穿刺で圧迫をとってもらいましょう。
次は緊張性気胸。
これはこっちまで緊張しちゃうような緊急の対処が必要!
緊張性気胸は肺実質の急な収縮、胸腔内圧の上昇による空間占拠、および縦隔の偏位により血行動態変動をきたすとともに呼吸機能の低下をきたす。
この診断は臨床所見でつけなきゃダメ。レントゲン撮影を待ってると心臓が止まってしまう。
だから
呼吸音減弱、非対称性胸郭運動、SpO2の急激な低下、除脈、頸動脈の怒張、皮下気腫拡大
などの臨床所見で診断する。
救命処置としては第二肋間鎖骨中線上に針を穿針してまず脱気。その後胸腔ドレーンを挿入。
こういうのは本を調べている時間ないから看護師もどう対処するのか頭に入れとく必要がある。
ICUでは人工呼吸器管理の人がかなり多いし、COPDの人もよくみかける。
こんな人が急に状態悪くなったら「あれ?もしかして緊張性気胸??」なんて疑う必要があるかもしれない。
最後は肺塞栓症について。
肺塞栓症は静脈、心臓内で形成した血栓が飛んで急激に肺血管を閉塞することによって起こる。
その閉塞源の約90%以上が下肢または骨盤内静脈といわれている。
つまり下肢深部静脈血栓症(deep venous thrombosis: DVT)の予防がとても大事と言うことになる。
またまた看護師の腕の見せ所!
私のICUでは弾性ストッキングや間欠的空気圧迫法、カプロシンの皮下注などで予防している。
何より早期離床が大事。
診断としては
Virchowの三徴:血流の停滞、血管内皮障害、血液凝固能の亢進
は肺塞栓症の素因となるけどなかなか難しい。
まず肺塞栓の疑いが低い、中くらい、高いものに臨床的可能性を系統立てすることが推奨されている。
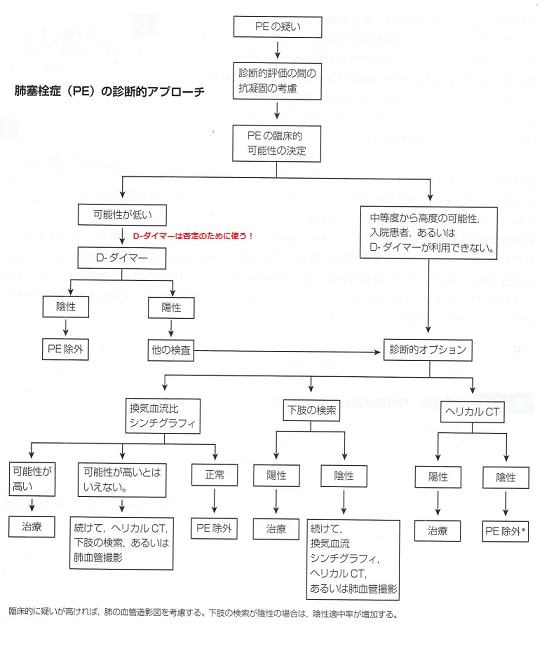
治療としては肺塞栓症が疑われて抗凝固が禁忌でないなら診断テストの結果を待つ間にも、未分化ヘパリンまたは低分子ヘパリン療法を開始する。
APTT(活性化部分トロンボプラスチン時間)が正常値の1.5-2.5倍になるようにコントロール(正常;24-36秒)
内服のワーファリンは1日目からスタートしてPT/INR(プロトロンビン時間 国際標準比)が2-3でコントロール(正常値;1)
2日間治療域に維持できれば5日後にはヘパリンをoffにしてOK。
また症例によっては血栓溶解薬の使用も考慮する。
ということでショックを4つの病態に分けて浅くはあるけどザァーっと見てきました。
一つ一つがボリュームあるのでまた別の機会に丁寧にまとめていきたいと思います。
あくまで参考程度で詳しくは本とかで確認してくださいね。
この調子でブログ続けていきたいと思うので応援よろしくお願いします♪

看護 ブログランキングへ
閉塞性ショックの病態は、心臓や大血管の充満または排出を障害する物理的要因による血圧の低下、ということになる。
この病態を呈する絶対覚えなきゃいけない3つの病気があって
・心タンポナーデ(Cardiac Tamponade)
・緊張性気胸(Tension Pneumothorax)
・巨大肺塞栓(PE:Pulmonary Enbolism)
この3つはあっという間に患者がヤバイ状態になってしまうので緊急の対処が必要!
ひとつずつ見ていく。
心タンポナーデは心臓と心外膜の間に液体が大量に貯まることによって心臓が拡張できなくなる。
そのため左心室に十分に血液を貯留できなくなって一回拍出量が減ってショックに陥ってしまう。
うちのICUは外傷ほとんど来ないから、この状態を見るとしたら心外の術後とかかな。稀だけど。
術後はドレーンが心嚢と胸骨下に入ってるんだけどしっかりドレナージが効いてないと詰まってしまうかも!
例えば術後
出血多い→プロタミンでヘパリンを拮抗させよう→よしよしドレーンの量が減ったぞ→あれ?CVPが高い。血圧低くてC.Iも低い...。
受け持ち看護師はドレーンの性状とか量をちゃんと観察する。
適切なミルキングを行う。大事な事だな。
(ちなみにヘパリンの半減期は1時間くらいだから投与中止後4-6時間経過するとプロタミンは投与する意味がない)
診断は昔から言われているBeckの三徴ってのがあって
・血圧低下
・静脈圧上昇(頚静脈の怒張)
・心音微弱
ということなんだけど、これらの所見があったら心臓外科の先生にお願いしてエコーしてもらうといいんじゃないかと!
もし心タンポナーデでミルキングしてもダメなようなら再開胸とか心嚢穿刺で圧迫をとってもらいましょう。
次は緊張性気胸。
これはこっちまで緊張しちゃうような緊急の対処が必要!
緊張性気胸は肺実質の急な収縮、胸腔内圧の上昇による空間占拠、および縦隔の偏位により血行動態変動をきたすとともに呼吸機能の低下をきたす。
この診断は臨床所見でつけなきゃダメ。レントゲン撮影を待ってると心臓が止まってしまう。
だから
呼吸音減弱、非対称性胸郭運動、SpO2の急激な低下、除脈、頸動脈の怒張、皮下気腫拡大
などの臨床所見で診断する。
救命処置としては第二肋間鎖骨中線上に針を穿針してまず脱気。その後胸腔ドレーンを挿入。
こういうのは本を調べている時間ないから看護師もどう対処するのか頭に入れとく必要がある。
ICUでは人工呼吸器管理の人がかなり多いし、COPDの人もよくみかける。
こんな人が急に状態悪くなったら「あれ?もしかして緊張性気胸??」なんて疑う必要があるかもしれない。
最後は肺塞栓症について。
肺塞栓症は静脈、心臓内で形成した血栓が飛んで急激に肺血管を閉塞することによって起こる。
その閉塞源の約90%以上が下肢または骨盤内静脈といわれている。
つまり下肢深部静脈血栓症(deep venous thrombosis: DVT)の予防がとても大事と言うことになる。
またまた看護師の腕の見せ所!
私のICUでは弾性ストッキングや間欠的空気圧迫法、カプロシンの皮下注などで予防している。
何より早期離床が大事。
診断としては
Virchowの三徴:血流の停滞、血管内皮障害、血液凝固能の亢進
は肺塞栓症の素因となるけどなかなか難しい。
まず肺塞栓の疑いが低い、中くらい、高いものに臨床的可能性を系統立てすることが推奨されている。

治療としては肺塞栓症が疑われて抗凝固が禁忌でないなら診断テストの結果を待つ間にも、未分化ヘパリンまたは低分子ヘパリン療法を開始する。
APTT(活性化部分トロンボプラスチン時間)が正常値の1.5-2.5倍になるようにコントロール(正常;24-36秒)
内服のワーファリンは1日目からスタートしてPT/INR(プロトロンビン時間 国際標準比)が2-3でコントロール(正常値;1)
2日間治療域に維持できれば5日後にはヘパリンをoffにしてOK。
また症例によっては血栓溶解薬の使用も考慮する。
ということでショックを4つの病態に分けて浅くはあるけどザァーっと見てきました。
一つ一つがボリュームあるのでまた別の機会に丁寧にまとめていきたいと思います。
あくまで参考程度で詳しくは本とかで確認してくださいね。
この調子でブログ続けていきたいと思うので応援よろしくお願いします♪
看護 ブログランキングへ










