先日、報道された大手チェーン調剤薬局の薬歴不記載問題に端を発し、日本では再び医薬分業、あるいは薬剤師に対する批判が高まっている。
これが二年に一度行われる診療報酬改正での議論を見越したプロパガンダではないかとの見方を持つ医療者は少なくない。だが、実際に多くの国民が医薬分業制度に対して疑問を持っていることは紛れもない事実だ。
医薬分業批判に関する特集の中で、一昨年にテレビ番組「とくダネ!」内で放映された特集『医療の常識を疑え 院外薬局増の裏側』は医薬分業への疑義について、非常によくまとまっていた。
内容を振り返り、日本における制度設計について私見を述べてみたい。
内容は概ね以下の通りであった。
30年ほど前から国が推し進めた「医薬分業」政策により調剤薬局が乱立、現在その数はコンビニより多い。
《東京医科歯科大学 川渕孝一教授》
「分業により、院内比1.3~3.8倍のコストがかかる。分業政策には、薬剤師が職能を生かして薬剤費を節約する意図があった。薬漬け医療が社会問題化したことで分業政策が進められたが、逆に薬剤費は増加している。」
2001年から2009年の薬剤費の推移グラフを紹介、薬剤費は増加している。
《匿名の薬剤師インタビュー》
「用量の上限を超えたり、適切な用法に反する処方を行う医師もいるが、疑義照会を実施しないことが多い(筆者注:処方せん内容に疑義がある場合、薬剤師は医師に照会を実施し、その疑義が解消しない限り調剤してはならないという規定がある)。これは薬局の社長の指示であり、何も疑問を持つなと言われている。調剤薬局は処方する病院がないと成り立たず、立場上言いづらい。」
《元厚生省医薬分業担当 山本章氏》
「分業の推進にあたってコストは発生する。たくさんお金がかかろうが、私は知らんという立場だ。薬剤師による管理、他院での重複薬剤の発見は患者さんのメリットなのだから、費用(5~10%増)を気にするより、美味しいものや上等の服をやめ、私のようにボロい服を着てはどうか。」
《厚労省》
(医薬分業への批判について)「薬剤師が説明や相談応需をこれまで以上に丁寧に行うべき。」
《医療ジャーナリスト 伊藤隼也氏》
「現状のシステムで本質的な医薬分業は不可能。薬剤師が疑義照会しづらいのはシステム上の問題であり、門前の医師に異議を唱えるのは勇気がいる。薬の単純な間違いはチェック出来るかもしれないが、もっと大きな問題、複数の医療機関による多剤併用などは解決できない。分業にはコストもかさむ。病院の中に薬局を設置する(門内薬局)、あるいは医療機関に薬剤師が入りチームで患者に対応すべきだ。」
この番組内容は薬剤師の業界でも話題となり、伊藤氏を批判、あるいは中傷する多くの意見が渦を巻いた。日本薬剤師会もテレビ局に対し公開質問状を送付し、番組内容の誤りの指摘、処方せんの3%余りについて疑義照会を行っている等の批判を行った。
政策レベルにおいても、医療費逼迫への対応策の一つとして、これまでの分業推進政策を方向転換する動きがある。
昨年4月の診療報酬改定では、地域包括診療料(複数の慢性疾患を持つ患者に対する包括的な診療料)について原則院内処方との条件が出され、先日の日経新聞でも、従来禁止されていた病院内の薬局開設を許可するかどうか政府が検討するとの報道があった。
今月12日に行われた規制改革会議の公開ディスカッションにおいても、医薬分業の規制について取り上げられ、多くの委員から分業制度への不満が相次いだ。
医療制度、中でも報酬制度に関する議論の殆どは「金と権限」の奪い合いに関するものだ。日本医師会、日本薬剤師会といった医療職能団体は基本的に、自らの権限や経済的利益を手放すような主張はしない。各職能団体は各々政治団体(〇〇連盟)を擁し、選挙協力や寄付を行っている。医療政策や報酬制度の立案に関わる厚労省にも医系官僚、薬系官僚が存在するとされ、政府系の会議に出席する有識者や学者の多くにも、職能団体や製薬企業等の影響があるといわれている。このような様々な利害関係者の影響の下、日本の医療制度は成り立っている。
加えて、世論を喚起し議題を設定すべき新聞やテレビといった大手メディアに、中立的・中長期的な視点を持ったジャーナリズムがほとんど存在していないことは、この国の医療にとっても大きな損失を与えている。
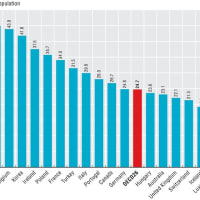
いわゆる先進国において、医薬分業がスタンダードな医療制度であることを耳にしたことがある方は多いだろう。実際、G7諸国はいずれも「完全」分業制を採用しており、日本のように「医師の任意による不完全分業」を採用している国はない。
医薬分業制度はヨーロッパが起源であり、日本では戦後、GHQの働きかけにより医薬分業法案が作成されたものの、朝鮮戦争の影響による担当者の交代もあって法案は骨抜きにされ、実効性を失ったという経緯がある。
医薬分業の意義は大まかに次の二点が挙げられる。一つは医師と医薬品との経済的な関連性を絶つこと、もう一つは医師のミス、あるいは不適切な処方が患者被害に繋がらないよう、専門家たる薬剤師が監視することだ。
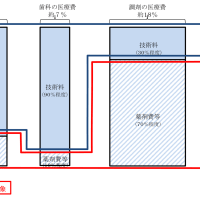
医薬分業の導入を拒否した日本は、残念ながらその後、海外から「薬漬け・薬害大国」との揶揄を受ける状況に陥った。公的保険医療において、医師の技術料は診療報酬制度によって定められているが、薬価差益(保険請求する薬の価格〈薬価〉と仕入価格の差)は診療報酬とは独立した利益となる。医師にとって、多くの薬剤を処方する経済的インセンティブが生じると共に、医師・製薬企業にとって高い薬価(大きな薬価差)は共通の利益であり、圧縮は困難であった。
日本における医薬分業は、専らこの問題の解決のために推進されたといっていい。分業を促す方策として、院内での調剤手数料よりも処方せん料(処方せん発行にかかる技術料)を高額とする方法が採用された。昭和49年のことであり、分業元年といわれている。
「医薬分業の推進は、院内調剤手数料と処方せん発行料の傾斜配分ではなく、法律によって誘導すべきだった」という意見がある。確かに、院内調剤料が「調剤に必要な設備や人件費等の対価」と説明されていたことを考慮すれば、処方せん料をそれより高額とすることに論理的な整合性はない。何より院内調剤から医薬分業への制度変更を受け入れざるを得ない患者側の金銭的負担を考慮すれば、新たに薬局での技術料を支払うことになる上、病院での支払いまで高くなる制度には問題がある。
この意見に対する反論もある。院外処方せんを発行するようになったからといって、それまで調剤に関わっていた従業員を整理解雇する訳にはいかず、十分な猶予期間は必要だ。病院側が得ていた薬価差益に代わる利益を手当てする必要もある。(またこれは非常に重要なことだが)診療報酬は、個々の技術や設備を評価する一方で、報酬の総額を調整する面もある。短期的に割高になったとしても、長期的には埋没することになる。
ただこのような経緯を考慮すれば、患者の二重負担を理由に医師会側が一方的に分業を批判するのは不適切だろう。
分業推進による効果はあった。30~40%台が珍しくなかった薬価差益は、消費税分を考慮すれば、現在は数%にまで圧縮されている。もし院内調剤を主流としたままであれば、その分の喪失利益は診療報酬等で補填する必要があり、医療費の削減効果は減弱していただろう。
国民医療費に占める薬剤費(薬剤費比率)は昭和40年代には40%、50年代に30%を超えていたものが、現在では20%台前半にまで下がっている(算出方法が国によって異なることもあり、他の先進国に比較すると未だ高い水準であるとの指摘もある)。薬剤費は1993年に6.94兆円であったものが2009年に8.0兆円と上昇しているが、この間に国民医療費が24兆円から36兆円と1.5倍になっていることを考慮すれば、医薬分業を利用した薬剤費の圧縮は成功したといえるだろう。
ちなみに、医薬分業に関わる調剤薬局の技術料は現在1.8兆円ほどだが、もし国民医療費と連動して薬剤費も増加していたと仮定すれば、その額はこれを上回っていることは申し添えておきたい。こういった医薬分業の経済的な側面もまた、欧米で否定論が起こらない理由の一つだ。
当然のことながら、医薬分業によって薬剤費問題の全ては解決しない。製薬企業は従来よりも高価な新薬を市場に投入しようとするし、院内調剤ではない医師には在庫の負担がなく、新規薬剤を処方しやすいという面もある。国には新薬の認可や薬価設定の権限があり、国内市場における製薬企業の利益調整を担っている。
薬局の責に帰すべきではない薬剤費の動向についてまで、薬局批判に利用するのは控えて頂きたい。議論の混乱や紛糾は一般にも珍しくはないが、医療についての議論では特定の利害関係者寄りの主張が特に多いと感じる。
特集での川渕氏の指摘については、データを正しく読もうとするより持論が先行している印象がある。彼は以前、日本医師会総合政策研究機構主席研究員を務めていたと聞く。その関係で医師会寄りの意見に固執しているとは思わないが、本当にそのような理解なのであれば、医薬分業政策に造詣のある研究者はもっと他にいたのではないか。表現は少々乱暴だが、元厚生省医薬分業担当の山本氏の説明する「5~10%増」の方がよほど視野は広い(もっとも、仮に医薬分業を完全撤廃するとしても、今度は院内調剤にかかるコスト増を考慮する必要がある。削減分は1.8兆円から大きく下回り、医療費全体からみれば数%程度だろう)。
医療は結局のところ、各々の医療者がその専門性をもって患者の治療や健康維持に貢献する「労働集約型産業」だ。日本では検査や薬といった「モノ」に対するウエイトが大きい反面、多くの医療者は多忙に喘ぎ、患者に対応する時間も限られている。医療者の待遇も他国に比べ恵まれているとはいえない。この点において、製薬企業や医療機器メーカーと医療者は対峙する形だが、それを認識していない医療者は多い。
医療の軸足を「モノ」から「患者と医療者」へと移すことは、医療者自身が主張する必要がある。
しかしながら、日本の医薬分業が上に挙げた二点のうち、前者のみを考慮したものであることは度々指摘される。後者、つまり「患者の薬物治療適正化のための薬剤師によるチェック機能」はどうなっているのだという批判だ。
この批判は的を得ている。伊藤氏が指摘するように、調剤薬局の経営は隣接する医療機関の処方せんのみに大きく依存している上、処方せんを発行するか否かは医師の自由だ。用法や用量、氏名や保険番号の記載誤り、患者からの症状の聞き漏れ、といった単純なミスを指摘することはできても、医師が行っている治療内容に対し批判的な見解を示す、他の治療薬の選択を薦める、患者に対し他医受診を促すといった本質的な介入を行うことは困難だ。
私の周囲でも、医師を批判したり意に沿わなかったという理由から、配置転換を余儀なくされたり、処方せん発行を中止され薬局を廃業した、あるいは経営を他人に移譲せざるを得なかった事例があった。全国的に見れば、かなりの数に上るだろう。医師の顔色を窺いながら業務を行う、事なかれ主義の薬剤師が少なくないといった批判の裏には、このような背景がある。
日本薬剤師会が反論で用いた疑義照会率は、伊藤氏が指摘する「所詮は表面的な照会に過ぎないのではないか」との疑問に答えていない。問題は、二度手間とそれだけのコストを掛ける必要性が医薬分業にあるのかどうかだ。
以前、離れた地域にある総合病院の処方せんを調剤した際、副作用回避の観点から修正すべき処方内容があった。病院に対し疑義照会を行ったものの、処方内容は変更せず、理由についても説明しないとの回答だった。
その後の患者との会話から、医師が認識していたのは、以前にスタンダードとされていた判断基準であると推察された。再度連絡したものの、病院側は「変更しない」の一点張りであった。患者にはそのリスクについて説明し、主治医とよく話し合うよう勧めた。
次の受診時、処方内容は変更されたものの、地域の薬剤師会を通じ、病院に来て謝罪するよう求められた。「院外薬局は病院の指示通りに薬を用意すればよいのであり、一度回答した内容について再度照会するなど、もってのほか。」との言い分であった。医薬分業の趣旨を説明しても一向に聞く耳を持たない。その病院の周囲には複数の調剤薬局が存在していたが、高圧的な病院に逆らうことが出来ず(もしくは、そもそも積極的に職責を果たそうとする気概もなく)、粛々と消極的な患者指導を行っていたのかもしれない。
「では県薬剤師会や地元新聞社にも声を掛け、皆で話し合ってはどうか?」と提案したところ、一方的に電話は切られ、連絡は途絶えた。
当該診療科における、その薬剤の処方頻度と副作用発生率の高さから考えれば、私が経験した以外にも同様の事例は多数あったのかもしれない。患者が安易に門前薬局を利用せず良心的なかかりつけの薬局を持ち、被害が未然に防がれていることを祈るばかりだ。
医薬分業を否定的に解釈して院内処方を行う医師が、誰の指摘を受けることもなく時代遅れの処方を続けている事例も散見する。「二度手間・割高」といったキーワードで医師と患者が共感していたとしても、問題のある治療でも構わないという覚悟まで患者にあるとは思えない。
程度は様々だが、同様のケースは決して珍しいものではない。医療裁判の多くは、原告本人若しくは家族が医療関係者であるとの指摘があるように、病状の悪化や死亡の原因が治療の瑕疵によるものかどうかの判断は、患者側には難しい。
医薬分業を実施しても、あるいはしなくても、結局のところ患者にとってこのような問題は回避することは不可能なのだろうか。
そうではない。本来は避けられる筈だった。
諸外国では、分業制度に関する規制として「法律による強制分業、病院と薬局との地理的・経営的な近接性の禁止、薬剤師以外による経営の禁止、経営する薬局数の制限」を重視している。独立性を担保し過度の商業化を避けることは、薬剤師の職能を発揮し患者のために行使させるためには重要な要素だ。
日本では、関係団体との利害調整の難しさから、そして医薬分業を医療ではなく商業として経済活性化の糧とするために、「敢えて」上記の規制を採用しなかった。多くの国において国民が当たり前に享受している薬剤師の機能が「日本においてのみ」発揮されないのは、単に制度設計の不備が現実化しているに過ぎない。日本独自のアレンジを加えた分業制度は、薬剤師に対し「患者最優先ではなく、医師の逆鱗に触れぬように行動せよ。経済的利益の最大化を目指せ。」というメッセージを送っている。
具体的に制度のどの部分に問題があるかは分からずとも、このような日本特有の医薬分業制度について多くの国民が疑問を持ち、批判するのは当然だ。
もし日本薬剤師会がこういった日本の医薬分業の問題点と危険性について素直に認めるとともに、それを国民に対して隠すことなく伝え、信頼に足る薬剤師がいる「かかりつけ薬局」を持つことがその回避策であることをはっきりと提示していたならば、国民は何十年もの間、医薬分業について疑問を抱え続けることはなかったのではないか。
また調剤報酬制度についても、月2回目以降来局者の負担額を軽減する等のインセンティブを設定し、マンツーマン型分業からの脱却を図っていたならば、多くの患者の受療行動は変容していた筈だ。
薬剤師会幹部の多くは中小チェーン調剤薬局の経営者だといわれている。もしそういった幹部たちの経済的利益を守ろうとするがゆえに、マンツーマン型薬局の経営維持に腐心していたのだとすれば、伊藤氏でなくとも日本薬剤師会を「利権団体」と批判するのは当然だ。
現在、日本医師会は、はっきりと医薬分業制度に疑問を呈している。無診察投薬を「お薬外来」として合法化するよう国に働きかけ、服薬管理は医師の業務であると主張し、門内薬局を推進すれば医療費が節約できると提言する。
医療費の逼迫に悩むのは諸外国も同様だが、対応策は違う。
厚労省が導入を検討しているリフィル処方せん(複数回使用できる)は既に多くの国で導入されているし、薬局での高血圧等の慢性疾患のフォローアップも広がりつつある。日本で昨年導入された微量採血検査も海外では実施済みだ。
もし日本の世論が「薬剤師は薬を渡すだけの役割であり、尊重すべき専門職ではない」という認識から脱却できるのであれば、薬局を活用することでコストを削減しつつ、医師の忙殺を防ぎ医療の質を保つことは出来る。患者の状態に合わせた療養指導等は医師にしか行えない。制度的には実施されていることになっているものの、現実的には一人の患者に十分な時間を割くことができず困難を抱えていることは、多くの医療者が同意するところだろう。こういった問題を放置するべきではない。
日本特有の分業制度の問題点とその責任についても検証しないまま、分業そのものについて医師会の求め通り否定しようとする現在の状況について、私は大いに疑問を持っている。
医師のみを重視する日本特有の医療文化の問題点は、ディオバン問題でも指摘されていたところではなかったか。東京女子医大でのプロポフォール事件においても、薬剤師は医師に対し、過量であることを指摘している。
各々の医療者が自律して職能を発揮すると共に、互いを尊重する制度設計は不可能ではない。
日本の医療職能団体が報酬を奪い合い、仕事を抱え込もうとする理由は報酬制度にあるとも指摘される。日本の制度は過度の経済的インセンティブによってがんじがらめになっており、医師から薬剤師への業務委譲は、医師報酬の減額に直結する恐れがある。
前述したように、各々の報酬項目は医療技術や設備を評価する一方で、報酬総額を調整する面がある。報酬総額の調整はあくまでその医療職能の報酬が高過ぎないか、あるいは低すぎないかで判断され、各項目に落とし込むべきであって、逆の手順が利用されるべきではない。
このような報酬制度の歪みと膠着が、論争に政治を持ち込み、プロパガンダとも指摘されるバッシング報道に繋がっている。英国において医師会が薬剤師の職能拡大を支持した上で、プライバシー保護の必要性と施設の整備を付言したことを考慮すれば、日本の状況は異常だ。
テレビ局、新聞等の大手メディアは、顕在化している問題点について、軽薄な薬局バッシングに矮小化せず、これからの医療の形を考慮した、社会の木鐸に相応しい本質的な議論を提起して欲しい。医師会側の要求、そして薬剤師会側からの要求を並列し、他の先進国の状況と比べることで、多くのものが見えてくるだろう。
経済成長の鈍化と超高齢化社会を迎える日本において、今後の医療制度設計は特に重要度が高い。旧態依然とした水面下での交渉や、政治力による方向付けは不適切だ。
薬局・薬剤師に関する制度設計は、専門的であるが故に、これまで国民の関心が低い中で進行してきた。その結果、市販薬・調剤・健康食品いずれの分野においても、先進国でトップクラスの経済活動優先・国民保護軽視の制度が導かれたことは、大きな問題だ。
こういった危険性について、メディアもほとんど注意喚起することはない。大手メディアには、広告収入の関係からか、新自由主義的な規制緩和については歓迎を評するものの、社会民主主義的な緩和について興味を示さない傾向が見て取れる。
特に医療においては、医療者が持つ専門性は患者に対して用いられるべきものであり、不都合な情報を隠して経済的利益に繋げるべきではない。この原則を軽視してはならない。
メディアの成熟と、多くの国民の監視の下で、適切な制度設計がなされることを願っている。
これが二年に一度行われる診療報酬改正での議論を見越したプロパガンダではないかとの見方を持つ医療者は少なくない。だが、実際に多くの国民が医薬分業制度に対して疑問を持っていることは紛れもない事実だ。
医薬分業批判に関する特集の中で、一昨年にテレビ番組「とくダネ!」内で放映された特集『医療の常識を疑え 院外薬局増の裏側』は医薬分業への疑義について、非常によくまとまっていた。
内容を振り返り、日本における制度設計について私見を述べてみたい。
内容は概ね以下の通りであった。
30年ほど前から国が推し進めた「医薬分業」政策により調剤薬局が乱立、現在その数はコンビニより多い。
《東京医科歯科大学 川渕孝一教授》
「分業により、院内比1.3~3.8倍のコストがかかる。分業政策には、薬剤師が職能を生かして薬剤費を節約する意図があった。薬漬け医療が社会問題化したことで分業政策が進められたが、逆に薬剤費は増加している。」
2001年から2009年の薬剤費の推移グラフを紹介、薬剤費は増加している。
《匿名の薬剤師インタビュー》
「用量の上限を超えたり、適切な用法に反する処方を行う医師もいるが、疑義照会を実施しないことが多い(筆者注:処方せん内容に疑義がある場合、薬剤師は医師に照会を実施し、その疑義が解消しない限り調剤してはならないという規定がある)。これは薬局の社長の指示であり、何も疑問を持つなと言われている。調剤薬局は処方する病院がないと成り立たず、立場上言いづらい。」
《元厚生省医薬分業担当 山本章氏》
「分業の推進にあたってコストは発生する。たくさんお金がかかろうが、私は知らんという立場だ。薬剤師による管理、他院での重複薬剤の発見は患者さんのメリットなのだから、費用(5~10%増)を気にするより、美味しいものや上等の服をやめ、私のようにボロい服を着てはどうか。」
《厚労省》
(医薬分業への批判について)「薬剤師が説明や相談応需をこれまで以上に丁寧に行うべき。」
《医療ジャーナリスト 伊藤隼也氏》
「現状のシステムで本質的な医薬分業は不可能。薬剤師が疑義照会しづらいのはシステム上の問題であり、門前の医師に異議を唱えるのは勇気がいる。薬の単純な間違いはチェック出来るかもしれないが、もっと大きな問題、複数の医療機関による多剤併用などは解決できない。分業にはコストもかさむ。病院の中に薬局を設置する(門内薬局)、あるいは医療機関に薬剤師が入りチームで患者に対応すべきだ。」
この番組内容は薬剤師の業界でも話題となり、伊藤氏を批判、あるいは中傷する多くの意見が渦を巻いた。日本薬剤師会もテレビ局に対し公開質問状を送付し、番組内容の誤りの指摘、処方せんの3%余りについて疑義照会を行っている等の批判を行った。
政策レベルにおいても、医療費逼迫への対応策の一つとして、これまでの分業推進政策を方向転換する動きがある。
昨年4月の診療報酬改定では、地域包括診療料(複数の慢性疾患を持つ患者に対する包括的な診療料)について原則院内処方との条件が出され、先日の日経新聞でも、従来禁止されていた病院内の薬局開設を許可するかどうか政府が検討するとの報道があった。
今月12日に行われた規制改革会議の公開ディスカッションにおいても、医薬分業の規制について取り上げられ、多くの委員から分業制度への不満が相次いだ。
医療制度、中でも報酬制度に関する議論の殆どは「金と権限」の奪い合いに関するものだ。日本医師会、日本薬剤師会といった医療職能団体は基本的に、自らの権限や経済的利益を手放すような主張はしない。各職能団体は各々政治団体(〇〇連盟)を擁し、選挙協力や寄付を行っている。医療政策や報酬制度の立案に関わる厚労省にも医系官僚、薬系官僚が存在するとされ、政府系の会議に出席する有識者や学者の多くにも、職能団体や製薬企業等の影響があるといわれている。このような様々な利害関係者の影響の下、日本の医療制度は成り立っている。
加えて、世論を喚起し議題を設定すべき新聞やテレビといった大手メディアに、中立的・中長期的な視点を持ったジャーナリズムがほとんど存在していないことは、この国の医療にとっても大きな損失を与えている。
いわゆる先進国において、医薬分業がスタンダードな医療制度であることを耳にしたことがある方は多いだろう。実際、G7諸国はいずれも「完全」分業制を採用しており、日本のように「医師の任意による不完全分業」を採用している国はない。
医薬分業制度はヨーロッパが起源であり、日本では戦後、GHQの働きかけにより医薬分業法案が作成されたものの、朝鮮戦争の影響による担当者の交代もあって法案は骨抜きにされ、実効性を失ったという経緯がある。
医薬分業の意義は大まかに次の二点が挙げられる。一つは医師と医薬品との経済的な関連性を絶つこと、もう一つは医師のミス、あるいは不適切な処方が患者被害に繋がらないよう、専門家たる薬剤師が監視することだ。
医薬分業の導入を拒否した日本は、残念ながらその後、海外から「薬漬け・薬害大国」との揶揄を受ける状況に陥った。公的保険医療において、医師の技術料は診療報酬制度によって定められているが、薬価差益(保険請求する薬の価格〈薬価〉と仕入価格の差)は診療報酬とは独立した利益となる。医師にとって、多くの薬剤を処方する経済的インセンティブが生じると共に、医師・製薬企業にとって高い薬価(大きな薬価差)は共通の利益であり、圧縮は困難であった。
日本における医薬分業は、専らこの問題の解決のために推進されたといっていい。分業を促す方策として、院内での調剤手数料よりも処方せん料(処方せん発行にかかる技術料)を高額とする方法が採用された。昭和49年のことであり、分業元年といわれている。
「医薬分業の推進は、院内調剤手数料と処方せん発行料の傾斜配分ではなく、法律によって誘導すべきだった」という意見がある。確かに、院内調剤料が「調剤に必要な設備や人件費等の対価」と説明されていたことを考慮すれば、処方せん料をそれより高額とすることに論理的な整合性はない。何より院内調剤から医薬分業への制度変更を受け入れざるを得ない患者側の金銭的負担を考慮すれば、新たに薬局での技術料を支払うことになる上、病院での支払いまで高くなる制度には問題がある。
この意見に対する反論もある。院外処方せんを発行するようになったからといって、それまで調剤に関わっていた従業員を整理解雇する訳にはいかず、十分な猶予期間は必要だ。病院側が得ていた薬価差益に代わる利益を手当てする必要もある。(またこれは非常に重要なことだが)診療報酬は、個々の技術や設備を評価する一方で、報酬の総額を調整する面もある。短期的に割高になったとしても、長期的には埋没することになる。
ただこのような経緯を考慮すれば、患者の二重負担を理由に医師会側が一方的に分業を批判するのは不適切だろう。
分業推進による効果はあった。30~40%台が珍しくなかった薬価差益は、消費税分を考慮すれば、現在は数%にまで圧縮されている。もし院内調剤を主流としたままであれば、その分の喪失利益は診療報酬等で補填する必要があり、医療費の削減効果は減弱していただろう。
国民医療費に占める薬剤費(薬剤費比率)は昭和40年代には40%、50年代に30%を超えていたものが、現在では20%台前半にまで下がっている(算出方法が国によって異なることもあり、他の先進国に比較すると未だ高い水準であるとの指摘もある)。薬剤費は1993年に6.94兆円であったものが2009年に8.0兆円と上昇しているが、この間に国民医療費が24兆円から36兆円と1.5倍になっていることを考慮すれば、医薬分業を利用した薬剤費の圧縮は成功したといえるだろう。
ちなみに、医薬分業に関わる調剤薬局の技術料は現在1.8兆円ほどだが、もし国民医療費と連動して薬剤費も増加していたと仮定すれば、その額はこれを上回っていることは申し添えておきたい。こういった医薬分業の経済的な側面もまた、欧米で否定論が起こらない理由の一つだ。
当然のことながら、医薬分業によって薬剤費問題の全ては解決しない。製薬企業は従来よりも高価な新薬を市場に投入しようとするし、院内調剤ではない医師には在庫の負担がなく、新規薬剤を処方しやすいという面もある。国には新薬の認可や薬価設定の権限があり、国内市場における製薬企業の利益調整を担っている。
薬局の責に帰すべきではない薬剤費の動向についてまで、薬局批判に利用するのは控えて頂きたい。議論の混乱や紛糾は一般にも珍しくはないが、医療についての議論では特定の利害関係者寄りの主張が特に多いと感じる。
特集での川渕氏の指摘については、データを正しく読もうとするより持論が先行している印象がある。彼は以前、日本医師会総合政策研究機構主席研究員を務めていたと聞く。その関係で医師会寄りの意見に固執しているとは思わないが、本当にそのような理解なのであれば、医薬分業政策に造詣のある研究者はもっと他にいたのではないか。表現は少々乱暴だが、元厚生省医薬分業担当の山本氏の説明する「5~10%増」の方がよほど視野は広い(もっとも、仮に医薬分業を完全撤廃するとしても、今度は院内調剤にかかるコスト増を考慮する必要がある。削減分は1.8兆円から大きく下回り、医療費全体からみれば数%程度だろう)。
医療は結局のところ、各々の医療者がその専門性をもって患者の治療や健康維持に貢献する「労働集約型産業」だ。日本では検査や薬といった「モノ」に対するウエイトが大きい反面、多くの医療者は多忙に喘ぎ、患者に対応する時間も限られている。医療者の待遇も他国に比べ恵まれているとはいえない。この点において、製薬企業や医療機器メーカーと医療者は対峙する形だが、それを認識していない医療者は多い。
医療の軸足を「モノ」から「患者と医療者」へと移すことは、医療者自身が主張する必要がある。
しかしながら、日本の医薬分業が上に挙げた二点のうち、前者のみを考慮したものであることは度々指摘される。後者、つまり「患者の薬物治療適正化のための薬剤師によるチェック機能」はどうなっているのだという批判だ。
この批判は的を得ている。伊藤氏が指摘するように、調剤薬局の経営は隣接する医療機関の処方せんのみに大きく依存している上、処方せんを発行するか否かは医師の自由だ。用法や用量、氏名や保険番号の記載誤り、患者からの症状の聞き漏れ、といった単純なミスを指摘することはできても、医師が行っている治療内容に対し批判的な見解を示す、他の治療薬の選択を薦める、患者に対し他医受診を促すといった本質的な介入を行うことは困難だ。
私の周囲でも、医師を批判したり意に沿わなかったという理由から、配置転換を余儀なくされたり、処方せん発行を中止され薬局を廃業した、あるいは経営を他人に移譲せざるを得なかった事例があった。全国的に見れば、かなりの数に上るだろう。医師の顔色を窺いながら業務を行う、事なかれ主義の薬剤師が少なくないといった批判の裏には、このような背景がある。
日本薬剤師会が反論で用いた疑義照会率は、伊藤氏が指摘する「所詮は表面的な照会に過ぎないのではないか」との疑問に答えていない。問題は、二度手間とそれだけのコストを掛ける必要性が医薬分業にあるのかどうかだ。
以前、離れた地域にある総合病院の処方せんを調剤した際、副作用回避の観点から修正すべき処方内容があった。病院に対し疑義照会を行ったものの、処方内容は変更せず、理由についても説明しないとの回答だった。
その後の患者との会話から、医師が認識していたのは、以前にスタンダードとされていた判断基準であると推察された。再度連絡したものの、病院側は「変更しない」の一点張りであった。患者にはそのリスクについて説明し、主治医とよく話し合うよう勧めた。
次の受診時、処方内容は変更されたものの、地域の薬剤師会を通じ、病院に来て謝罪するよう求められた。「院外薬局は病院の指示通りに薬を用意すればよいのであり、一度回答した内容について再度照会するなど、もってのほか。」との言い分であった。医薬分業の趣旨を説明しても一向に聞く耳を持たない。その病院の周囲には複数の調剤薬局が存在していたが、高圧的な病院に逆らうことが出来ず(もしくは、そもそも積極的に職責を果たそうとする気概もなく)、粛々と消極的な患者指導を行っていたのかもしれない。
「では県薬剤師会や地元新聞社にも声を掛け、皆で話し合ってはどうか?」と提案したところ、一方的に電話は切られ、連絡は途絶えた。
当該診療科における、その薬剤の処方頻度と副作用発生率の高さから考えれば、私が経験した以外にも同様の事例は多数あったのかもしれない。患者が安易に門前薬局を利用せず良心的なかかりつけの薬局を持ち、被害が未然に防がれていることを祈るばかりだ。
医薬分業を否定的に解釈して院内処方を行う医師が、誰の指摘を受けることもなく時代遅れの処方を続けている事例も散見する。「二度手間・割高」といったキーワードで医師と患者が共感していたとしても、問題のある治療でも構わないという覚悟まで患者にあるとは思えない。
程度は様々だが、同様のケースは決して珍しいものではない。医療裁判の多くは、原告本人若しくは家族が医療関係者であるとの指摘があるように、病状の悪化や死亡の原因が治療の瑕疵によるものかどうかの判断は、患者側には難しい。
医薬分業を実施しても、あるいはしなくても、結局のところ患者にとってこのような問題は回避することは不可能なのだろうか。
そうではない。本来は避けられる筈だった。
諸外国では、分業制度に関する規制として「法律による強制分業、病院と薬局との地理的・経営的な近接性の禁止、薬剤師以外による経営の禁止、経営する薬局数の制限」を重視している。独立性を担保し過度の商業化を避けることは、薬剤師の職能を発揮し患者のために行使させるためには重要な要素だ。
日本では、関係団体との利害調整の難しさから、そして医薬分業を医療ではなく商業として経済活性化の糧とするために、「敢えて」上記の規制を採用しなかった。多くの国において国民が当たり前に享受している薬剤師の機能が「日本においてのみ」発揮されないのは、単に制度設計の不備が現実化しているに過ぎない。日本独自のアレンジを加えた分業制度は、薬剤師に対し「患者最優先ではなく、医師の逆鱗に触れぬように行動せよ。経済的利益の最大化を目指せ。」というメッセージを送っている。
具体的に制度のどの部分に問題があるかは分からずとも、このような日本特有の医薬分業制度について多くの国民が疑問を持ち、批判するのは当然だ。
もし日本薬剤師会がこういった日本の医薬分業の問題点と危険性について素直に認めるとともに、それを国民に対して隠すことなく伝え、信頼に足る薬剤師がいる「かかりつけ薬局」を持つことがその回避策であることをはっきりと提示していたならば、国民は何十年もの間、医薬分業について疑問を抱え続けることはなかったのではないか。
また調剤報酬制度についても、月2回目以降来局者の負担額を軽減する等のインセンティブを設定し、マンツーマン型分業からの脱却を図っていたならば、多くの患者の受療行動は変容していた筈だ。
薬剤師会幹部の多くは中小チェーン調剤薬局の経営者だといわれている。もしそういった幹部たちの経済的利益を守ろうとするがゆえに、マンツーマン型薬局の経営維持に腐心していたのだとすれば、伊藤氏でなくとも日本薬剤師会を「利権団体」と批判するのは当然だ。
現在、日本医師会は、はっきりと医薬分業制度に疑問を呈している。無診察投薬を「お薬外来」として合法化するよう国に働きかけ、服薬管理は医師の業務であると主張し、門内薬局を推進すれば医療費が節約できると提言する。
医療費の逼迫に悩むのは諸外国も同様だが、対応策は違う。
厚労省が導入を検討しているリフィル処方せん(複数回使用できる)は既に多くの国で導入されているし、薬局での高血圧等の慢性疾患のフォローアップも広がりつつある。日本で昨年導入された微量採血検査も海外では実施済みだ。
もし日本の世論が「薬剤師は薬を渡すだけの役割であり、尊重すべき専門職ではない」という認識から脱却できるのであれば、薬局を活用することでコストを削減しつつ、医師の忙殺を防ぎ医療の質を保つことは出来る。患者の状態に合わせた療養指導等は医師にしか行えない。制度的には実施されていることになっているものの、現実的には一人の患者に十分な時間を割くことができず困難を抱えていることは、多くの医療者が同意するところだろう。こういった問題を放置するべきではない。
日本特有の分業制度の問題点とその責任についても検証しないまま、分業そのものについて医師会の求め通り否定しようとする現在の状況について、私は大いに疑問を持っている。
医師のみを重視する日本特有の医療文化の問題点は、ディオバン問題でも指摘されていたところではなかったか。東京女子医大でのプロポフォール事件においても、薬剤師は医師に対し、過量であることを指摘している。
各々の医療者が自律して職能を発揮すると共に、互いを尊重する制度設計は不可能ではない。
日本の医療職能団体が報酬を奪い合い、仕事を抱え込もうとする理由は報酬制度にあるとも指摘される。日本の制度は過度の経済的インセンティブによってがんじがらめになっており、医師から薬剤師への業務委譲は、医師報酬の減額に直結する恐れがある。
前述したように、各々の報酬項目は医療技術や設備を評価する一方で、報酬総額を調整する面がある。報酬総額の調整はあくまでその医療職能の報酬が高過ぎないか、あるいは低すぎないかで判断され、各項目に落とし込むべきであって、逆の手順が利用されるべきではない。
このような報酬制度の歪みと膠着が、論争に政治を持ち込み、プロパガンダとも指摘されるバッシング報道に繋がっている。英国において医師会が薬剤師の職能拡大を支持した上で、プライバシー保護の必要性と施設の整備を付言したことを考慮すれば、日本の状況は異常だ。
テレビ局、新聞等の大手メディアは、顕在化している問題点について、軽薄な薬局バッシングに矮小化せず、これからの医療の形を考慮した、社会の木鐸に相応しい本質的な議論を提起して欲しい。医師会側の要求、そして薬剤師会側からの要求を並列し、他の先進国の状況と比べることで、多くのものが見えてくるだろう。
経済成長の鈍化と超高齢化社会を迎える日本において、今後の医療制度設計は特に重要度が高い。旧態依然とした水面下での交渉や、政治力による方向付けは不適切だ。
薬局・薬剤師に関する制度設計は、専門的であるが故に、これまで国民の関心が低い中で進行してきた。その結果、市販薬・調剤・健康食品いずれの分野においても、先進国でトップクラスの経済活動優先・国民保護軽視の制度が導かれたことは、大きな問題だ。
こういった危険性について、メディアもほとんど注意喚起することはない。大手メディアには、広告収入の関係からか、新自由主義的な規制緩和については歓迎を評するものの、社会民主主義的な緩和について興味を示さない傾向が見て取れる。
特に医療においては、医療者が持つ専門性は患者に対して用いられるべきものであり、不都合な情報を隠して経済的利益に繋げるべきではない。この原則を軽視してはならない。
メディアの成熟と、多くの国民の監視の下で、適切な制度設計がなされることを願っている。










①伊藤隼也氏について「医療ジャーナリスト」と加えました。
②本年3月12日の規制改革会議の開催を受け、
『今月12日に行われる規制改革会議の公開ディスカッションにおいても、医薬分業が取り上げられる予定だ。「患者の利便性」という観点から医薬分業の規制について検討し、分業に掛かるコストが、その効果に見合っているかについて議論される。』
について、
『今月12日に行われた規制改革会議の公開ディスカッションにおいても、医薬分業の規制について取り上げられ、多くの委員から分業制度への不満が相次いだ。』
と訂正しました。
大手メディアには特定の「正義」や「見識」を要求するのではなく、広告主を含む利益関係の影響を受けることを認めながら議論していくことが重要ではないでしょうか。医療・農業など規制が強い産業で、「利益」の存在を否認し、「患者の利益」「国民の利益」「公益・正義」を声高に主張していることが議論をかえって紛糾させていると思います。利益の存在を認めていないから利益分配や規制改革の話は硬直します。
医師会には特に「正義」を主張して「営利」を否定する態度が強いですが、薬剤師会の「チェーン薬局悪玉論」も同様、特定の正義に凝り固まった偏狭な主張ではないでしょうか。
コメント有難うございます。
ご指摘のように、医療には多数のステークホルダーが生じますので、議論の中に利益分配が影響することは否めません。
では結局どの辺りに落とし所を設定するかという価値観に、国民性やイデオロギーが影響しているのだと考えています。それが曲解され政治主導云々といわれるのでしょうが、実際にはもう少し広い概念だろうと思います。
利害調節の上で実現可能な解決策を、というのも一つの方法ですが、厚労省の分析と舵取りによって特定の方向性を打ち出すのも一つです。利害調整によって混沌とすることは、国の政策としては難しい面もあろうかと思います。
特に医療経済学では「見えざる手」のような概念は肯定されません。
医師会の意見が強硬に感じるのは、そういった価値観の齟齬があるような気もします(医師会の意見を全て肯定するものではありません)。
「チェーン薬局」については、必ずしも否定されるものではないと思います。
米国、英国ではそれが是認され、日本はどちらかといえば近い価値観です。それによって得られるもの、失うものを考慮し、方向性を打ち出せればよいと考えています。
ご指摘のように「正義」は危険ですが、それによって失うものを覚悟しないことも同様に危険なものです。