An Offical ATS/IDSA Statement: diagnosis treatment, and prevention of nontuberculous mycobacterial diseases
2007年発表
① 診断基準
臨床所見、レントゲン所見、細菌学的所見はいずれも平等に重要であり、全て満たさなければいけない。以下の診断基準は、Mycobacterium avium complex(MAC), M. kansasii, M. abscessusに対して適用される。他の非定型抗酸菌症への適用の妥当性は十分に解明されていない。
1)臨床所見
・呼吸器症状、レントゲン上結節影、空洞病変、又はHRCT上多発小結節影を伴う多発性の気管支拡張症 かつ他疾患を除外できること。
2)細菌学的
・少なくとも2回の別々の喀痰培養陽性。
又は・少なくとも1回の気管支洗浄液での培養陽性
又は・経気管支的又は他の肺組織において抗酸菌の組織学的特徴(炎症性肉芽腫もしくは抗酸菌)を伴い培養(いずれの手段でもよい)で陽性
・頻度の低い非定形抗酸菌症や環境コンタミネーションで通常認められる菌の場合は専門家にコンサルトを行う。
・非定型抗酸菌症による肺病変が疑われるが診断基準を満たさない場合は診断が確実に確定又は除外できるまでフォローすべきである。
・非定型抗酸菌症に伴う肺病変の診断は治療の開始には必要ではなく、個々の患者において治療による利益と潜在的不利益に基づいて決定される。
② 非定型抗酸菌症の予防と治療
1.MACによる肺病変: 結節又は気管支拡張を伴う大部分の患者では、週3回のクラリスロマイシン(1000mg)又はアジスロマイシン(500mg), リファンピン(600mg), エタンブトール(25mg/kg)が推奨される。線維化を伴う空洞性病変又は重度の結節・気管支拡張を伴う場合では、連日のクラリスロマイシン(500-1000mg)又はアジスロマイシン(250mg), リファンピン(600mg)又はリファブチン(150-300mg)、エタンブトール(15mg/kg)に加えアミカシン又はストレプトマイシンを治療早期を追加することが考慮される。患者は1年間の間、培養が陰性となるまで治療すべきである。
2. 播種性MAC:クラリスロマイシン(500-1000mg)又はアジスロマイシン(250mg),エタンブトール(15mg/kg)、±リファブチン(150-350mg)、治療は症状の消失と細胞性免疫能の回復をまって中止できる。
3. 播種性MACの予防:AIDS患者においてCD4+が50cells/ulを切った場合予防投与をすべきである。アジスロマイシン1200mg週1回又はクラリストマイシン1000mg/weekが効果が証明されている。リファブチン300mg/dayも又効果的であるが、コンプライアンスが悪い。
4. M. kansaii肺病変の治療:連日イソニアジド(300mg/d), リファンピン(600mg/d)及びエタンブトール(15mg/kg/d)となる。患者は培養陰性が1年間持続するまで治療すべきである。
5. M. abscessus肺病変の治療:治療効果が証明又は予測できる治療はない。クラリスロマイシン1000mg/dayを含む他剤治療で症状の改善、病状の改善を図れるかもしれない。クラリスロマイシンをベースにした多剤治療に加え、限局性病変の外科的切除が最も治癒が望める。
6. M. abscessus, M. chelonae, M. fortuitumによる肺外の病変:治療はin vitroの感受性の結果に基づく。M.abscessusではマクロライドをベースにしたレジメが頻回に用いられる。外科的切除も又重要な要素である。
7. 非定型抗酸菌症の頚部リンパ節炎の治療:殆どのケースではMACであり、外科的治療により第一に治療され90%の治癒率を誇る。広範囲なMACリンパ節炎又は外科的治療に反応性が悪い場合はマクロライドを基準にしたレジメを考慮すべきである。
非定形抗酸菌症
・人-人感染は起こらない。
・自然界にあり、コンタミネーションが起こりうる。
・コンタミネーション:M.gordonae, M. terrae complex, M. mucogenicum, M. scrofulaceum 水道水:M. simiae, M. lentiflavum
・先進国で1.0-1.8人/100000人
・MACが最も多い。
・1980年代:94%は肺病変であり、3%でリンパ節、3%で軟部組織病変となる。1990年代で血液が5%に増加。
・無症状、症候性いずれもありうる。
・通常は緩徐進行性
・症状:慢性、再発性咳ソウ。喀痰、疲労感、呼吸苦、発熱、喀血、胸痛、体重減少。
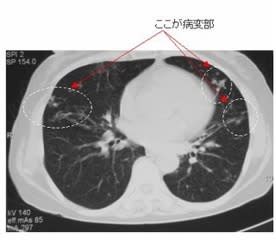
・レントゲン:線維化を伴う空洞病変(TB様)、結節及び気管支拡張症→TBと比較し壁が薄い、TBより気管支散布上ではない、胸膜を巻き込みやすい。
肺非結核性抗酸菌症診断に関する指針-2008年
2008年4月
日本結核病学会非結核性抗酸菌症対策委員会
[はじめに]
米国胸部学会(ATS)と米国感染症学会(IDSA)は10年ぶりに肺非結核性抗酸菌症に関するガイドラインの改定を 行ない,2007年3月に発表した。1)
日本結核病学会非結核性抗酸菌症対策委員会は,この改定内容が大幅なものであり,かつ国際的整合性の見地から,わが国の診断基準(2003年発表)2)も、再検討の要ありとし,日本結核病学会評議員にアンケート調査を 行なった。回答者全員(回収率63%,126名)が改定の必要を認め,かつ簡潔な診断基準への要望が多数あった。
以上の経過で作業を開始,今回初めて日本結核病学会,日本呼吸器学会合同での肺非結核性抗酸菌症診断基準とした。
[注記]
1.近年のわが国での健診や人間ドックでの状況下では,画像診断や核酸同定法などの進歩で,臨床症状出現前 に診断可能になったという現状に即し,診断基準から「臨床症状あり」を外した。
2.従来の診断基準では,暗黙に診断基準合致を治療開始時期と見なしてきたが,2007-ATS/IDSAと同様,診断 基準と治療開始時期は分離する。
3.治療開始時期についてはエビデンス蓄積が不十分であるが,診断後観察のみの経過では外科治療を含む早期 治療,準治癒状態への転帰を失う事例があることを注意すべきである。
4.2007-ATS/DISA基準でのHRCT所見は「散布性小結節を伴う多発性の気管支拡張所見」のみになっているが,
早期診断や化学療法開始後の症例,孤立結節影などを考慮し,より広範囲な事象に適応しうる画像基準とした。
5.感染症診断の原則から,典型例であっても画像所見のみでの診断は採用しない。また画像所見が酷似してい ても,非結核性抗酸菌症ではない場合があることに注意すべきである。
6.喀痰の場合,2回以上の異なった検体での培養陽性としたのは1991年の束村の研究3)に準拠するとともに,
2007-ATS/IDSA基準との整合性をとるためである。
表1.肺非結核性抗酸菌症の診断基準
(日本結核病学会・日本呼吸器学会基準)
臨床的基準(以下の2項目を満たす)
1.胸部画像所見(HRCTを含む)で,結節性陰影,小結節性陰影や分枝状陰影の散布,均等性陰影,
空洞性陰影,気管支または細気管支拡張所見のいずれか(複数可)を示す。
但し,先行肺疾患による陰影が既にある場合は,この限りではない。
2.他の疾患を除外できる。
細菌学的基準(菌種の区別なく,以下いずれか1項目を満たす)
1.2回以上の異なった喀痰検体での培養陽性。
2. 1回以上の気管支洗浄液での培養陽性。
3. 経気管支肺生検または肺生検組織の場合は,抗酸菌症に合致する組織学的所見と同時に組織,または気管支洗浄液,または喀痰での1回以上の培養陽性。
4.稀な菌種や環境から高頻度に分離される菌種の場合は,検体種類を問わず2回以上の培養陽性と菌種同定検査を原則とし,専門家の見解を必要とする。
以上のA,Bを満たす。
表2.わが国でヒト感染症が報告されている非結核性抗酸菌
しばしば認められる菌種
M.avium, M.intracellulare , M.kansasii, M.abscessus,
比較的稀に認められる菌種
M.fortuitum, M.chelonae, M.szulgai, M.xenopi, M.nonchromogenicum, M.terrae, M.scrofulaceum,
M.gordonae, M.simiae, M.thermoresistible, M.heckeshornense, M.intermedium, M.lentiflavum,
M.ulceranssubsp. shinshuense, M.malmoense, M.celatum, M.branderi, M.genavense, M.haemophilum, M.triplex, M.goodii, M.marinum, M.mageritense, M.mucogenicum, M.peregrinum
注:M.avium, M.intracellulareは性状が類似しており,一括してM.avium complex (MAC)と呼ぶことが多い
7.塗抹,培養を含む菌量要件を廃止したのは,やはり2007-ATS/IDSA基準との整合性のためと,菌量をそのもの は非結核性抗酸菌の場合,特に前処理による影響が大きいこと,液体培地の普及で培養菌量報告がないことを 考慮したためである(本来,抗酸菌培養は1997ATS勧告どおり,液体培地と固形培地を併用すべきであるが, 臨床の実態に即してという条件付きの考慮)。
8.検体直後核酸増幅法陽性は菌種同定に有用であるが,培養陽性の代わりにはならない。
9.細菌学的基準の中に稀な菌種の場合の要件を記載したので,2007-ATS/IDSA基準と異なり細菌学的基準その ものは菌種の区別なく適用とした。
10. 気管支鏡検体は自動洗浄機汚染などの場合影響が大きいので,
呼吸器内視鏡学会ガイドライン4)に沿った気管支鏡消毒操作を遵守すべきである。
11. 気管支,あるいは病巣由来以外の検体については,基本的に通常無菌的な体腔液を用いるべきである。
胃液は結核症診断では明らかに有用な検体であるが,消化管液に常在している可能性の高い非結核性抗酸菌症 診断での有用性は確証されていない。当面最低限「2回以上の異なった検体での培養陽性」の条件を満たすべきである。
12.菌種同定は,保険診療も考慮し2回とも同定検査施行を条件にはしないが,稀な菌種や環境から高頻度に分離 される菌種の場合(M.gordonae, M.chelonae, など)は2回以上の菌種同定検査を必要とする。
2007年発表
① 診断基準
臨床所見、レントゲン所見、細菌学的所見はいずれも平等に重要であり、全て満たさなければいけない。以下の診断基準は、Mycobacterium avium complex(MAC), M. kansasii, M. abscessusに対して適用される。他の非定型抗酸菌症への適用の妥当性は十分に解明されていない。
1)臨床所見
・呼吸器症状、レントゲン上結節影、空洞病変、又はHRCT上多発小結節影を伴う多発性の気管支拡張症 かつ他疾患を除外できること。
2)細菌学的
・少なくとも2回の別々の喀痰培養陽性。
又は・少なくとも1回の気管支洗浄液での培養陽性
又は・経気管支的又は他の肺組織において抗酸菌の組織学的特徴(炎症性肉芽腫もしくは抗酸菌)を伴い培養(いずれの手段でもよい)で陽性
・頻度の低い非定形抗酸菌症や環境コンタミネーションで通常認められる菌の場合は専門家にコンサルトを行う。
・非定型抗酸菌症による肺病変が疑われるが診断基準を満たさない場合は診断が確実に確定又は除外できるまでフォローすべきである。
・非定型抗酸菌症に伴う肺病変の診断は治療の開始には必要ではなく、個々の患者において治療による利益と潜在的不利益に基づいて決定される。
② 非定型抗酸菌症の予防と治療
1.MACによる肺病変: 結節又は気管支拡張を伴う大部分の患者では、週3回のクラリスロマイシン(1000mg)又はアジスロマイシン(500mg), リファンピン(600mg), エタンブトール(25mg/kg)が推奨される。線維化を伴う空洞性病変又は重度の結節・気管支拡張を伴う場合では、連日のクラリスロマイシン(500-1000mg)又はアジスロマイシン(250mg), リファンピン(600mg)又はリファブチン(150-300mg)、エタンブトール(15mg/kg)に加えアミカシン又はストレプトマイシンを治療早期を追加することが考慮される。患者は1年間の間、培養が陰性となるまで治療すべきである。
2. 播種性MAC:クラリスロマイシン(500-1000mg)又はアジスロマイシン(250mg),エタンブトール(15mg/kg)、±リファブチン(150-350mg)、治療は症状の消失と細胞性免疫能の回復をまって中止できる。
3. 播種性MACの予防:AIDS患者においてCD4+が50cells/ulを切った場合予防投与をすべきである。アジスロマイシン1200mg週1回又はクラリストマイシン1000mg/weekが効果が証明されている。リファブチン300mg/dayも又効果的であるが、コンプライアンスが悪い。
4. M. kansaii肺病変の治療:連日イソニアジド(300mg/d), リファンピン(600mg/d)及びエタンブトール(15mg/kg/d)となる。患者は培養陰性が1年間持続するまで治療すべきである。
5. M. abscessus肺病変の治療:治療効果が証明又は予測できる治療はない。クラリスロマイシン1000mg/dayを含む他剤治療で症状の改善、病状の改善を図れるかもしれない。クラリスロマイシンをベースにした多剤治療に加え、限局性病変の外科的切除が最も治癒が望める。
6. M. abscessus, M. chelonae, M. fortuitumによる肺外の病変:治療はin vitroの感受性の結果に基づく。M.abscessusではマクロライドをベースにしたレジメが頻回に用いられる。外科的切除も又重要な要素である。
7. 非定型抗酸菌症の頚部リンパ節炎の治療:殆どのケースではMACであり、外科的治療により第一に治療され90%の治癒率を誇る。広範囲なMACリンパ節炎又は外科的治療に反応性が悪い場合はマクロライドを基準にしたレジメを考慮すべきである。
非定形抗酸菌症
・人-人感染は起こらない。
・自然界にあり、コンタミネーションが起こりうる。
・コンタミネーション:M.gordonae, M. terrae complex, M. mucogenicum, M. scrofulaceum 水道水:M. simiae, M. lentiflavum
・先進国で1.0-1.8人/100000人
・MACが最も多い。
・1980年代:94%は肺病変であり、3%でリンパ節、3%で軟部組織病変となる。1990年代で血液が5%に増加。
・無症状、症候性いずれもありうる。
・通常は緩徐進行性
・症状:慢性、再発性咳ソウ。喀痰、疲労感、呼吸苦、発熱、喀血、胸痛、体重減少。
・レントゲン:線維化を伴う空洞病変(TB様)、結節及び気管支拡張症→TBと比較し壁が薄い、TBより気管支散布上ではない、胸膜を巻き込みやすい。
肺非結核性抗酸菌症診断に関する指針-2008年
2008年4月
日本結核病学会非結核性抗酸菌症対策委員会
[はじめに]
米国胸部学会(ATS)と米国感染症学会(IDSA)は10年ぶりに肺非結核性抗酸菌症に関するガイドラインの改定を 行ない,2007年3月に発表した。1)
日本結核病学会非結核性抗酸菌症対策委員会は,この改定内容が大幅なものであり,かつ国際的整合性の見地から,わが国の診断基準(2003年発表)2)も、再検討の要ありとし,日本結核病学会評議員にアンケート調査を 行なった。回答者全員(回収率63%,126名)が改定の必要を認め,かつ簡潔な診断基準への要望が多数あった。
以上の経過で作業を開始,今回初めて日本結核病学会,日本呼吸器学会合同での肺非結核性抗酸菌症診断基準とした。
[注記]
1.近年のわが国での健診や人間ドックでの状況下では,画像診断や核酸同定法などの進歩で,臨床症状出現前 に診断可能になったという現状に即し,診断基準から「臨床症状あり」を外した。
2.従来の診断基準では,暗黙に診断基準合致を治療開始時期と見なしてきたが,2007-ATS/IDSAと同様,診断 基準と治療開始時期は分離する。
3.治療開始時期についてはエビデンス蓄積が不十分であるが,診断後観察のみの経過では外科治療を含む早期 治療,準治癒状態への転帰を失う事例があることを注意すべきである。
4.2007-ATS/DISA基準でのHRCT所見は「散布性小結節を伴う多発性の気管支拡張所見」のみになっているが,
早期診断や化学療法開始後の症例,孤立結節影などを考慮し,より広範囲な事象に適応しうる画像基準とした。
5.感染症診断の原則から,典型例であっても画像所見のみでの診断は採用しない。また画像所見が酷似してい ても,非結核性抗酸菌症ではない場合があることに注意すべきである。
6.喀痰の場合,2回以上の異なった検体での培養陽性としたのは1991年の束村の研究3)に準拠するとともに,
2007-ATS/IDSA基準との整合性をとるためである。
表1.肺非結核性抗酸菌症の診断基準
(日本結核病学会・日本呼吸器学会基準)
臨床的基準(以下の2項目を満たす)
1.胸部画像所見(HRCTを含む)で,結節性陰影,小結節性陰影や分枝状陰影の散布,均等性陰影,
空洞性陰影,気管支または細気管支拡張所見のいずれか(複数可)を示す。
但し,先行肺疾患による陰影が既にある場合は,この限りではない。
2.他の疾患を除外できる。
細菌学的基準(菌種の区別なく,以下いずれか1項目を満たす)
1.2回以上の異なった喀痰検体での培養陽性。
2. 1回以上の気管支洗浄液での培養陽性。
3. 経気管支肺生検または肺生検組織の場合は,抗酸菌症に合致する組織学的所見と同時に組織,または気管支洗浄液,または喀痰での1回以上の培養陽性。
4.稀な菌種や環境から高頻度に分離される菌種の場合は,検体種類を問わず2回以上の培養陽性と菌種同定検査を原則とし,専門家の見解を必要とする。
以上のA,Bを満たす。
表2.わが国でヒト感染症が報告されている非結核性抗酸菌
しばしば認められる菌種
M.avium, M.intracellulare , M.kansasii, M.abscessus,
比較的稀に認められる菌種
M.fortuitum, M.chelonae, M.szulgai, M.xenopi, M.nonchromogenicum, M.terrae, M.scrofulaceum,
M.gordonae, M.simiae, M.thermoresistible, M.heckeshornense, M.intermedium, M.lentiflavum,
M.ulceranssubsp. shinshuense, M.malmoense, M.celatum, M.branderi, M.genavense, M.haemophilum, M.triplex, M.goodii, M.marinum, M.mageritense, M.mucogenicum, M.peregrinum
注:M.avium, M.intracellulareは性状が類似しており,一括してM.avium complex (MAC)と呼ぶことが多い
7.塗抹,培養を含む菌量要件を廃止したのは,やはり2007-ATS/IDSA基準との整合性のためと,菌量をそのもの は非結核性抗酸菌の場合,特に前処理による影響が大きいこと,液体培地の普及で培養菌量報告がないことを 考慮したためである(本来,抗酸菌培養は1997ATS勧告どおり,液体培地と固形培地を併用すべきであるが, 臨床の実態に即してという条件付きの考慮)。
8.検体直後核酸増幅法陽性は菌種同定に有用であるが,培養陽性の代わりにはならない。
9.細菌学的基準の中に稀な菌種の場合の要件を記載したので,2007-ATS/IDSA基準と異なり細菌学的基準その ものは菌種の区別なく適用とした。
10. 気管支鏡検体は自動洗浄機汚染などの場合影響が大きいので,
呼吸器内視鏡学会ガイドライン4)に沿った気管支鏡消毒操作を遵守すべきである。
11. 気管支,あるいは病巣由来以外の検体については,基本的に通常無菌的な体腔液を用いるべきである。
胃液は結核症診断では明らかに有用な検体であるが,消化管液に常在している可能性の高い非結核性抗酸菌症 診断での有用性は確証されていない。当面最低限「2回以上の異なった検体での培養陽性」の条件を満たすべきである。
12.菌種同定は,保険診療も考慮し2回とも同定検査施行を条件にはしないが,稀な菌種や環境から高頻度に分離 される菌種の場合(M.gordonae, M.chelonae, など)は2回以上の菌種同定検査を必要とする。


























※コメント投稿者のブログIDはブログ作成者のみに通知されます