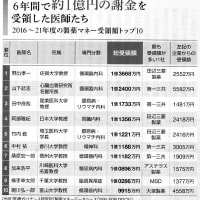
小児科開業医が中心の「日本外来小児科学会」のワーキンググループは「かぜ症状(上気道炎)の子供に出す抗生物質を必要最小限にしたい」との考え方で、かぜ症状の治療ガイドラインを作りました。日本では「熱が出た子には抗生物質」と考える医師もいて、抗生物質の乱用が薬の効きにくい細菌(耐性菌)を増やし、治療の難しい髄膜炎や肺炎などの増加につながっているとみられるためです。
全国の小児科医にアンケートし、医師157人から患者3,055人について回答を得た結果では、発熱した子の90%以上に抗生物質を使った医師が39%いました。一方で、1割未満にしか使わなかった医師も10%おり、医師による方針の差も浮かび上がりました。
風邪はほとんどウイルス感染で、細菌感染には効果がある抗生物質も、ウイルス感染には効果がありません。
それでも使う医師は、「症状だけからは細菌感染を否定できない」「細菌感染の予防」などを理由にあげています。「昔は薬価差益が大きく、薬を多く使うほど病院がもうかった」などと指摘する声もあります。
抗生剤を使っても使わなくても肺炎などの合併症が起きる率は変わらず、むしろ使うと副作用で下痢や皮膚の異常などが増える、との海外の研究結果から、かぜ症状の治療ガイドラインでは10日から2週間は抗生物質を使わずに様子を見るべきだとしています。
せきが出る「気管支炎」や、せきや鼻水などの「急性副鼻腔炎」についてもほぼ同様としています。ただし、のどが腫れる「咽頭炎」の場合は、細菌(溶連菌)が原因だと診断した場合に限って、抗生物質を使うとしています。
大人に対する場合も同様です。日本は耐性菌が多く04年に英国の感染症専門誌に発表された欧米やアジアなどの国際共同研究によると、12歳以下の子供から検出された肺炎連鎖球菌にペニシリンが効かない割合は、参加18カ国の平均は25%だったが、日本は51%でした。別の抗生物質「エリスロマイシン」が効かない割合は、平均の37%に対し日本は83%に達しました。
一方で、「乱用防止は賛成だが、この内容はやや極端だ。海外のデータを根拠にしているが、日本の医師は大量の抗生物質を飲み薬として使ってきており、使わないと患者にどう影響するかデータはない。乳児や消耗の激しい子は後から細菌感染する心配もあり、使うべきだ」と反論もあります。
私の意見として一言
「症状だけからは細菌感染を否定できない」「細菌感染の予防」というのは非常に説得力のある意見だと思います。裁判でもそうですが、物事があることを証明することはできますが、物事がないと証明するのは「悪魔の証明」と呼ばれ非常に難しいのです。
そしてこの事象をさらに複雑にしているのは、割りばし事件で裁判長が被告に向けて「医師には専門性にとらわれることなく、患者に適切な治療の機会を提供することが求められている」と異例の付言をした事です。つまり「抗生剤を投与して細菌感染を予防する」ことは「患者に適切な治療の機会を提供する」ことに当てはまるかもしれないという懸念です。さらに、医療訴訟がこれほどまでに増えている現在では、医者として「抗生剤を投与しない場合に患者が死亡した時、訴えられないだろうか」という懸念の芽生えが避けられないからです。
こういう事態を改善するには、患者さん側に、抗生剤を投与しても投与しなくても、死亡は一定の確率で起こりうること、「抗生剤を投与して細菌感染を予防する」ことは「患者に適切な治療の機会を提供する」ことに当てはまらないことを知ってもらうことです。そして医者もそのことを患者さんに根気強く説明することだと思います。その上で「かぜ症状の子供に出す抗生物質を必要最小限にする」ことが必要です。
ブログランキングに参加しています。ご協力よろしくお願いいたします。
今は何位かな?

全国の小児科医にアンケートし、医師157人から患者3,055人について回答を得た結果では、発熱した子の90%以上に抗生物質を使った医師が39%いました。一方で、1割未満にしか使わなかった医師も10%おり、医師による方針の差も浮かび上がりました。
風邪はほとんどウイルス感染で、細菌感染には効果がある抗生物質も、ウイルス感染には効果がありません。
それでも使う医師は、「症状だけからは細菌感染を否定できない」「細菌感染の予防」などを理由にあげています。「昔は薬価差益が大きく、薬を多く使うほど病院がもうかった」などと指摘する声もあります。
抗生剤を使っても使わなくても肺炎などの合併症が起きる率は変わらず、むしろ使うと副作用で下痢や皮膚の異常などが増える、との海外の研究結果から、かぜ症状の治療ガイドラインでは10日から2週間は抗生物質を使わずに様子を見るべきだとしています。
せきが出る「気管支炎」や、せきや鼻水などの「急性副鼻腔炎」についてもほぼ同様としています。ただし、のどが腫れる「咽頭炎」の場合は、細菌(溶連菌)が原因だと診断した場合に限って、抗生物質を使うとしています。
大人に対する場合も同様です。日本は耐性菌が多く04年に英国の感染症専門誌に発表された欧米やアジアなどの国際共同研究によると、12歳以下の子供から検出された肺炎連鎖球菌にペニシリンが効かない割合は、参加18カ国の平均は25%だったが、日本は51%でした。別の抗生物質「エリスロマイシン」が効かない割合は、平均の37%に対し日本は83%に達しました。
一方で、「乱用防止は賛成だが、この内容はやや極端だ。海外のデータを根拠にしているが、日本の医師は大量の抗生物質を飲み薬として使ってきており、使わないと患者にどう影響するかデータはない。乳児や消耗の激しい子は後から細菌感染する心配もあり、使うべきだ」と反論もあります。
私の意見として一言
「症状だけからは細菌感染を否定できない」「細菌感染の予防」というのは非常に説得力のある意見だと思います。裁判でもそうですが、物事があることを証明することはできますが、物事がないと証明するのは「悪魔の証明」と呼ばれ非常に難しいのです。
そしてこの事象をさらに複雑にしているのは、割りばし事件で裁判長が被告に向けて「医師には専門性にとらわれることなく、患者に適切な治療の機会を提供することが求められている」と異例の付言をした事です。つまり「抗生剤を投与して細菌感染を予防する」ことは「患者に適切な治療の機会を提供する」ことに当てはまるかもしれないという懸念です。さらに、医療訴訟がこれほどまでに増えている現在では、医者として「抗生剤を投与しない場合に患者が死亡した時、訴えられないだろうか」という懸念の芽生えが避けられないからです。
こういう事態を改善するには、患者さん側に、抗生剤を投与しても投与しなくても、死亡は一定の確率で起こりうること、「抗生剤を投与して細菌感染を予防する」ことは「患者に適切な治療の機会を提供する」ことに当てはまらないことを知ってもらうことです。そして医者もそのことを患者さんに根気強く説明することだと思います。その上で「かぜ症状の子供に出す抗生物質を必要最小限にする」ことが必要です。
ブログランキングに参加しています。ご協力よろしくお願いいたします。
今は何位かな?






















※コメント投稿者のブログIDはブログ作成者のみに通知されます