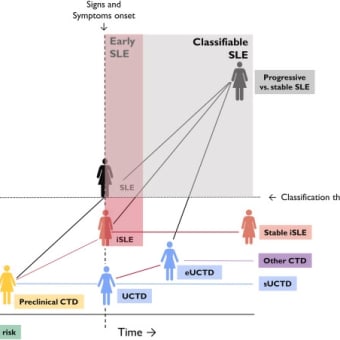
認知症の予防、介入、ケア:ランセット常設委員会の 2024 年報告書
Lancet 2024; 404: 572-628
パネル: アミロイド β 標的抗体をめぐる論争のまとめ
有効性
認知機能に対する効果はわずかである。臨床的に意味のある効果なのか、効果の持続期間はどの程度なのかは不明である。
実施における困難
月 1 回または 2 週間に 1 回の点滴が必要であり、18 ヵ月の治療期間中に何度も点滴センターに通う必要がある。安全性監視のために MRI 検査を頻繁に受ける必要がある。必要な医師の診察、点滴、臨床検査、MRI や PET 検査、副作用の管理のために、既存の医療インフラの大幅な再構築が必要になるかもしれない。このレベルの介入をサポートできるインフラは、多くの医療システムでは不十分である。
費用
レカネマブの公称価格は患者 1 人当たり年間 26,500 米ドルであり、適格性スクリーニング、投与、モニタリングの関連コストは含まれていない。歴史的にみて、EU と英国は、新しく高価な薬剤に対して、米国の定価よりも低い金額を支払っている。
モニタリングと副作用
レカネマブ投与患者の 20%、ドナネマブ投与患者ではその 2 倍近い頻度で起こる可能性がある浮腫や出血に対しては、定期的な臨床的および画像検査によるモニタリングが必要である。
除外項目
既存の地域ベースの患者のほとんどは試験の適格基準を満たさないであろう。したがって、人種的、民族的に多様で、多疾患を合併し、神経病理学的病態が混在しているアルツハイマー病患者の大部分に結果を一般化することは困難である。
認知症患者への認知的介入
以前、認知的介入を受けた人は、一般的な認知能力と、言葉の流暢さなどの特定の認知能力が改善し、その効果は数カ月から 1 年続くという文献があることを報告した。MMSE を用いた 25 件の研究(参加者総数 1,893 名)の 2023 年のコクランレビューによると、認知刺激群と対照群との間に臨床的に重要な差が 1.99 点(95%CI 1.24~2.74)あり、コミュニケーションと社会的相互作用に臨床的に関連した改善が見られたという中程度の質のエビデンスがあった。
認知症の神経精神症状への介入
活動介入
7 件の研究(n = 160)のシステマティックレビューとメタアナリシスでは、テーラーメイドの活動プログラムによる介入は、QOL の改善(標準化効量 Cohen's d 0.79, 95%CI 0.39-1.18)、精神神経症状の軽減(0.62, 0.40-0.83)、介護者の負担軽減(0.68, 0.29-1.07)に中程度の効果があることが確認された。このレビューには、低中所得国における小規模なパイロット試験も含まれており、同様の効果が示され、設定間での移行性が検証されている。これらの介入は、介入を受ける人々による日常的な医療制度の利用が減少するため、コスト削減にもつながる可能性がある。
エビデンスの質およびデザイン戦略は様々で、フィジビリティスタディ (feasibility study, 実行可能性を検討するための試験のこと) や小規模 RCT から大規模な多施設クラスター無作為化試験まである(表2)。
表 2. 認知症に対する活動介入の効果を検討しているランダム化試験
https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(24)01296-0/fulltext?dgcid=twitter_organic_infocusbrainhealth_lancetdementia24_lancet#tbl2
全体的なエビデンスは、認知症患者の抑うつや精神神経症状を軽減し、全体的なウェルビーイングを向上させ、場合によっては介護時間を節約するなど、介護者にとっても重要な利点があることを示す先行試験を裏付けている。アクティビティ指向の介入は、個人の興味、嗜好、能力に合わせて調整され、家族介護者が関与することで成功する傾向がある。テーラーメイドの活動介入の計量可能性と実施、およびこれらの介入の潜在的な費用対効果については、さらなる研究が必要であり、費用対効果を評価した研究は 2 件のみである。対照的に、アクティビティとしての運動に関する RCT では、地域でもケアホームでも、メンタルヘルス領域の改善は報告されていない。
認知症患者の睡眠障害
睡眠覚醒サイクルの調節障害は認知症患者によく見られ、視床下部や脳幹に影響を及ぼす病態生理学的プロセス、不十分な活動や光、痛み、不安、環境など、複数のメカニズムが関与する。メタアナリシスの報告によると、認知症患者の臨床的に重要な睡眠障害の有病率は 19%(95%信頼区間 13-25, n = 2,753)であり、有病率は経時的に変化していないことから、治療によって睡眠が改善されたわけではないことが示唆されている。睡眠障害は、アルツハイマー病患者(24%, 16-33, n = 310)では、レビー小体型認知症患者(49%, 37-61, n = 65)よりも少なかった。ケアホーム入居者のメタアナリシス(55 件の研究;n = 22,780;20%, 16-24)でも有病率は同様であった。
薬物療法が有効であるという証拠はほとんどない。9 件の RCT を含む 1 件のレビュー(それぞれ低質と評価された)では、トラゾドン (trazadone) 50 mg を 2 週間投与することで、睡眠時間の合計が増加する可能性がある(平均差 42.5 分、95%CI 0.9~84.0)という小規模試験(n = 30)における確実性の低いエビデンスが確認されたが、他の睡眠パラメータには明確な効果はみられなかった。軽度から中等度のアルツハイマー病患者 274 人にオレキシン拮抗薬 (orexin antagonist) を 4 週間使用したところ、副作用を増加させることなく、睡眠時間が増加し(28.2 分、11.1~45.3)、入眠後の覚醒時間が減少した(-15.7分、-28.1~-3.3)が、覚醒回数には影響しなかった。メラトニン (melatonin) の有効性を示す証拠はなかった。認知症患者の睡眠に対するベンゾジアゼピン (benzodiazepine)、ゾピクロン (zopiclone)、ザレプロン (zaleplon)、ゾルピデム (zolpidem) の RCT はないが、これらの薬剤は顕著な害を引き起こす可能性がある。プライマリーケアの縦断的研究では、認知症患者におけるゾピクロン、ザレプロン、ゾルピデム(ゾピクロン 7~5 mg 以上、ジアゼパム 5 mg 以上に相当)のようないわゆる Z-drugs の高用量投与は、骨折や脳卒中のリスクの増加と関連しており、この目的での使用は避けるべきである。非薬理学的介入が認知症の睡眠を改善するという決定的なエビデンスはないが、試験は進行中である。
うつ病
認知症患者のうつ病に対して、抗うつ薬がプラセボよりも有効でないというエビデンスは以前に述べた。認知症の人のうつ病は、認知症でない人のうつ病とは異なる可能性が高く、認知症のサブタイプにおける脳の変化は、抗うつ薬の効果を減少させるかもしれない。
MCI または認知症の人のうつ病と不安に対する心理学的治療についての RCT のコクランレビュー(すなわち、認知行動療法 [cognitive behavioural therapy] を用いた 4 つの研究、行動活性化 [behavioural activation] を用いた 8 つの研究、問題解決療法 [problem solving therapy] を用いた 3 つの研究)では、認知症または MCI で抑うつ症状または抑うつ診断のある人に対して、認知行動療法に基づく治療を通常のケアに追加することは大きな効果があることが同定された(標準化平均差 -0.84, 95%CI -1.14〜-0.54; I2 = 24%;4 件の研究(うち 3 件は問題解決療法);194 人)。
behavioural activation
https://pmc.ncbi.nlm.nih.gov/articles/PMC2882847/
problem solving therapy
https://www.verywellmind.com/an-overview-of-problem-solving-therapy-4767991
しかしベースライン時に抑うつ症状やうつ病の診断のない人ではほとんど効果がなかった。支持療法とカウンセリング療法は有効ではなかった。
精神病、興奮、せん妄
精神病は認知症の前駆症状となることがあり、リスクのセクションで議論したように、高齢発症の統合失調症が認知症の前駆症状である可能性がある。認知症における精神病症状は、特定のタウ病変や新皮質のシナプス破壊と関連しているが、この病理が精神病症状を引き起こすかどうかは不明である。アルツハイマー病における精神病症状と APOE ε4 との間には軽度の関連があり、これだけでは全てのリスクを説明することはできない。
以前、認知症患者において精神病が疑われる場合、包括的な臨床評価が不可欠であることについて議論した。認知症の人々が経験する「記憶違い」は妄想とは異なり、新たな精神病症状はせん妄 (delirium) によるものかもしれない。
認知症の人が精神病によって苦しんでいない場合、治療が必要ないこともある。管理は、聴覚や視覚の改善、社会的及びその他の刺激を増加させることなど、刺激を最大化するための非薬物療法から始めるべきである。
コリンエステラーゼ阻害薬は、アルツハイマー病患者における精神病の改善に対して非常に小さな効果しか示さないことが、12 件のランダム化比較試験の個別参加者データを用いたメタアナリシスで明らかになっている(妄想に対する効果量 −0.08, 95% CI −0.14〜−0.03, I2 = 0%; 幻覚 0.09, −0.14〜−0.04; I2 = 0%; n = 5,580)。精神病に対する向精神病薬の使用について注意すべき問題があり、それには認知症患者の死亡率増加が含まれる。そのため、精神病が苦痛や機能障害を引き起こす人々には向精神病薬が適切である場合があるが、可能な限り低い用量で、できるだけ短期間で処方されるべきである。メタアナリシスによれば、リスペリドン (risperidone) とアリピプラゾール (aripipiazole0 は、認知症の人々における精神病治療に関して最も良いエビデンスを持つ向精神病薬であり、リスペリドンは他の向精神薬と比べて妄想に対して使用した場合の脳卒中のリスクが低いことが示されている。
ピマバンセリン(pimavanserin, 選択的 5-HT-2A 逆作動薬作用を持つ非定型向精神病薬)の認知症関連精神病からの離脱 (withdrawal) を示したランダム化比較試験は、治療群がプラセボ群よりも再発率が低かったため早期に中止された。この効果はパーキンソン病の患者において顕著であったと考えられている。アメリカの後ろ向きコホート研究では、パーキンソン病に伴うまたは伴わない認知症のある人々において、ピマバンセリン(n = 3,227)と非定型向精神病薬(n = 18,442)を比較した結果、ピマバンセリンを使用した群で死亡率が低いことが報告された(HR 0.65, 95% CI 0.53–0.79)。アルツハイマー病精神病における以前の RCT では、6 週目にピマバンセリンが有利な結果を示したが、2、4、9、12 週目ではその差は見られなかった。ピマバンセリンはパーキンソン病の精神病治療薬として承認されているが、認知症関連精神病およびアルツハイマー病精神病に対する治療薬としては FDA により拒否された。
私たちは以前、そして現在も、認知症における興奮 (agitation) の包括的評価と管理のアプローチを推奨している。これはよくある問題で多様性があり、苦痛を伴い、介護者の負担と介護費用の増加に関連している。まず行うべき対応は、痛みや苦痛など興奮の根本的な原因を評価し、薬物使用前にそれらを管理することである。
いくつかの向精神病薬、例えばリスペリドンは、イギリス、オーストラリア、カナダ、EU において認知症患者の興奮治療に承認されている。2023 年 5 月、ブレクスピプラゾール (brexpiprazole) は、アルツハイマー病患者の興奮治療に対してアメリカで初めて FDA の市場承認を得たが、この適応において他の非定型向精神病薬と比べて優れた効果や安全性は示されていない。ある第 3 相試験(n = 433)では、アルツハイマー病患者における興奮に対してブレクスピプラゾール 2 mg/日を投与した結果、12 週後の時点でプラセボ群と比較して Cohen-Mansfield Agitation Inventory で 3.77 点の改善が見られた。最新の大規模な 12 週間の第 3 相ランダム化比較試験(n = 345)では、アルツハイマー病の興奮に対してブレクスピプラゾール 2~3 mg/日を投与した結果、Cohen-Mansfield Agitation Inventory でプラセボ群に対して –5.3 点の改善が報告された。これに対して、リスペリドンを使用した3 件のランダム化比較試験の統合解析(n = 1,150)では、平均 1 mg/日のリスペリドン使が 12 週後の Cohen-Mansfield Agitation Inventory –5.4 点の改善と関連していた。認知症の人々における向精神病薬使用に関する主な懸念は、心血管系の有害事象や死亡率の増加である。ブレクスピプラゾールの治療では、プラセボ群に比べて死亡者が多かった(6 人v.s. 1 人)が、その有意性は報告されていない。リスペリドンは非定型抗精神病薬であり、興奮の治療におけるランダム化比較試験によるエビデンスは最も多い。抗精神病薬を使用する前に興奮の根本的な原因の徹底的な評価と管理、非薬物療法の試行、潜在的なリスクについての認知症患者やその家族介護者との話し合いが行われるべきである。
せん妄は高齢者では一般的であるが、十分に認識されておらず、治療も不十分である。あるコホート研究では、せん妄を発症した高齢者(70 歳以上)では、せん妄を発症しなかった高齢者を含むコホート全体と比較して、ベースラインの認知機能が低かったことが報告されている。2020 年のランセット委員会では、せん妄と認知症はしばしば一緒に発症するが、どのような薬物療法がせん妄を改善するかという明確なエビデンスは存在しないことを議論した。鎮静作用のあるベンゾジアゼピン系薬剤は効果がなく、抗精神病薬と同様に死亡率や合併症の増加と関連している。
認知症に合併するせん妄は、入院期間の長期化、認知・機能的転帰の悪化、ケアホーム入所や死亡のリスクの上昇と関連している。最近のメタアナリシスでは、せん妄は将来の認知機能低下と有意に関連していた(効果量 Hedges g 0.45, 95%CI 0.34-0.57)。英国の研究では、年齢中央値 77 歳(IQR 73-82)の前向きコホート参加者 1,510 人のうち 209 人(13.8%)が、30 ヵ月以上の追跡期間中に少なくとも 1 回は入院し、そのうち 115 人(55.0%)が少なくとも 1 回はせん妄のエピソードを有していた。認知機能が低下している人ほど、入院する可能性が高く、せん妄を発症する可能性が高かった。同様に、65 歳以上の高齢者を対象とした英国の前向きコホートでは、入院した 205 人のうち 82 人(40%)がせん妄を発症した。この結果は、1 年後の MMSE における認知機能の低下と -1.8 ポイント(95%CI -3.5〜-0.2)関連していた。全体的な認知機能障害は、せん妄の危険因子であり、さらに認知機能低下や機能低下の危険因子となる。
せん妄は、1. 基礎疾患の治療と、2. オリエンテーション (日時や場所を把握すること) を助ける非薬理学的手段の両方を用いて、精力的にケアすることが重要である。視覚と聴覚を最良の状態に保つこと、疼痛と低酸素症の管理、水分補給、食事摂取の確保も重要である。さらに、せん妄で退院した人の健康状態をモニターすることも不可欠である。このような人は認知機能が低下していたり、認知症を患っていたりすることが多く、手助けなしに自宅で治療計画を立てたり、取り組んだりすることは期待できない。認知症でない人のせん妄を予防・治療することは、認知症リスクを減少させるかもしれないが、現在のところ確証はない。
COVID-19 と認知症から学んだこと
COVID-19 とそれに関連した社会的孤立や隔離は、認知症患者やその家族、介護者の症状や死亡率に相当な、不釣り合いな、負の影響を与えた。COVID-19 パンデミック時の社会的孤立の影響に関するシステマティックレビューでは、合計 6,442 人の参加者を対象とした 15 件の研究のうち 9 件(60%)で認知機能の予想以上の悪化が報告され、15 件の研究のうち 14 件(93%)で非認知症状の悪化または新たな発症が報告されている。
ケアホームの入居者は通常、個人的なケアが必要なため、スタッフから隔離することはできない。パンデミック時には、リスクを抑えるために家族の訪問が制限されたり禁止されたりすることが多く、そのため入居者は孤立した状態に置かれた。大規模なケアホームや、派遣スタッフを多く使用するケアホーム、スタッフを施設間で異動させるケアホーム、COVID-19 の検査頻度が低く、個人防護具を使用する機会が少なかったケアホームでは、感染と死亡のレベルが高かった。
他のパンデミックに対する長期的な教訓としては、既存の入居者への感染を避けるため、感染状態が陽性または不明の場合はケアホームに入所させないという方針がある。私たちは現在、ケアハウス間のスタッフの移動を制限し、スタッフが感染を減らすために個人防護具を優先的に入手し、着用することを保証することの効果を知っている。認知症の人はその人に合ったケアを受ける必要があり、24 時間ケアが必要な人を完全に隔離することは不可能である。
認知症の人は、意思決定能力のあるうちに、自分の望むことを法的に決定するよう奨励されるべきである。2020 年のランセット委員会で詳しく述べたように、認知症の人は、認知症でない人に比べて、他の病気を患っていることが多く、早く亡くなることが多い。認知症の人のために一律に意思決定がなされるのではなく、認知症の人、または意思決定能力がない場合は家族など別の意思決定者が、可能な治療や緩和ケアについて決定すべきである。認知症の人は、他の人と同じように緩和ケアを受けられるべきである。
テクノロジーと介入の提供
テクノロジーは、診断と評価、安全性を促進するモニタリング、日常生活動作と認知の支援、社会的相互作用と余暇活動の促進、家族介護者の支援など、認知症管理においていくつかの役割を果たす可能性がある。
認知症の症状を評価する技術は、有効性に関するエビデンスがほとんどない。認知症症状のセンシング技術に関する 14 件の研究のレビューでは、7 件の研究でアクチグラフィ (actigraphy) が認知症患者の焦燥感や攻撃性と相関があることが示されているが、他の技術についてはエビデンスがない。
アクチグラフィ
https://www.google.com/url?sa=t&source=web&rct=j&opi=89978449&url=https://jssr.jp/files/introductory/glossary2022.pdf&ved=2ahUKEwjeldvAg5eLAxX7rVYBHZhGK-gQFnoECA8QBg&sqi=2&usg=AOvVaw00li3LlPMVR9tR-2lgheBZ
スコーピングレビューによると、スマートホーム技術(インターネットを介して家庭内の電化製品や機器が接続され、生活環境を向上させる技術)は、認知症患者に適応する準備が整っておらず、有効性に関する明確なエビデンスがないことが示された。認知症患者 495 人を対象としたランダム化比較試験では、医療や社会的ケアの専門家によって推奨された、評価されたニーズを満たすための支援技術や遠隔介護は、参加者が地域社会にとどまる期間、介護者の負担、抑うつや不安、医療・社会的ケアや社会的コスト、質調整生存年数の点で、安全関連機器の基本パッケージよりも優れていなかったと報告している。66 件の研究のシステマティックレビューでは、社会支援ロボットの使用は、認知症患者やその介護者、医療従事者にとって、一般的に実行可能であり、受け入れられるものであったが、 認知、精神神経症状、生活の質に対する効果を示すエビデンスはなかった。
一般に、認知症管理に特定の技術を推奨するエビデンスはない。テクノロジーは、有害な社会的孤立を招かないよう、既存の対面ケアに取って代わるのではなく、それを補完するものであるべきである。将来のテクノロジーは、経済的に余裕のない人々にとってアクセシビリティの問題を引き起こし、公平性を低下させる懸念がある。
結論
政策立案者は、認知症を予防したり遅らせたりするためのリスク軽減や、認知症患者とその家族の症状や生活を改善するための介入を可能にするための資源を優先すべきである。予防のアプローチは、早い段階からリスク因子に対処し、ライフコースを通して継続することに向けられるべきである。主な個別介入としては、難聴の予防と治療、視力低下とうつ病の治療、生涯を通じての認知機能刺激、喫煙の減少、血管危険因子(すなわち、コレステロール、糖尿病、肥満、血圧)の減少と治療、頭部外傷の減少、身体活動の維持と奨励である。政策を変えることで、(教育年数だけでなく質においても)教育を改善し、喫煙、アルコール使用、外傷性頭部外傷のリスク、大気汚染、食品中の塩分や糖分を減らし、肥満、高血圧、糖尿病をターゲットにすることができる。構造的な変化は、運動を増やし、社会的孤立を減らすのに役立つ。注目すべきは、人生のどの段階においても、介入やライフスタイルの変化が認知症のリスクを変える可能性があるということである。
現時点では、2020 年のランセット委員会が発表された当時よりもはるかに多くのエビデンスがあり、介入によって認知機能を維持し、認知症を予防することができることが分かってきている。これらの介入は、それを最も必要とする人々を対象とすべきである。多くの国では、認知症患者に有益であることが知られている介入が利用できないか、優先されていない。質の高い診断、ケアプランニング、診断後のテーラーメイドのサポートは、認知症患者とその家族介護者にとって、害の予防、精神神経症状の治療、生活の質の保護を可能にする。効果的な介入は存在するが、その恩恵を受けるすべての人に大規模に提供されているわけではない。
認知症に対する疾患修飾薬の出現は、待望の科学的なブレークスルーであるが、その結果は肯定的なものから中立的なものまで様々であり、臨床的な意味合いはまだ不明である。バイオマーカーの分野ではエキサイティングな進歩が見られるが、バイオマーカーはそれだけでは診断を正当化するのに十分ではない。臨床的には、バイオマーカーは認知症、特にアルツハイマー病の神経病理を分類するためにのみ使用されるべきである。薬物療法や心理社会的治療は進歩してある。認知症患者の数は以前よりも増えており、認知症の人とその家族に対するケアを改善することが、今、さらに重要になっている。
元論文
https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(24)01296-0/abstract?dgcid=twitter_organic_infocusbrainhealth_lancetdementia24_lancet