◯献血でない輸血=薬害エイズ事件やC型肝炎の感染心配なし、無菌化で保存2週間へ=保存コスト・生産コスト低減へ
◯良いことずくめですね〜大学発ベンチャーのメガカリオン中心に15社が協力…毎年500万人の輸血の1〜2割供給を目指すとしています! 「iPS」での応用で、対象の大きな成果ですね〜 ありがたいことですね〜
iPSから血小板量産 国内16社、来年にも治験 献血頼らず輸血 :日本経済新聞
製薬・化学関連の国内企業16社は体のあらゆる部分になることができる万能細胞「iPS細胞」を使い、血液の成分である血小板を量産する技術を世界で初めて確立した。これまでは献血に頼っていた。大学発ベンチャーのメガカリオン(京都市)の事業に大塚製薬グループやシスメックスなどが協力した。来年にも臨床試験(治験)を始め2020年の承認を目指す。
今回量産のめどが付いたのは血小板の血液製剤。この血液製剤は外科手術時や交通事故の被害者など止血が必要な患者に使う。血小板の輸血は国内で年間80万人が受けており、国内市場規模は薬価ベースで約700億円。米国は国内の3倍以上の市場規模を持つ。
血小板は現在は全て献血でまかなっているが、人口減などにより将来的に不足する懸念がある。iPS細胞で血小板が大量生産できるようになれば、献血に頼らず輸血ができるようになる。
開発主体のメガカリオンによるとiPS細胞を使って血小板を製造するコストは献血を使うよりも大幅に安いという。冷蔵保存できず4日しか持たない献血由来の血小板に比べ、iPS細胞から作れば無菌化により2週間ほど保存できるため保管コストも安くなる。
ウイルスなど病原体の混入も防げる。献血に混入したウイルスが薬害エイズ事件やC型肝炎の感染拡大などを引き起こしたが、iPS細胞で作ればこのリスクを回避できるようになる。
メガカリオンは血小板をiPS細胞から製造する技術を持つ。臨床試験に必要な量産技術の研究を大塚製薬工場、日産化学工業、シスメックス、シミックホールディングス、佐竹化学機械工業、川澄化学工業、京都製作所など15社と進めていた。
安全性などを調べる臨床試験用の製剤を製造し、18年中に試験を開始する。国が定める「再生医療等製品」に該当し、条件付き承認などの早期承認制度が活用できる見込み。実際の製造は生産設備を持つ企業に委託する予定だ。
iPS細胞を使えば、これまでも研究室で1~3人分の血小板は作れたが、数千人分を一度に量産するには細かな条件の設定や特殊な添加剤が必要になる。フィルターで異物を除去し、血液製剤を包装する工程などにもノウハウがある。これらの要素技術を各社が持ち寄り、実用化のめどを付けた。
画像はイメージです。(財経新聞より)
iPS細胞由来の輸血用血小板製剤供給事業 株式会社メガカリオンを視察 VIDEO
2016/10/23 に公開
ノーベル賞を受賞した京都大学の山中教授と東大の中内教授との京大東大コンビでIPS細胞を活用し血液の血小板を作ることに成功しました。 そしてその血小板が実用化され2020年頃には実際に患者に供給できるまでになるとのことです。 現在病気で苦しんでいる方々や看護に関わる人々の大きな励みになるのではないでしょうか! この事業は再生医療として全世界の人々の命救うことは間違いありません。輸血によるHIVや肝炎の心配もない時代がすぐそこまで来ています!
事業目的-株式会社メガカリオン
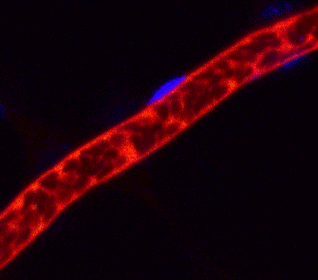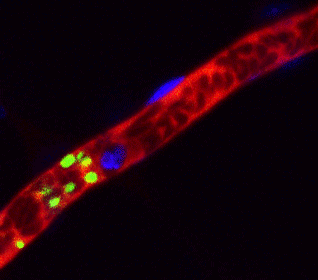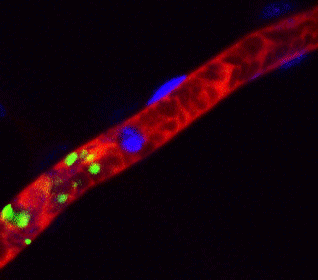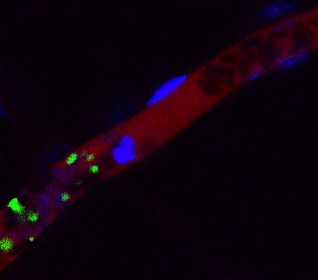
iPS細胞 ヒトiPS細胞から作成した血小板(緑色)がマウス血管内(赤色)で止血に働いている様子
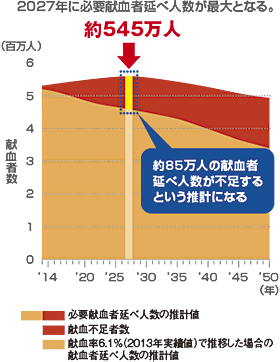
東京都福祉保険局がまとめた2012年輸血状況調査結果と、将来推計人口を用いて、供給に必要な献血者延べ人数を算出し、グラフ化したもの。
必要献血者(献血を必要とする人)の約85%は50代以上といわれ、高齢化によって今後、まずます増加すると予想されます。 一方で献血可能な人口は年々減少するため、2027年には約85万人の献血者(延べ人数)が不足すると推計されます。
※平成26年12月19日平成26年度血液事業部会資料2-3より
1900年、オーストリアの病理学者カール・ラントシュタイナーが血液型を発見し、輸血医療の道を拓きました。以来、輸血は医療の最も基本的な治療手段の一つとして普及しています。しかし輸血に必要な血液は保存法などについて進歩がみられるものの、依然として献血に頼っているのが現状です。
それから100年以上を経た現在、東京大学中内研究室・京都大学江藤研究室の研究成果として、iPS細胞から血小板を産生する技術の開発に成功しました。輸血に必要な血小板の安定供給を実現するこの技術革新は、まさに医療現場が100年以上待ち望んだ「第2のイノベーション」といえるものです。
私たちメガカリオンは、この技術の臨床への応用をめざし、iPS細胞由来の血小板製剤の実用化を実現するために設立されました。国内外のアカデミア研究機関や企業と連携しながら、献血に頼らない安全で低コストな血小板製剤を安定供給する生産技術を確立し、輸血医療「第2のイノベーション」を実現し、日本と世界の医療インフラの進展に貢献します。
血小板は血液製剤の主成分で、血管が損傷したときに集まり出血を止める重要な役割を担います。 とくに手術では大量に必要とされ、医療機関では欠かせないインフラ的な存在ですが、冷凍保存は不可能で、常温の保存期間はわずか4日程度です。
赤血球にはA型、B型、AB型、O型などの血液型がありますが、 同様に白血球にもヒト白血球抗原(HLA:Human Leucocyte Antigen)と言われる型があります。繰り返し輸血が必要な患者は、自己と異なるHLAに対して抗体を産生してしまうため、HLAを一致させた血小板の輸血が必要になります。同じ型のドナーは、兄弟姉妹間で4人に1人、非血縁者間では数百人から数万人に1人の確率となり、ドナーがなかなか見つからない状況も数多くあります。 また、現在研究が進む再生医療の中でも、血小板製剤は非常に大量の細胞を必要とします。例えば網膜色素細胞が約1万、ドーパミン再生細胞が約100万、神経幹細胞が約1000万の細胞数を使用するのに対して、血小板製剤は2~3000億個の細胞数が必要で、しかも継続的に輸血する場合は、その回数分の細胞数が求められます。 こうした背景から、HLA適合血小板製剤の大量生産を可能にする当社の研究には、医療現場から大きな期待がかけられています。
 素材加工メーカーのウチダ(埼玉県三芳町、内田敏一社長)は、脊髄が損傷した患者のリハビリ歩行を助ける機器を開発した。3Dプリンターなどで製造したカーボン素材の器具を下半身に装着し、2足歩行の助けとする。2018年に完成品を仕上げ医療機関で実証実験に入る。20年までの実用化を目指す。
素材加工メーカーのウチダ(埼玉県三芳町、内田敏一社長)は、脊髄が損傷した患者のリハビリ歩行を助ける機器を開発した。3Dプリンターなどで製造したカーボン素材の器具を下半身に装着し、2足歩行の助けとする。2018年に完成品を仕上げ医療機関で実証実験に入る。20年までの実用化を目指す。










 カイロス株式会社
カイロス株式会社