10月1日、スウェーデンのカロリンスカ研究所は今年のノーベル医学生理学賞の受賞者の一人に、京都大学高等研究院の本庶佑特別教授を選んだことを発表した。
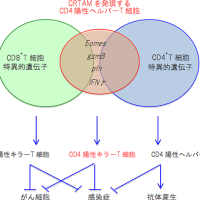
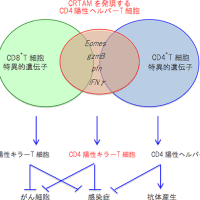
本庶特別教授の授賞理由は、体内の異物を攻撃する免疫細胞の表面にある免疫が過剰に働くことを抑える分子「PD-1」を発見したことだ。後にがん細胞はその表面にPD-1に結合する「PD-L1」という分子を作り、その結合で免疫細胞によるがん細胞への攻撃にブレーキがかかるという事実も明らかになった。PD-L1のような免疫細胞からの攻撃を回避するための分子は「免疫チェックポイント分子」と呼ばれるようになる。
これ以前から人の体内にある免疫細胞を活性化してがん細胞と戦わせるという治療法は何度も研究が試みられたが、ほとんど明確な効果を発揮できなかった。その理由の一つがこのPD-1とPD-L1の存在だったのだ。治療で免疫細胞を活性化しても、がん細胞がPD-L1を使って免疫にブレーキをかけていたらしい。
そして本庶特別教授の研究を応用してPD-1とPD-L1の結合を防ぎ、免疫細胞ががん細胞を継続的に攻撃させる注射薬オプジーボは2014年、世に登場した。
これまでがん治療では、手術、放射線治療、抗がん剤治療が科学的に根拠がある3大療法として確立されていたが、オプジーボの登場により免疫チェックポイント阻害薬が第4の治療としての位置づけを獲得することになった。
◇PD-1発見から薬になるまで22年
本庶特別教授らがPD-1を最初に発見したのは1992年だったが、そこからオプジーボとして実用化されるまでの道のりは平たんではなかった。発見から薬剤の実用化まで22年間かかった。
当初、実用化に向けて奔走した本庶特別教授らに対し、国内の製薬企業各社は冷たかった。というのも、前述のように当時はがんの免疫療法は良好な成績が報告されていなかったうえに、臨床試験を通じた厚生労働省からの認可を経ていない免疫療法を自由診療と称して高額な治療費で行うクリニックが横行し、免疫療法そのものの印象が悪かったためである。
最終的に本庶特別教授と合意した日本の大手製薬企業「小野薬品」(大阪市中央区)との共同開発がスタート。小野薬品は、PD-1の働きを特別な抗体で妨げて免疫細胞にブレーキがかかるのを防ぐ戦略をとり、そのための「抗体医薬品」作りを目指した。
だが当時の小野薬品に、抗体医薬品を自力で開発する技術はなかった。05年に抗PD-1抗体の実用化に向けて、米国のバイオベンチャー企業「メダレックス社」と共同研究契約を締結した。この結果、合成された抗PD-1抗体が、一般的にもよく知られている、一般名ニボルマブ、商品名オプジーボである。
患者を対象にしたオプジーボの臨床試験は、06年に米国で始まった。その後、最も開発が先行した皮膚がんの悪性黒色腫(メラノーマ)で14年7月、日本の厚労省が製造販売を承認した。本庶特別教授らのPD-1発見から実用化まで実に22年の歳月を要したのである。
◇実用化相次ぐ免疫チェックポイント阻害薬
オプジーボの実用化後も、免疫チェックポイント阻害薬は数多く登場している。いずれも、PD-1かPD-L1のどちらか片方の分子に、人為的に作った抗体を結合させてしまう薬だ。
オプジーボはPD-1に結合する抗PD-1抗体と呼ばれる抗体医薬品で、同じ抗PD-1抗体としてキイトルーダがある。一方PD-L1に結合する抗PD-L1抗体としてバベンチオ、テセントリク、イミフィンジの3種類が日本で発売されている。
がん専門医の間では、この5種類は効果、副作用の点で本質的には変わらないのではないかとの指摘もある。ただ、実際に使う前には、それぞれの薬について、それぞれのがんに対する効果を、臨床試験で確認しなければならない。試験で適応が確認されたがんでなければ、原則病院でこの治療を受けることはできない。
最も適応範囲が広いのは、オプジーボの7種のがんだ。この7種のがんについても、治療法として選ばれる状態は、手術が不可能な場合や既存の抗がん剤などで効果が出ない場合である。
悪性黒色腫については、手術後の再発予防の薬物治療(補助療法)として用いることもある。また、肺がんの約8割を占める非小細胞肺がんに対しては、4製品が使えるが、がんの進行段階に応じて、使える薬が異なる。
◇過剰な期待は禁物
さて、「オプジーボで難しいがんが治った」という体験談を聞くと、すぐさま「がんの万能薬」だと思われがちだが違う。生死が関わるがんについて、ある新薬候補の有効性について考えるには、それまで標準治療だった薬剤を使った患者と比べて、生存期間がどれだけ延びたかで考えるのが最も科学的な手法となっている。
ただ、臨床試験では、生存期間の確認とは別に薬剤の投与でがんがどの程度小さくなったかも調べる。がんが小さくなっても長生きするとは限らないのだが、小さくなる患者があまり少ないと、薬の効果は薄いとみなされる。
固形がんの場合、一般的にはがんの大きさが治療前よりも30%以上縮小した患者の割合を「奏効率」という数字で評価する。厚労省から製造承認を受けた根拠となっている臨床試験の奏効率データを見てみよう。適応症の多いオプジーボもキイトルーダも、胃がんや肺がんなどでは1~3割にとどまり、悪性黒色腫で最高4割程度だ。血液のがんである「古典的ホジキンリンパ腫」だけは例外で、奏効率が約7割ある。
つまり古典的ホジキンリンパ腫を除けば、免疫チェックポイント阻害薬でがんが一定以上縮小するのは、投与を受けた患者の4~5人に1人という計算である。つまり効果のある人は限られているこのデータによると「投与しても効かない人の方が現実には多い」ともいえる。
キイトルーダの場合、非小細胞肺がんではあらかじめ患者の肺がん細胞を採取して、そこにPD-L1が存在することを検査で確認してから投与が始まるが、それはこうした患者の方に使った方が、効果が高いことが過去の研究から分かっているからだ。
ただし、PD-L1があっても効かない患者も一定程度いるし、逆にPD-L1がなくてもごく一部に効く患者がいる。現在免疫チェックポイント阻害薬の効果をあらかじめ判断できる指標についてさまざまな研究が進められている。
◇紛らわしい「がん免疫療法」には警戒を
一方、ネットなどで調べると、さまざまな医療機関などで行われている「がん免疫療法」というものが検索結果の上位に登場する。その多くは人体内の免疫細胞を活性化させるというものである。ほとんどが、オプジーボとは全く違う原理の治療だ。
これらの治療については、科学的な臨床試験で有効性を証明できていないものも含まれており、厚労省の認可も受けていないものもある。ネット上では一部のクリニックでは海外などから逆輸入したと思われるオプジーボを厚労省で認めている投与量よりも少ない量で投与するケースがある。
ただ、そもそもオプジーボに関しては副作用対策などから入院設備のないクリニックなどには製薬企業が販売しない方針を示しており、そもそも国が認める量以外については有効性が疑われる。しかし数百万台の高額な治療費を支払わされているケースも多く報告されており、専門家からは厳しく批判されている。
オプジーボは、発売当時、公定薬価が高いという特徴でも有名になった。現在、非小細胞肺がんならば、薬剤費は2週間の治療で70万円弱(2018年11月からは薬価が下がり40万円強)。他にも診察費や検査費などもかかるが、健康保険を適用し国の高額療養費制度を使えば、年収約770万円以下の人は自己負担額が月10万円を超えることはほぼない。治療を受ける患者側も確かな知識が求められている。
https://headlines.yahoo.co.jp/hl?a=20181021-00000009-mai-sctch
ノーベル賞受賞 本庶博士と小野薬品工/の“軋轢”(文春ONLINE)(2018/10/10)
http://bunshun.jp/articles/-/9255
本庶氏は受賞会見で「オプジーボの研究に関して、小野薬品は全く貢献していません」と断言していた。受賞会見の場に似つかわしくない、本庶氏の厳しい言葉の裏には何があるのか。
エビデンス(evidence)
https://ja.wikipedia.org/wiki/エビデンス
エビデンスとはお金があればねつ造もできる仮説(長尾和宏)
http://blog.drnagao.com/2016/05/post-5196.html
私はいつも”エビデンス”という言葉を振り回す市民やマスコミや医療者がおかしくてしょうがない。
論文ねつ造の多さ「不可解」- 日本麻酔科学会理事・澄川耕二氏に聞く
https://www.m3.com/open/iryoIshin/article/159015/
調査対象となったのは、東邦大学医元准教授が1990年から2011年にかけて書いた原著論文212本です。そのうち、172本をねつ造と断定しました。
データねつ造事件(リンパ球バンク株式会社)
https://www.lymphocyte-bank.co.jp/blog/etcetera/1791575/
患者さんにとってどうなのか、という中心は失われ、治験によるエビデンスがあるのか、ないのか、ということが、患者さんの命より優先されてきたのです。捏造くらい、平気でやってのけるようになるのです。
「最高学府」東大、科学論文捏造が波紋---不正蔓延の科学界、STAP論文は氷山の一角か(岡田正彦)
https://biz-journal.jp/2017/08/post_20134.html
https://headlines.yahoo.co.jp/article?a=20181006-00057849-gendaibiz-bus_all&p=1
問題は、臨床試験で効果が証明された免疫チェック阻害剤とは別に、「免疫療法」とうたいエビデンスのない治療法が、一部のクリニックで提供されていることだ。
日本医科大学病院医療崩壊の瀬戸際(上昌広/東京大学医科学研究所特任教授)
http://biz-journal.jp/2015/10/post_11892.html
http://biz-journal.jp/2015/11/post_12185.html
日本の医療に医学的エビデンスはない(和田春樹)(東洋経済)
http://toyokeizai.net/articles/-/97488
和田秀樹氏「日本の医学界は宗教団体のよう」
南果歩、ピンクリボンシンポジウム(2017.10.1.)
https://ameblo.jp/kaho-minami0120/entry-12314552346.html
日本人女性の11人に1人がかかると言われる乳がん。あなたや、あなたの大切な人が、笑顔で過ごせるようにと願いがこもったこのシンポジウムでは、最新の乳がんの治療情報に加え、がんとの向き合い方や心のケアについてお伝えいたします。
日本の医師さえ知らないアメリカの「ガン戦争敗北宣言」とは?
https://blog.goo.ne.jp/akyoon/e/356b81e6f03fd92b610d129ac1d87cbf
アメリカガン予算6400億円でも医師ガン敗北宣言、日本ガン予算400億円でも全てエビデンスを自己確立したガン名医ばかり(私大医裏口入学含むガン標準治療マニュアル医師)
お金がなければ医師にはなれなかった「マニュアル医師」の危うい診療(小田切容子)
https://gendai.ismedia.jp/articles/-/56501













※コメント投稿者のブログIDはブログ作成者のみに通知されます