5月初旬から入った産休も残すところ僅か。
いよいよ8月1日から仕事復帰です
 いーやーだーよーーー
いーやーだーよーーー うわーーーーーん
うわーーーーーん
いやー、12週間ってあっと言う間ですね
子供のいる生活に慣れてきて
細切れながらも睡眠パターンを掴み

生活リズムが整うようになったと思ったら
もう仕事復帰



1年とは言わないまでも(そりゃ1年休めれば万々歳だけど)
6ヶ月位は育児に専念してみたかったかもー

最近の娘はよく笑ったり
色々な声を出してお話し(?)するようになったので
こういった日々の成長を毎日見れなくなるのは少し寂しいな~。
でも、毎日えいやかまっちゃんが面倒を見るので
成長のマイルストーン(初めてのハイハイとか歩き出した日とか)を
2人とも見逃すという事がないだけでも良しとします

今のところはデイケアなどに預けず
仕事のスケジュールをやり繰りして
夫婦2人で育児&面倒を見る事にしています。
まっちゃんが月~木で働いて
えいやが金~日の勤務という感じ。
これだと家族3人で1日過ごすという事が出来ないんですが

出来る限り自分達で面倒を見たいというのと、
高いデイケア代を考えて、当分は頑張っていこうと思っています。
交互に面倒を見ていく中で
「やっぱり家族3人の時間が必要だな」とか
「この面において不便だな」などの要素が出てきたら
デイケアにシフトしていく可能性も有りだとは思っています

仕事復帰にあたってですが
えいやは以下の事を準備しました。
【哺乳瓶に慣れさせる】
哺乳瓶を拒否する赤ちゃんもいるみたいですが
最初から母乳と粉ミルクの混合で育っている娘は
当然ながら哺乳瓶慣れしています
ただ、1日中哺乳瓶で飲むという経験はした事ないので
この変化に上手く順応してくれる事を願うばかりです

【母乳のストック】
復帰1ヶ月前から母乳のストックを始めました

1日に1-2回粉ミルクを飲んで貰い、その分の母乳を搾乳して冷凍保存。
娘に飲んでもらった後に搾乳保存したいのはヤマヤマなんですが
余るほど出ないのでこの方法に落ち着きました。
まっちゃんが面倒見ている間は
搾乳した母乳と粉ミルクを与えてもらう予定です。
【搾乳機の準備】
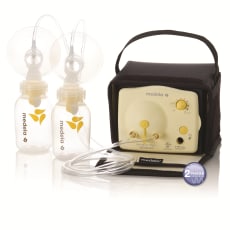
Medela社のPump In Style AdvancedというBreast pump(↑)を使っています。
オバマケアの改革により
保険会社は搾乳機をカバーするように義務付けられました。
えいやの保険では搾乳機が無料なので

評判の良いPump In Style Advancedを妊娠8ヶ月の頃に入手。
購入すると$250~300するので自己負担ゼロなのは嬉しい

電動で1度に両胸から搾乳出来ます。

あと、仕事用に搾乳&保存用のボトル(↑)を買い足しました。

普段はビニールの保存袋(↑)を使ってるんですが
仕事場で忙しい中搾乳していると
手間がかかる&こぼしたりするという意見があった為
搾乳してキャップすれば保存用にもなる
ボトルの方がいいかな~と思って。
搾乳機&備品を入れるバッグは持っているLeSportsacのバッグを使用。
保冷剤と保冷バッグは、出産した病院でもらった
Enfamil(粉ミルク)の試供品に付いてきた物を使用予定です。
【搾乳場所の確保】
うちの職場では搾乳専用の場所がありません。
オバマケアの改革で
雇用主は従業員に搾乳する時間&場所を与えなければいけないんですが
正直、どれだけの会社が専用部屋を設けているんですかね?
えいやの働くユニットでは
NPが1人、チャージナースのオフィスを使って搾乳しているので
えいやもその部屋を使わせて貰うつもりでいます。
誰にも見られる事なくプライベートで使えるスペースって
残念ながらここしかないんです
【搾乳時間の確保】
もうこれは、アサイメントやその日の忙しさ次第と言うか・・・

希望としては1日3-4回は搾乳したい
無理なら2回は強行突破
してでも搾乳ですね

妊娠出産した同僚は何人もいるけど
不思議と搾乳しているのは見聞きした事ないんですよ
みんなどうしてたのか分からないけど
前例を作るという意味でも
何とか同僚に協力してもらって頑張るつもりです

【Brainの刷新】
患者さんの情報を自分なりに要約して書き込む紙があって
それをいつも携帯して患者さんのケアをしています。
その紙を失くしてしまったら自分の脳みそが無くなるくらい
色々な情報を書き込んでいるのでBrainと呼んでいるのです。
(実際に紛失してI lost my brain!!!と叫ぶ日もある

↑あ、でも後からちゃんと見つかりますよ~。
本当に紛失したらHIPAA違反で怖い

)
ちなみに、えいやが勝手に付けた名前なので
普段の会話で使わないように注意してくださいね~

今まではプリセプターが作ってくれた物を使ってたんですが
それに少し手を加えて自分オリジナルにしてみました。
こういうのも時間のある今だからこそ出来る事ですよね。
(普段は家で仕事の事したくないし)
働く先輩ママの皆さん、業界・職種・在住国などに関わらず
アドバイス等あったら是非教えてください

 ←再び3連勤の日々
←再び3連勤の日々





















 "に尽きます。
"に尽きます。




















 )
)



