→上田市産院存続活動資料はこちらから
最新記事
大変遅くなりました1月15日勉強会の報告です
→県シンポ3・21
→麻酔科医ゼロの恐怖
→最新号『紙REBORN』に掲載
→守りたい最後のとりで県立こども病院
→「4/16信州で産みたい!育てたい!母の会合同意見交換会」開催報告
→4月30日『いいお産から始まるいいママ育ち』勉強会のご案内
++++★信濃毎日新聞 4/19社説より掲載★++++
4月に入り各新聞メディアで長野県の今までの動きと現状をまとめてくれています。私達にとって大変ありがたいことです。ご参考までに
産科医不足 お母さんの声を、もっと
産科医不足から、全国で病院や診療所の産科休止が相次いでいる。県内も例外ではない。
産科がなくなるという問題に直面して、上田市などで母親らがお産の在り方を考える会をつくり、活動している。医師不足解消への特効薬はない。助産師、看護師など、出産にかかわるマンパワーを結び付け、母子を支える仕組みをつくることから、取り組みを始めたい。
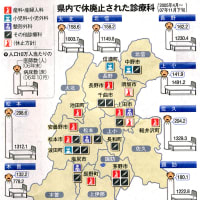
県産婦人科医会が昨年12月に行った調査によると、回答があった107施設のうち、5年間で20施設が産科を休止した。お産を受け入れている施設は53カ所あった。さらに15施設が産科休止や医師減少の可能性があると答えている。出産の場はこれからも減りそうだ。
産科は、いつ始まるか分からない出産に備えて当直が多く、緊張を強いられる。ほかの診療科に比べて、訴訟が多いという事情もある。厳しい労働環境から、産科をやめて婦人科診療に切り替える医師が増えており、若い医師も産婦人科を敬遠している。
こうした事態に、厚生労働省は、地域の中核となる病院に医師を集める「集約化」で対応しようとしている。下伊那地域では、主に飯田市立病院が出産を担当し、地域の診療所が妊娠中の健診を行うシステムが今年から始まった。
「集約化」で医師の労働条件は良くなり、お産の安全性も高まるだろう。同時に、子育ての原点であるお産に「安心」を求める、産む側の視点を忘れないようにしたい。
安曇野市で先日、お産の在り方を考える会が開かれた。産科医が足りないという状況に、「産む側が何を求めるか」「地域で何ができるか」を話し合った。
安曇野市のグループは、助産師を中心に、看護師、薬剤師、栄養士が加わって妊娠、出産、子育てを支援する「母子保健センター」作りを提言していた。医師に頼りすぎず、「産むのは自分」と主体的にお産に臨めるように、母親を支える仕組みをつくろうという主張だ。
上田市のグループは、「集約化」した場合でも、身近な場所で、助産師に継続して支援してもらえるシステムが必要だと訴えていた。
5月には下伊那郡松川町で、秋には上田市で、母親らが地域のお産や産科休止について考える催しを企画している。こうした動きが各地に広がることを期待したい。
まず、お産の当事者が声を上げることだ。そして、医師、助産師、行政関係者らとともに、病院の配置など、地域の実情に合わせた対応策を考えていきたい。
★++++読売新聞 長野 4月15日掲載記事より掲載++++★
深刻な産科医不足 集約化加速
「分娩」受け入れ施設 5年で14減
産科医不足を背景に、県内で「お産」のできる病院が減っている。下伊那赤十字病院(松川町)と安曇野赤十字病院(安曇野市)が、4月から出産の受け付けを休止した。辰野町の町立辰野総合病院、池田町の県厚生連安曇総合病院でも昨年、受け付けをやめている。この5年間で県内14施設が分娩(ぶんべん)受け入れを休止または停止した。住民の働きかけで受け入れが継続された例もあるが、出産可能な施設の減少は全国的な傾向だ。「少子化対策」が叫ばれる今、減っていく産科施設の問題を追ってみた。
(服部牧夫、浅子崇)
●受け入れ休止
松川町にある下伊那赤十字病院(134床)の2階。ナースステーション隣にカーテンで仕切られた一室がある。ピンクの内装で統一された10畳ほどの中に、白い布で覆われたままの分娩(ぶんべん)台が2つ。3月までは3日に2人のペースで新生児が取り上げられていた。今月から同院はお産の受け付けを休止、赤ちゃんの産声は3月21日を最後に聞かれなくなった。
同院では3月末、2人いた産科医の1人が退職した。これまで産科医を派遣していた愛知県の藤田保健衛生大は医師不足を理由に後任を送らなかった。
多数の妊婦を抱える医療機関がお産を受け入れるには、急な分娩、万が一の事態に備えて24時間体制を採る必要がある。それには最低でも2人以上の産科医がいることが望ましい。
同院は、信州大や県にも医師の補充を要請したが、回答はなく、今月から出産受け付けを休止した。
桜井道郎院長は「医師を確保し、一刻も早く再開したいが……」と話すが、めどは立っていない。
●分業体制導入
同院は同町のほか、下伊那郡北部の大鹿村や豊丘村、上伊那郡南部の中川村や飯島町の住民も利用する。さらに周辺15市町村を見渡すと、飯田市の産科医院1か所も出産の受け付け休止を決めるなど、これまで5か所だった産科施設が今春は3か所に。こうした事態に対応するため、15市町村の「南信州広域連合」と県飯田保健所、地元産科医らで「産科問題懇談会」を結成し、お産は中核病院の飯田市立病院(403床)が引き受け、出産前の検診は開業医で――との「分業体制」導入を決めた。
医療機関が連携しやすいように共通カルテも導入。信州大医学部の協力で、同市立病院に医師1人が派遣され、産科医は3人体制は4人に増強された。
●根強い不満
これに対し、女性たちの間で不満が渦巻いている。下伊那赤十字病院で出産を経験した母親たちは、同院でのお産受け入れ継続を求め、約4万7千人分の署名を集めた。先月20日の飯田市役所での意見交換会では、市立病院への集約化に批判が相次いだ。お産にあたって多様な選択肢を求める母親たちと、「産科医が不足する以上は集約化が避けられない」とする行政の主張は平行線のままだ。
下伊那赤十字病院での出産受け付け再開を要望する「心あるお産を求める会」の会長、松村道子さん(34)は、「検診とお産を1か所でしたいという私たちの思いが後回しにされた」と訴える。しかし、飯田市立病院の分業体制は4月、本格的にスタートした。
●苦しい医局事情
県内ではこの1年で産科医不足の問題が急浮上。これまで、県内の病院は信州大をはじめ県内外の大学の医局から産科医が交代制で派遣され、不足はなかった。しかし今、どの大学でも要員確保に苦労し、余裕がない状態。信州大医学部産科婦人科教室も「『空白地区』が出ないよう県全体のバランスを考えているが、産科医が増える見込みはなく、すべての要望に応じられないのが実情」としている。
●医師不足 過酷な勤務実態背景
厚労省によると、2004年時点の全国の医師は約25万7000人、10年前と比べて約16%増えた。ところが、産科または産婦人科に勤務する「産科医」は逆に7%減少し、約1万6000人。県内では、産科医は過去10年間、180人前後で横ばい状態が続いてきたが、県によると、産科施設のうち出産を取り扱う病院や診療所は、2001年の68か所から、05年には54か所に減った。
県産科婦人科医会によれば、県外の大学から県内の病院に派遣される医師の引き揚げや退職がここ数年増え、産科医の派遣数は2年前よりも30人ほど少なくなったという。
産科医不足は全国的な傾向だ。産科医の仕事は過酷で、病院では出産に備えて24時間体制で待機する必要もあり、当直勤務や休日出勤が多い。医療訴訟全体の3割以上が出産がらみということも、なり手が少ない要因になっている。
●閉院危機から存続へ 上田市産院
署名短期間で8万人、市側 派遣元の信大に配慮も
県内で、お産が出来ない産科施設が続出する中、上田市産院の場合は、閉鎖の危機から一転、存続が決まった珍しい例だ。
発端は2005年8月、信州大学医学部が2人の常勤医師の派遣を06年6月末でやめる方針を市側に伝えたことだった。産科医不足を受け、県内全体の派遣体制を見直し、危険の伴うお産に対応するために小児科や麻酔科を備えた病院に産科医を集めたい、というのが理由だった。
同産院は、1952年に開設された。東御市と長和、坂城両町、青木村を含めた「上田地域」の住民が主に利用し、同地域の新生児の約4人に1人にあたる、年間約450人がここで産声を上げている。
同産院では、〈1〉妊婦の希望に添った出産姿勢の採用〈2〉へその緒がつながったまま新生児を母親が抱く「カンガルーケア」導入〈3〉母乳指導重視――などの方針を掲げ、県内では唯一、国連児童基金などが認定する「赤ちゃんにやさしい病院」にも選ばれた。
医師派遣停止による閉院の危機に、同産院で出産した母親らが存続のための署名活動を開始。20日足らずで約8万人分が集まった。
母親らは「私たちの意思を生かした形でのお産ができるのはここだけです」「産んですぐ『もう1人産みたい』と思えました」などと、市長に直接訴えた。
同市は、こうした声を受けて、信州大学に医師派遣中止の再考を求め、閉院は回避された。
だが、これが他の施設のモデルケースになるかどうかは疑問だ。
派遣継続の見返りとして、同市が信州大に危険な出産に対応する体制の整備を約束したり、派遣中止になった場合に同市が行おうとした産科医公募に、同産院の広瀬健副院長(56)が応じる考えを表明するなど、恵まれた事例が重なった。
お産受け入れを休止している南信地方の病院関係者は「上田市産院は特別だ。住民運動で存続できるわけではない。やむなく我慢しなければならないこともある」と話している。
●激務、訴訟・・・ 国は処遇改善を
信州大医学部産科婦人科学教室・小西郁生教授
「ここ数年、産科医を目指す医師の卵が減った。原因は、厳しい仕事と訴訟の多さだ。国は処遇改善に努める必要がある。万が一の時に、医師に過失がなくても患者に一定額を補償する『無過失補償制度』導入も検討してほしい。産科は生命の誕生に携わり、非常にやりがいがある仕事だ。長い目で見れば、産科医は増えるはずだが、今は緊急の対策として、医師の集約化を図るしかない」
【記者から】「望むお産」思い切実
「私たちの望むお産ができる産院を残してほしい」――。上田市産院が閉鎖の危機に陥った時、乳児を抱いた母親たちが、涙ながらに訴える姿を目の当たりにした。お産に対する女性の切実な思いを感じた。
全国的な産科医不足は、県、市町村レベルだけでは解決できない。国は対策を急ぐべきだ。だが、現実には、医師が少なくてもお産ができるよう、工夫が必要だろう。病院と開業医が連携して「分業」するのも一つの手かもしれない。
安心で、満足のいくお産が出来るにはどうするべきか、男性も含めてよく考え、実現しなければならない。
(服部牧夫)
★++++僻地医療で頑張る信州の赤ひげ先生からのメールをいただき掲載させていただきます。++++★
「長野モデル」の現在
先だって『長野県の医療の現状及び問題点と長野県政』というフォーラムが開かれ、
長野県民主医療機関連合会・湯浅健夫事務局長の講演を聞いた。
小泉首相の口から「長野モデル」という言葉が発せられたように保健・医療分野における長野県の「指標」は高い。
平均寿命が男性全国一位、女性は全国三位。
高齢者の就業率は、農業従事者が多いせいもあってこれまた全国一位。
さらには高齢者一人当たりの老人医療費は全国で最も低い。
いわゆる「健康余命(65歳の人が介護を必要とせずに自立して生きられる期間の平均年数)」
は男性が全国二位で女性は四位、と厚労省が喜びそうな数字がずらり。
つまり「県民が健康長寿で医療費も少ない」というわけだ。
わが県を自慢したくてこんな数字を並べたわけではない。
「長野モデル」という言い方がいつもひっかかっていた。
確かに「結果」として医療指標は高いのだが、その理由が何か、となるとボヤけてしまう。
「原因」がつかめないのだ。
ひと口に「長野モデル」といっても他の都道府県が容易に真似ることはできない。
固有の歴史や文化によって形成された特性なのだ。
普遍性のないものが果たしてモデルと呼べるのか。
湯浅氏の講演は、このあたりの事情を改めて整理してくれたので、その概要を紹介したい。
じつは医療指標の高さとは裏腹に、長野県の人口10万人当りの医療施設数は、
病院、診療所、歯科診療所、薬局とも全国平均を下回り、医療圏別でも地域的偏在が著しい。
病床数は全国三五位、診療所数は三六位、県内の全一般病床に占める民間病院のベッド比率たるや全国四五位。
施設面では全国最低レベルの「手薄さ」なのだ。
おまけに医師数は三七位で看護師の数も三〇位と下から数えたほうが早い。
では手薄いところをどうやって補ってきたか?
民間病院が少ない分を、準公的病院がカバーしている。
厚生連病院は14ヶ所あり、全県の一般病床比率の18.4%を占め、これは秋田に次いで全国二位。
医師や看護師が少ないのに対して保健師の数は全国四位。
助産師数も八位にランクされている。
ここに「地域」と密接につながった医療の片鱗がうかがえる。
保健師が医師や看護師とともに地域のなかに入っていって、住民の保健意識を喚起し、医療情報を提供してきた。
経験を積んだ助産師が、少ない産科医の代わりにお産に立ち会ってきた。
そうしたひとつひとつの積み重ねが指標の高さに結びついている。
医療資源に恵まれていなかったから、地域で知恵を出しあって医療を支えるしか方法がなかったのだ。
ここを取り違えてはならない。
医療費を低く抑えることを目的として長野の医療体制が構築されたわけではない。
医療資源の貧しさを人と人の連携で懸命に補ってきたら、たまたま、というべきか、結果として医療費が低くなった。
ところが、長野をモデル県と持ち上げる勢力のなかからは、こうした経緯をしっかりとらえることなく、
「健康長寿で医療費も低い」という結果にのみ目を奪われ、長野の上っ面をなでればよしとする意見も聞こえてくる。
いわく「もし、長野県並に医療費を抑えることができれば、約10兆円規模の医療費の削減が期待できる」とか……。
馬鹿も休み休み言ってもらいたい。
ただでさえ大赤字で呻吟している地方の医療機関は軒並みつぶれ、大破綻するだろう。
国保中央会のレポートは、長野の高齢者医療が低い要因として
『在宅医療を可能にする条件が整っており、その結果、平均在院日数が他見よりも低い』『自宅での死亡割合が高く、終末期医療における入院医療費が低い』と指摘している。
終末期の在宅医療についても、これまた「在宅医療」という言葉だけを先行させて
他地域に普及させようとしたら、大きな落とし穴にはまるだろう。
重要なのは在宅医療を可能とする「条件」とは何か。
その内実をしっかり整えなければ、患者を嵐のなかに放り出すような事態を招きかねない。
長野の平均寿命の高さを「がん死亡率の低さ」と関連づける報告もある。
独立行政法人国立病院機構大阪医療センターの井上通敏名誉院長は
「日本一長寿の長野県の年間がん死亡(10万人対)は全国平均をわずかに上回るが、年齢補正後のがん死亡率は、飛びぬけて低い。
このことが長寿と関係している」と述べている。
一般にがんは「高齢化」とともに増える。
長野は高齢化が進んでいる県だ。
はたして「がんの死亡率が低い」と断定できるのだろうか。
社会疫学的な分析が待たれる。
さて、公的医療費の伸びを抑えたくてたまらない財務省や小泉首相周辺のブレーンから 「見当違いのラブコール」を送られている田中康夫長野県知事は、あちこちに頭をぶっつけながらも、
「公共事業費の削減」「医療・福祉・教育・産業・環境等への傾斜投資」の路線は堅持している。
04年度予算では、大赤字を抱えていることから公共事業費を前年度比-22.2%、 県単独事業費-35.3%とする一方で、民生費は-1.6%、衛生費-4.2%にとどめた。
05年度県予算は四年連続のマイナス予算となり、公共事業費を削減しながらも福祉・医療等には重点配分。
田中知事就任前の二〇〇〇年当初予算案と比較すると、公共事業費が20%以上カットされたのに対し、民生費は+2.5%、衛生費は+0.2%となっている。
長野県では、いま、厳しい財政状況のなかで、何とか福祉や医療、教育、雇用、産業創出にお金を回そうとしている。
田中県政への批判はさまざまあれど、少なくとも中央政府の公的医療費削減とは反対の方向を目指しているようだ。
「長野モデル」とおだてられて悦に入っているようでは県民の付託には答えられない。
ワンフレース゛・ポリティクスの「長野モデル」に騙されてはいけない。
ポスト小泉を狙う政治家が従来の路線を継承するのなら、対抗する政治勢力はそろそろ 「もうひとつの軸」の旗色を鮮明にするべきではないだろうか。
選択肢はひとつではない。
~~~~~~~~~~
最新記事
大変遅くなりました1月15日勉強会の報告です

→県シンポ3・21
→麻酔科医ゼロの恐怖
→最新号『紙REBORN』に掲載
→守りたい最後のとりで県立こども病院
→「4/16信州で産みたい!育てたい!母の会合同意見交換会」開催報告
→4月30日『いいお産から始まるいいママ育ち』勉強会のご案内
++++★信濃毎日新聞 4/19社説より掲載★++++
4月に入り各新聞メディアで長野県の今までの動きと現状をまとめてくれています。私達にとって大変ありがたいことです。ご参考までに
産科医不足 お母さんの声を、もっと
産科医不足から、全国で病院や診療所の産科休止が相次いでいる。県内も例外ではない。
産科がなくなるという問題に直面して、上田市などで母親らがお産の在り方を考える会をつくり、活動している。医師不足解消への特効薬はない。助産師、看護師など、出産にかかわるマンパワーを結び付け、母子を支える仕組みをつくることから、取り組みを始めたい。
県産婦人科医会が昨年12月に行った調査によると、回答があった107施設のうち、5年間で20施設が産科を休止した。お産を受け入れている施設は53カ所あった。さらに15施設が産科休止や医師減少の可能性があると答えている。出産の場はこれからも減りそうだ。
産科は、いつ始まるか分からない出産に備えて当直が多く、緊張を強いられる。ほかの診療科に比べて、訴訟が多いという事情もある。厳しい労働環境から、産科をやめて婦人科診療に切り替える医師が増えており、若い医師も産婦人科を敬遠している。
こうした事態に、厚生労働省は、地域の中核となる病院に医師を集める「集約化」で対応しようとしている。下伊那地域では、主に飯田市立病院が出産を担当し、地域の診療所が妊娠中の健診を行うシステムが今年から始まった。
「集約化」で医師の労働条件は良くなり、お産の安全性も高まるだろう。同時に、子育ての原点であるお産に「安心」を求める、産む側の視点を忘れないようにしたい。
安曇野市で先日、お産の在り方を考える会が開かれた。産科医が足りないという状況に、「産む側が何を求めるか」「地域で何ができるか」を話し合った。
安曇野市のグループは、助産師を中心に、看護師、薬剤師、栄養士が加わって妊娠、出産、子育てを支援する「母子保健センター」作りを提言していた。医師に頼りすぎず、「産むのは自分」と主体的にお産に臨めるように、母親を支える仕組みをつくろうという主張だ。
上田市のグループは、「集約化」した場合でも、身近な場所で、助産師に継続して支援してもらえるシステムが必要だと訴えていた。
5月には下伊那郡松川町で、秋には上田市で、母親らが地域のお産や産科休止について考える催しを企画している。こうした動きが各地に広がることを期待したい。
まず、お産の当事者が声を上げることだ。そして、医師、助産師、行政関係者らとともに、病院の配置など、地域の実情に合わせた対応策を考えていきたい。
★++++読売新聞 長野 4月15日掲載記事より掲載++++★
深刻な産科医不足 集約化加速
「分娩」受け入れ施設 5年で14減
産科医不足を背景に、県内で「お産」のできる病院が減っている。下伊那赤十字病院(松川町)と安曇野赤十字病院(安曇野市)が、4月から出産の受け付けを休止した。辰野町の町立辰野総合病院、池田町の県厚生連安曇総合病院でも昨年、受け付けをやめている。この5年間で県内14施設が分娩(ぶんべん)受け入れを休止または停止した。住民の働きかけで受け入れが継続された例もあるが、出産可能な施設の減少は全国的な傾向だ。「少子化対策」が叫ばれる今、減っていく産科施設の問題を追ってみた。
(服部牧夫、浅子崇)
●受け入れ休止
松川町にある下伊那赤十字病院(134床)の2階。ナースステーション隣にカーテンで仕切られた一室がある。ピンクの内装で統一された10畳ほどの中に、白い布で覆われたままの分娩(ぶんべん)台が2つ。3月までは3日に2人のペースで新生児が取り上げられていた。今月から同院はお産の受け付けを休止、赤ちゃんの産声は3月21日を最後に聞かれなくなった。
同院では3月末、2人いた産科医の1人が退職した。これまで産科医を派遣していた愛知県の藤田保健衛生大は医師不足を理由に後任を送らなかった。
多数の妊婦を抱える医療機関がお産を受け入れるには、急な分娩、万が一の事態に備えて24時間体制を採る必要がある。それには最低でも2人以上の産科医がいることが望ましい。
同院は、信州大や県にも医師の補充を要請したが、回答はなく、今月から出産受け付けを休止した。
桜井道郎院長は「医師を確保し、一刻も早く再開したいが……」と話すが、めどは立っていない。
●分業体制導入
同院は同町のほか、下伊那郡北部の大鹿村や豊丘村、上伊那郡南部の中川村や飯島町の住民も利用する。さらに周辺15市町村を見渡すと、飯田市の産科医院1か所も出産の受け付け休止を決めるなど、これまで5か所だった産科施設が今春は3か所に。こうした事態に対応するため、15市町村の「南信州広域連合」と県飯田保健所、地元産科医らで「産科問題懇談会」を結成し、お産は中核病院の飯田市立病院(403床)が引き受け、出産前の検診は開業医で――との「分業体制」導入を決めた。
医療機関が連携しやすいように共通カルテも導入。信州大医学部の協力で、同市立病院に医師1人が派遣され、産科医は3人体制は4人に増強された。
●根強い不満
これに対し、女性たちの間で不満が渦巻いている。下伊那赤十字病院で出産を経験した母親たちは、同院でのお産受け入れ継続を求め、約4万7千人分の署名を集めた。先月20日の飯田市役所での意見交換会では、市立病院への集約化に批判が相次いだ。お産にあたって多様な選択肢を求める母親たちと、「産科医が不足する以上は集約化が避けられない」とする行政の主張は平行線のままだ。
下伊那赤十字病院での出産受け付け再開を要望する「心あるお産を求める会」の会長、松村道子さん(34)は、「検診とお産を1か所でしたいという私たちの思いが後回しにされた」と訴える。しかし、飯田市立病院の分業体制は4月、本格的にスタートした。
●苦しい医局事情
県内ではこの1年で産科医不足の問題が急浮上。これまで、県内の病院は信州大をはじめ県内外の大学の医局から産科医が交代制で派遣され、不足はなかった。しかし今、どの大学でも要員確保に苦労し、余裕がない状態。信州大医学部産科婦人科教室も「『空白地区』が出ないよう県全体のバランスを考えているが、産科医が増える見込みはなく、すべての要望に応じられないのが実情」としている。
●医師不足 過酷な勤務実態背景
厚労省によると、2004年時点の全国の医師は約25万7000人、10年前と比べて約16%増えた。ところが、産科または産婦人科に勤務する「産科医」は逆に7%減少し、約1万6000人。県内では、産科医は過去10年間、180人前後で横ばい状態が続いてきたが、県によると、産科施設のうち出産を取り扱う病院や診療所は、2001年の68か所から、05年には54か所に減った。
県産科婦人科医会によれば、県外の大学から県内の病院に派遣される医師の引き揚げや退職がここ数年増え、産科医の派遣数は2年前よりも30人ほど少なくなったという。
産科医不足は全国的な傾向だ。産科医の仕事は過酷で、病院では出産に備えて24時間体制で待機する必要もあり、当直勤務や休日出勤が多い。医療訴訟全体の3割以上が出産がらみということも、なり手が少ない要因になっている。
●閉院危機から存続へ 上田市産院
署名短期間で8万人、市側 派遣元の信大に配慮も
県内で、お産が出来ない産科施設が続出する中、上田市産院の場合は、閉鎖の危機から一転、存続が決まった珍しい例だ。
発端は2005年8月、信州大学医学部が2人の常勤医師の派遣を06年6月末でやめる方針を市側に伝えたことだった。産科医不足を受け、県内全体の派遣体制を見直し、危険の伴うお産に対応するために小児科や麻酔科を備えた病院に産科医を集めたい、というのが理由だった。
同産院は、1952年に開設された。東御市と長和、坂城両町、青木村を含めた「上田地域」の住民が主に利用し、同地域の新生児の約4人に1人にあたる、年間約450人がここで産声を上げている。
同産院では、〈1〉妊婦の希望に添った出産姿勢の採用〈2〉へその緒がつながったまま新生児を母親が抱く「カンガルーケア」導入〈3〉母乳指導重視――などの方針を掲げ、県内では唯一、国連児童基金などが認定する「赤ちゃんにやさしい病院」にも選ばれた。
医師派遣停止による閉院の危機に、同産院で出産した母親らが存続のための署名活動を開始。20日足らずで約8万人分が集まった。
母親らは「私たちの意思を生かした形でのお産ができるのはここだけです」「産んですぐ『もう1人産みたい』と思えました」などと、市長に直接訴えた。
同市は、こうした声を受けて、信州大学に医師派遣中止の再考を求め、閉院は回避された。
だが、これが他の施設のモデルケースになるかどうかは疑問だ。
派遣継続の見返りとして、同市が信州大に危険な出産に対応する体制の整備を約束したり、派遣中止になった場合に同市が行おうとした産科医公募に、同産院の広瀬健副院長(56)が応じる考えを表明するなど、恵まれた事例が重なった。
お産受け入れを休止している南信地方の病院関係者は「上田市産院は特別だ。住民運動で存続できるわけではない。やむなく我慢しなければならないこともある」と話している。
●激務、訴訟・・・ 国は処遇改善を
信州大医学部産科婦人科学教室・小西郁生教授
「ここ数年、産科医を目指す医師の卵が減った。原因は、厳しい仕事と訴訟の多さだ。国は処遇改善に努める必要がある。万が一の時に、医師に過失がなくても患者に一定額を補償する『無過失補償制度』導入も検討してほしい。産科は生命の誕生に携わり、非常にやりがいがある仕事だ。長い目で見れば、産科医は増えるはずだが、今は緊急の対策として、医師の集約化を図るしかない」
【記者から】「望むお産」思い切実
「私たちの望むお産ができる産院を残してほしい」――。上田市産院が閉鎖の危機に陥った時、乳児を抱いた母親たちが、涙ながらに訴える姿を目の当たりにした。お産に対する女性の切実な思いを感じた。
全国的な産科医不足は、県、市町村レベルだけでは解決できない。国は対策を急ぐべきだ。だが、現実には、医師が少なくてもお産ができるよう、工夫が必要だろう。病院と開業医が連携して「分業」するのも一つの手かもしれない。
安心で、満足のいくお産が出来るにはどうするべきか、男性も含めてよく考え、実現しなければならない。
(服部牧夫)
★++++僻地医療で頑張る信州の赤ひげ先生からのメールをいただき掲載させていただきます。++++★
「長野モデル」の現在
先だって『長野県の医療の現状及び問題点と長野県政』というフォーラムが開かれ、
長野県民主医療機関連合会・湯浅健夫事務局長の講演を聞いた。
小泉首相の口から「長野モデル」という言葉が発せられたように保健・医療分野における長野県の「指標」は高い。
平均寿命が男性全国一位、女性は全国三位。
高齢者の就業率は、農業従事者が多いせいもあってこれまた全国一位。
さらには高齢者一人当たりの老人医療費は全国で最も低い。
いわゆる「健康余命(65歳の人が介護を必要とせずに自立して生きられる期間の平均年数)」
は男性が全国二位で女性は四位、と厚労省が喜びそうな数字がずらり。
つまり「県民が健康長寿で医療費も少ない」というわけだ。
わが県を自慢したくてこんな数字を並べたわけではない。
「長野モデル」という言い方がいつもひっかかっていた。
確かに「結果」として医療指標は高いのだが、その理由が何か、となるとボヤけてしまう。
「原因」がつかめないのだ。
ひと口に「長野モデル」といっても他の都道府県が容易に真似ることはできない。
固有の歴史や文化によって形成された特性なのだ。
普遍性のないものが果たしてモデルと呼べるのか。
湯浅氏の講演は、このあたりの事情を改めて整理してくれたので、その概要を紹介したい。
じつは医療指標の高さとは裏腹に、長野県の人口10万人当りの医療施設数は、
病院、診療所、歯科診療所、薬局とも全国平均を下回り、医療圏別でも地域的偏在が著しい。
病床数は全国三五位、診療所数は三六位、県内の全一般病床に占める民間病院のベッド比率たるや全国四五位。
施設面では全国最低レベルの「手薄さ」なのだ。
おまけに医師数は三七位で看護師の数も三〇位と下から数えたほうが早い。
では手薄いところをどうやって補ってきたか?
民間病院が少ない分を、準公的病院がカバーしている。
厚生連病院は14ヶ所あり、全県の一般病床比率の18.4%を占め、これは秋田に次いで全国二位。
医師や看護師が少ないのに対して保健師の数は全国四位。
助産師数も八位にランクされている。
ここに「地域」と密接につながった医療の片鱗がうかがえる。
保健師が医師や看護師とともに地域のなかに入っていって、住民の保健意識を喚起し、医療情報を提供してきた。
経験を積んだ助産師が、少ない産科医の代わりにお産に立ち会ってきた。
そうしたひとつひとつの積み重ねが指標の高さに結びついている。
医療資源に恵まれていなかったから、地域で知恵を出しあって医療を支えるしか方法がなかったのだ。
ここを取り違えてはならない。
医療費を低く抑えることを目的として長野の医療体制が構築されたわけではない。
医療資源の貧しさを人と人の連携で懸命に補ってきたら、たまたま、というべきか、結果として医療費が低くなった。
ところが、長野をモデル県と持ち上げる勢力のなかからは、こうした経緯をしっかりとらえることなく、
「健康長寿で医療費も低い」という結果にのみ目を奪われ、長野の上っ面をなでればよしとする意見も聞こえてくる。
いわく「もし、長野県並に医療費を抑えることができれば、約10兆円規模の医療費の削減が期待できる」とか……。
馬鹿も休み休み言ってもらいたい。
ただでさえ大赤字で呻吟している地方の医療機関は軒並みつぶれ、大破綻するだろう。
国保中央会のレポートは、長野の高齢者医療が低い要因として
『在宅医療を可能にする条件が整っており、その結果、平均在院日数が他見よりも低い』『自宅での死亡割合が高く、終末期医療における入院医療費が低い』と指摘している。
終末期の在宅医療についても、これまた「在宅医療」という言葉だけを先行させて
他地域に普及させようとしたら、大きな落とし穴にはまるだろう。
重要なのは在宅医療を可能とする「条件」とは何か。
その内実をしっかり整えなければ、患者を嵐のなかに放り出すような事態を招きかねない。
長野の平均寿命の高さを「がん死亡率の低さ」と関連づける報告もある。
独立行政法人国立病院機構大阪医療センターの井上通敏名誉院長は
「日本一長寿の長野県の年間がん死亡(10万人対)は全国平均をわずかに上回るが、年齢補正後のがん死亡率は、飛びぬけて低い。
このことが長寿と関係している」と述べている。
一般にがんは「高齢化」とともに増える。
長野は高齢化が進んでいる県だ。
はたして「がんの死亡率が低い」と断定できるのだろうか。
社会疫学的な分析が待たれる。
さて、公的医療費の伸びを抑えたくてたまらない財務省や小泉首相周辺のブレーンから 「見当違いのラブコール」を送られている田中康夫長野県知事は、あちこちに頭をぶっつけながらも、
「公共事業費の削減」「医療・福祉・教育・産業・環境等への傾斜投資」の路線は堅持している。
04年度予算では、大赤字を抱えていることから公共事業費を前年度比-22.2%、 県単独事業費-35.3%とする一方で、民生費は-1.6%、衛生費-4.2%にとどめた。
05年度県予算は四年連続のマイナス予算となり、公共事業費を削減しながらも福祉・医療等には重点配分。
田中知事就任前の二〇〇〇年当初予算案と比較すると、公共事業費が20%以上カットされたのに対し、民生費は+2.5%、衛生費は+0.2%となっている。
長野県では、いま、厳しい財政状況のなかで、何とか福祉や医療、教育、雇用、産業創出にお金を回そうとしている。
田中県政への批判はさまざまあれど、少なくとも中央政府の公的医療費削減とは反対の方向を目指しているようだ。
「長野モデル」とおだてられて悦に入っているようでは県民の付託には答えられない。
ワンフレース゛・ポリティクスの「長野モデル」に騙されてはいけない。
ポスト小泉を狙う政治家が従来の路線を継承するのなら、対抗する政治勢力はそろそろ 「もうひとつの軸」の旗色を鮮明にするべきではないだろうか。
選択肢はひとつではない。
~~~~~~~~~~