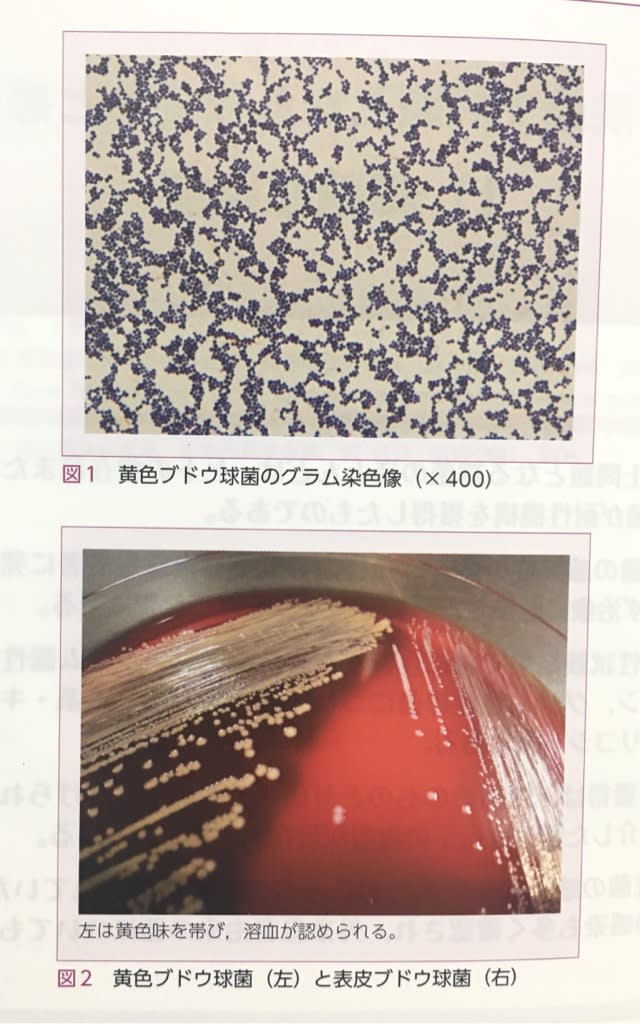
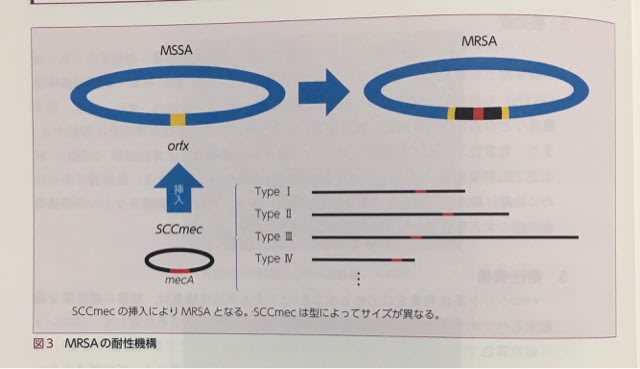
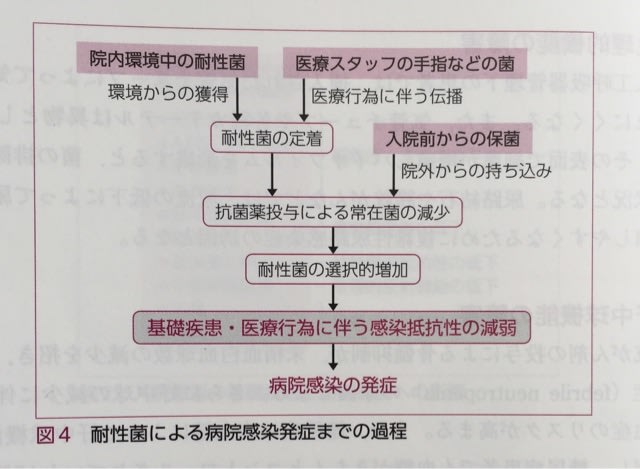
こんにちは
東京マイクロスコープ顕微鏡歯科アシスタントakiです🌷
今日は久しぶりに引き続き感染についてお勉強していこうと思います。
多剤耐性緑膿菌(MDRP)
MDRPはカルパペネム系、キノロン系、アミノグリコシド系の3系統の抗菌薬に対し全て耐性を示す緑膿菌のことをさす。
1.特徴


2. 感染症
基礎疾患をもち、感染防御能の低下した患者や、抗菌薬や免疫抑制剤が長期にわたり投与された患者に感染を起こす。特に、手術を受けた症例や,人工呼吸器、血管カテーテル,尿道カテーテルなどの使用があった患者に感染が高率に起こる。創感染症,尿路感染症,肺炎、角膜炎,外耳炎、化膿性発疹などの局所感染を引き起こすほか、局所感染や創傷などから血管内への感染によって全身感染を起こし、敗血症、続発性肺炎,心内膜炎, 中枢神経感染などの重篤な疾患へとつながる。特にMDRP腹膜炎や敗血症では確立した治療法がなく、エンドトキシンを産生するためショックを誘発しやすく致死率は非常に高い。MDRP感染の監視と初期治療はとても重要である。
3. 耐性機構
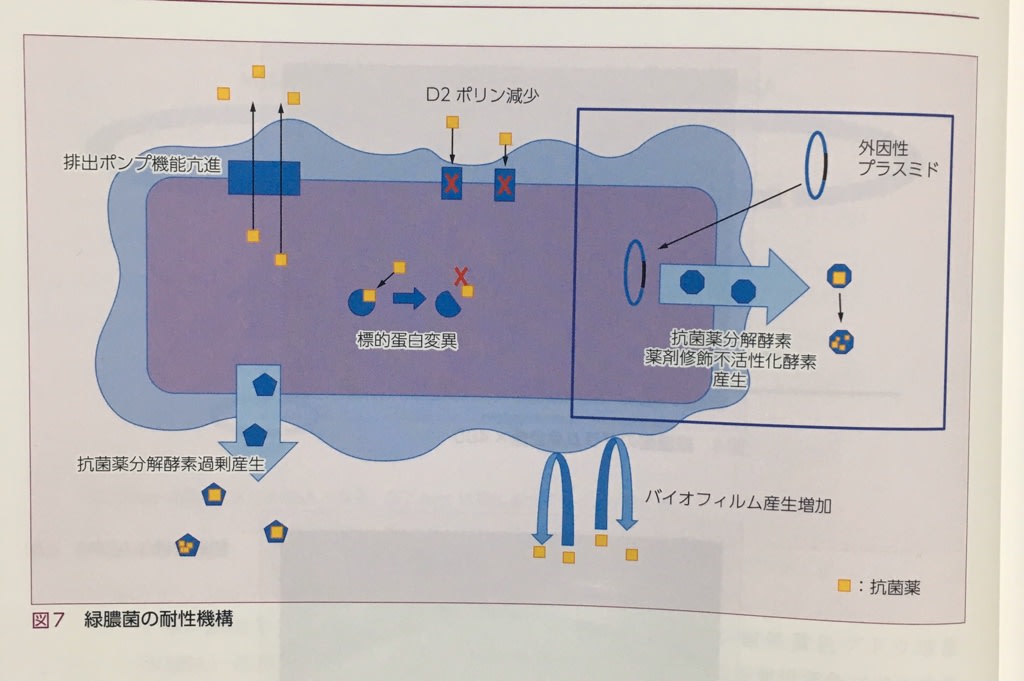
緑膿菌が多剤耐性を獲得する機構として,以下の7つの機構が挙げられる(図7)。
・内因性の耐性機構
「特定の抗菌薬の長期使用により、菌が本来もつ内在性の遺伝子が変化し耐性を獲得する耐性機構。
①ODNAジャイレース,トポイソメラーゼなどの抗菌薬標的蛋白変異(キノロン系耐性)
②D2ポリンの減少など細菌外膜の抗菌薬透過性の低下・変化(イミペネム耐性)
③薬剤能動排出ポンプの機能亢進(キノロン系耐性、その他の薬剤耐性, 消毒薬抵抗性)
④AmpC型β-ラクタマーゼなど抗菌薬分解酵素の過剰産生(広域セフェム系耐性)
⑤細胞表層多糖体であるアルギン酸莢膜多糖などを主成分とするバイオフィルムの産生増加
・外因性の耐性機構
菌が他の耐性菌株から伝達性のプラスミドを介し、耐性遺伝子を新たに獲得する耐性機構。
①メタロ-β-ラクタマーゼの産生(広域セフェム系耐性,カルバペネム系耐性)
②アミノグリコシドアセチル化酵素などの薬剤修飾不活化酵素の産生(アミノグリコシド系耐性)
これらの耐性機構が重なって、MDRPが出現することとなる。また,内因性のD2ポリンの減少と,外因性のメタローターラクタマーゼの産生が重なると,カルバペネム系抗菌薬に対し高度耐性を示すことが明らかとなっており、警戒が必要である。
4.今後の動向
緑膿菌は環境中に多く存在しており、消毒薬や抗菌薬に対する抵抗力が元々高く、病院環境においていったん定着すると長期間生息し、排除することは難しい。そのため、後天的にさらなる薬剤耐性を獲得したMDRPが検出された際には,緊急に感染対策を十分にとり、感染を最小限に抑えることが非常に重要である。
本邦でもアウトブレイクが起こり, MDRP感染症による死亡者が続出し問題となってきた。本邦でのMDRPの出現は、院内感染対策の重要さを再認識させることとな
り、多くの病院で診療科・病棟の枠を超えた監視が行われる先駆けともなった。現在では、3剤耐性だけでなく2剤耐性の監視も重要視され,薬剤使用の監視を含め感染対策をとるのが当たり前となってきている。
5.感染予防策
MDRP, 2剤耐性緑膿菌の場合,隔離や接触感染予防策の徹底を行い,室内に湿潤環境を作らないことが大事である。蓄尿による感染拡大はよく知られており、不必要な蓄尿は行わない。
東京マイクロスコープ顕微鏡歯科アシスタントakiです🌷
今日は久しぶりに引き続き感染についてお勉強していこうと思います。
多剤耐性緑膿菌(MDRP)
MDRPはカルパペネム系、キノロン系、アミノグリコシド系の3系統の抗菌薬に対し全て耐性を示す緑膿菌のことをさす。
1.特徴
緑機菌は傷性好気性グラム陰性桿菌で、自然環境中に存在する代表的な菌の一種である(図4)。特に湿潤した環境を好み,水まわりより高率に検出される。健常人では腸管に緑際菌を保菌していることがある。典型的な緑膿菌は、ピオシアニンと呼ばれる緑色色素を産生し(図5), 培養すると固形培地上で金属様光沢を示し線香臭を放つなど、特徴に富む(図6)。通常は弱毒菌であり,健常者に感染症を発症させることはほとんどないが,免疫力の低下した人には感染し、あらゆる感染症を起こす。
イミペネム(IPM), シプロフロキサシン(CPFX), アミカシン(AMK)の3剤に対し,薬剤感受性試験にて耐性を示した緑膿菌をMDRPと判定する。MDD感染症は効果的な薬剤がなく、治療が困難であることから,日和見感染や院内感染の原因菌として重要視されている。
イミペネム(IPM), シプロフロキサシン(CPFX), アミカシン(AMK)の3剤に対し,薬剤感受性試験にて耐性を示した緑膿菌をMDRPと判定する。MDD感染症は効果的な薬剤がなく、治療が困難であることから,日和見感染や院内感染の原因菌として重要視されている。




2. 感染症
基礎疾患をもち、感染防御能の低下した患者や、抗菌薬や免疫抑制剤が長期にわたり投与された患者に感染を起こす。特に、手術を受けた症例や,人工呼吸器、血管カテーテル,尿道カテーテルなどの使用があった患者に感染が高率に起こる。創感染症,尿路感染症,肺炎、角膜炎,外耳炎、化膿性発疹などの局所感染を引き起こすほか、局所感染や創傷などから血管内への感染によって全身感染を起こし、敗血症、続発性肺炎,心内膜炎, 中枢神経感染などの重篤な疾患へとつながる。特にMDRP腹膜炎や敗血症では確立した治療法がなく、エンドトキシンを産生するためショックを誘発しやすく致死率は非常に高い。MDRP感染の監視と初期治療はとても重要である。
3. 耐性機構
緑膿菌が多剤耐性を獲得する機構として,以下の7つの機構が挙げられる(図7)。
・内因性の耐性機構
「特定の抗菌薬の長期使用により、菌が本来もつ内在性の遺伝子が変化し耐性を獲得する耐性機構。
①ODNAジャイレース,トポイソメラーゼなどの抗菌薬標的蛋白変異(キノロン系耐性)
②D2ポリンの減少など細菌外膜の抗菌薬透過性の低下・変化(イミペネム耐性)
③薬剤能動排出ポンプの機能亢進(キノロン系耐性、その他の薬剤耐性, 消毒薬抵抗性)
④AmpC型β-ラクタマーゼなど抗菌薬分解酵素の過剰産生(広域セフェム系耐性)
⑤細胞表層多糖体であるアルギン酸莢膜多糖などを主成分とするバイオフィルムの産生増加
・外因性の耐性機構
菌が他の耐性菌株から伝達性のプラスミドを介し、耐性遺伝子を新たに獲得する耐性機構。
①メタロ-β-ラクタマーゼの産生(広域セフェム系耐性,カルバペネム系耐性)
②アミノグリコシドアセチル化酵素などの薬剤修飾不活化酵素の産生(アミノグリコシド系耐性)
これらの耐性機構が重なって、MDRPが出現することとなる。また,内因性のD2ポリンの減少と,外因性のメタローターラクタマーゼの産生が重なると,カルバペネム系抗菌薬に対し高度耐性を示すことが明らかとなっており、警戒が必要である。
4.今後の動向
緑膿菌は環境中に多く存在しており、消毒薬や抗菌薬に対する抵抗力が元々高く、病院環境においていったん定着すると長期間生息し、排除することは難しい。そのため、後天的にさらなる薬剤耐性を獲得したMDRPが検出された際には,緊急に感染対策を十分にとり、感染を最小限に抑えることが非常に重要である。
本邦でもアウトブレイクが起こり, MDRP感染症による死亡者が続出し問題となってきた。本邦でのMDRPの出現は、院内感染対策の重要さを再認識させることとな
り、多くの病院で診療科・病棟の枠を超えた監視が行われる先駆けともなった。現在では、3剤耐性だけでなく2剤耐性の監視も重要視され,薬剤使用の監視を含め感染対策をとるのが当たり前となってきている。
5.感染予防策
MDRP, 2剤耐性緑膿菌の場合,隔離や接触感染予防策の徹底を行い,室内に湿潤環境を作らないことが大事である。蓄尿による感染拡大はよく知られており、不必要な蓄尿は行わない。
参考文献 感染制御標準ガイド