お疲れ様です。コソ染め太郎です。
今日は当直で昼から今までほぼノンストップで駆けずりまわってたのですが、幸か不幸か入院がなく、ちょっと不思議な当直をしております。
さて、今日のコソ染めです。
はい。疲れてるので今回はあっさりですいません。(じゃこんな時間にやるなって?)
今回は同期のレジデント先生や研修医の先生も見てくださってるのかなぁと思い問題形式で出します。
つまり出し逃げです。
…ウソです。ちゃんと後で解答載せますのでお付き合いください。
さて、症例は僕が研修医時代にローテートしてた時に出会った方です(もちろん架空の症例です)。
脳梗塞により入院し、ここ1カ月間寝た切りの生活でバルーンが入ってます。
その尿のグラム染色です。


いかがでしょうか?
ちなみに症状は脳梗塞もあり聴取不能ですが熱は出てません。直腸診での前立腺の圧痛も陰性ですが、いまいちはっきりしません。
是非、研修医の先生方(観てくれている事を祈って)、挑戦してみて下さい!
(もちろんレジデントの先生やオ-ベンの先生方や師範もよろしくお願いします)
それと僕はこのグラム染色を「感染」と判断したのですが、当時のオーベンは治療しなくていいよと経過観察としました。
個人的には治療したかったのですが、その後リハビリ病院に転院となり以後の詳細は不明です。
治療すべきか否かのご意見などあればご教授お願いします。
…これもヒントになるかな?
今日は当直で昼から今までほぼノンストップで駆けずりまわってたのですが、幸か不幸か入院がなく、ちょっと不思議な当直をしております。
さて、今日のコソ染めです。
はい。疲れてるので今回はあっさりですいません。(じゃこんな時間にやるなって?)
今回は同期のレジデント先生や研修医の先生も見てくださってるのかなぁと思い問題形式で出します。
つまり出し逃げです。
…ウソです。ちゃんと後で解答載せますのでお付き合いください。
さて、症例は僕が研修医時代にローテートしてた時に出会った方です(もちろん架空の症例です)。
脳梗塞により入院し、ここ1カ月間寝た切りの生活でバルーンが入ってます。
その尿のグラム染色です。


いかがでしょうか?
ちなみに症状は脳梗塞もあり聴取不能ですが熱は出てません。直腸診での前立腺の圧痛も陰性ですが、いまいちはっきりしません。
是非、研修医の先生方(観てくれている事を祈って)、挑戦してみて下さい!
(もちろんレジデントの先生やオ-ベンの先生方や師範もよろしくお願いします)
それと僕はこのグラム染色を「感染」と判断したのですが、当時のオーベンは治療しなくていいよと経過観察としました。
個人的には治療したかったのですが、その後リハビリ病院に転院となり以後の詳細は不明です。
治療すべきか否かのご意見などあればご教授お願いします。
…これもヒントになるかな?













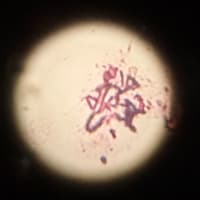




通常、こう思うはずです。バルン留置の患者からカンジダが出るのは当たり前じゃ無いか?そうです。カンジダの侵襲性尿路感染は非常に少ないのを皆さん体得しているからでしょう。感染症に関わりを始めると何でも治療が必要なのか?錯覚に陥ることあるのでは無いかと思います。通常カンジダの腎盂腎炎は0.5%。血流感染を合併すると1ヶ月死亡率は50%以上と深刻な問題です。CDCのCAUTIガイドラインには21%はカンジダで第2位。IDSAのガイドラインでは積極的な治療は通常必要無く、患者背景に左右されると記載されているぐらい。血液培養を採取して同一菌が出ると=治療、βグルカンが上がっていると=治療というスタンスになるのでしょう。
今回の菌はどうでしょうか?仮性菌糸は下の写真の上に少し見えている程度で活発なものは無いので通常はNon-albicansでは?と考える訳ですが、仮性菌糸が沢山見えるとC.albicansということになりFLCZが選択されるはずです。菌はやや球形を保ち、それぞれが個別であるのでNon-albicansであればparapsilosisが少し怪しいので、FLCZになります。parapsilosisであればMCFGはMICが上がるので問題ですし、尿路移行の少ないMCFGなどは使い難いのでは無いか?と思います。
また、男性と女性でアプローチも違いますしもう少し情報が多い方が皆さん見ていて分かり安いと思います。
これはいつも研修医に教えている内容です。
何か変なところあれば修正下さい。
>マンデルをみると,カンジダが尿から検出された場合,ほとんどがコロナイゼーションで,症状を伴う患者は2~4%,実はカンジダ敗血症でした,という患者が1%と書かれています.その上で,「カンジダが尿から検出された場合,ほとんど治療の対象となることはない.ただし例外として,腎移植患者,好中球減少患者,泌尿器的な外科処置を行う患者は治療を考慮」
と。仮性菌糸はもっと目立つんですね。この症例だと高齢が予想されますが、呼吸器だとこれ以外にはステロイド、免疫抑制剤を使用される間質性肺炎の方や、化学療法中の方には特に解釈に注意なのかなと思いました・・。それにしてもnon albicansかどうかの判定スゴイですね・・。コメントありがとうございます!
Non-albicansについては、我々臨床検査技師は発芽管形成テストとしてカンジダの同定で学生時に教わることなんで臨床検査技師は普通に知ってることですがグラム染色に応用していない現状があります。
コメントありがとうございます。
僕も染めた時にNon-albicansなんだろうなと思いました。
でも実はコレ、培養結果はC.albicansなんです!
それと治療するか否かですが、確かにカンジダのUTIは少なく、バルーンが入ってる場合、カンジダはいて当たり前です。
ただ本文中では情報不足でしたが、
①Non-albicansでなくC.albicansであった
②週単位でグラム染色を繰り返したがその度に菌量とWBCが増加(貪食像あり)
③症状は聴取不能
④バルーン交換を1週間間隔で行いましたがコントロール不能
以上の理由により僕はカンジダの膀胱炎になっているんじゃないかって考えました。
グラム染色でWBCとカンジダの菌量の増加が見られたという所でビビッたのはあるのですが、カンジダの場合、それはあまり当てにならないのでしょうか?
グラブラータで無いのは何となくわかりました。
バルン長期留置者の場合でUTIを考慮する時、白血球のPPVは低いと思います。混濁でUTIの診断をしてもPPVが低いのでというのが特徴的なものですよね。多くは発熱や血尿を繰り返す、画像的に腎盂腎炎を考慮するなど。バルンの交換は閉塞、膿瘍など無い場合を除いては必要かどうか不明確だと思います。稀に腎盂腎炎があるので注意が必要でしょうが易感染者では症状がハッキリしないことも多く悩ましい疾患です。当院では年に2-3人は発生していますが、以外は積極的な治療には移行しておりませんよ。
勉強になります( -o-)φメモメモ
症状が聴取できない患者さんでは発熱、血尿あたりの症状をメルクマールにすればいいって事ですね。