先日、このブログにmayakoさんから下記のようなコメントを頂きました。
--------------------------------------------------------
ブログ読ませていただいております。
私のブログにきたコメントを記事にしました。
すごく悲しく、親御さんの気持ちが本当に理解できるので、
先生にもお読みいただき、若い医師に患者や家族の気持ちを分かってもらいたくて、かき込みました。
https://blog.goo.ne.jp/sahmayamama/e/5b0a40dbac1baf343ebbabc8badeed12
--------------------------------------------------------
本件は重要なことですので、私の意見を述べたいと思います。
このような事例は稀ならず報告されます。なぜなのでしょうか?
そのためにはまず、くも膜下出血の症状を知る必要があります。
拙書「脳卒中をやっつけろ!」の「その1:敵を知り」では以下のように説明しています。
--------------------------------------------------------
脳卒中の中でも、くも膜下出血はかなり症状が違います。そこで、別に解説します。
①頭痛:くも膜下出血に典型的なのが「頭痛」です。というと、「自分もそうかもしれない!」と心配になりますよね。でも安心してください。ほとんどの頭痛はくも膜下出血ではありません。というのも、くも膜下出血の頭痛は特徴的で、「突然の激しい痛み」なのです。それも「何時何分」と、時間を特定できるほど急に起きる頭痛なのです。患者さんはよく、「これまで経験したことのない激しい頭痛」とか「ハンマーで頭をたたかれたような頭痛」と言います。そんな頭痛はあまり経験しませんよね。ですから、「このところ何となく頭が痛い」とか、「肩こりがひどいと頭が痛くなる」というのは、まずくも膜下出血ではありません。
--------------------------------------------------------
このように「突然の」激しい頭痛という点がくも膜下出血の頭痛の特徴とされています。
さらにCTを撮影するかどうかについては、この本の中で「コラム:突然の頭痛にCTは必要か?」として取り上げました。
--------------------------------------------------------
新聞などで、毎年のように「くも膜下出血の見逃し」が報道されます。なぜ見逃されてしまうのでしょうか?
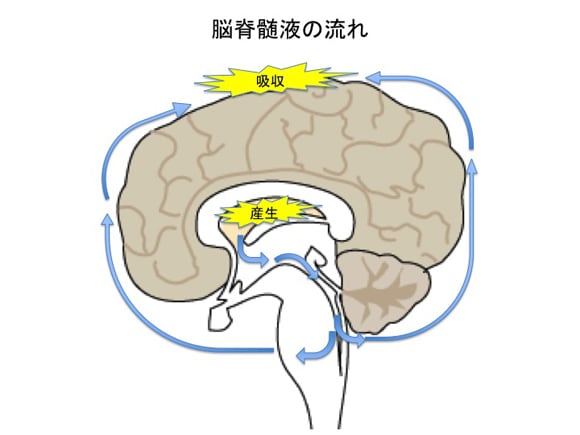
まず、見逃されるのは軽症の患者さんです。重症の患者さんは意識障害などがありますので、救急車で搬送され、迅速に診断されることがほとんどです。しかし、患者さんが頭痛だけで他に症状がない場合には話が変わってきます。私たち脳神経外科医は「突然の頭痛」と聞いただけでCTを撮らずにはいられませんが、あるインターネットの掲示板で「突然の頭痛というだけで緊急CTは撮らない」とする一般医師の意見が多く、私は大変驚きました。(中略)さらには、CTを行ったとしても、軽度のくも膜下出血は診断しにくいため、見逃されてしまうことが多いのです。以前調査したところ、軽度のくも膜下出血は脳神経外科医の専門医しか診断できませんでした。しかも、発症から時間が経過すると専門医であってもCTで診断できなくなってしまいます。こうなると特殊なMRIや腰椎穿刺(背中を注射して脳脊髄液を抜き取って調べる検査)を行わないと診断できなくなってしまうのです。
つまり、自分の身を守るためには、突然の激しい頭痛はすぐに脳神経外科の専門医に診てもらうことが重要なのです。頭の病気は頭の医者に、おなかの病気はおなかの医者に診てもらうのが一番いいのです。「突然の頭痛」は迷わずすぐに脳外科を受診してくださいね!
--------------------------------------------------------
個々の事例についての言及は避けますが、症状が典型的ではない場合には私たち専門医でも迷います。
ただし、私は必ず検査をします。そのきっかけとなった患者さんのことを紹介します。
私が休日当番だったある日、「座布団の上に後ろ向きに倒れた」という赤ちゃんが救急外来にきました。見た目は全く普通でしたし、麻痺などもありませんでした。よく聞くと、分厚い座布団の上に倒れて、その後は嘔吐などもなく、全く正常ということでした。小児は検査の途中に安静にできない事が多く、場合によっては座薬や注射で眠らせないと検査できないので本人と放射線技師さんに負担をかけてしまうことが多いのです。また、そこで放射線技師さんに相談しました。そうするとその技師さんは「先生、いいよ。動いたらCT室に手伝いに来てね。」と気持ちよく引き受けてくださいました。そして、検査をした結果、なんと小脳に出血しているではありませんか!当然、緊急入院となりましたが、幸い手術は不要で、経過は良好でした。
この経験以降、私は頭蓋内の異常の可能性がある場合には必ず検査をすることに固く決めました。そして、一緒に仕事をする仲間達にはこういった事例を紹介して、同様の対応をするように指導しています。
医学は不確定要素の大きな学問です。診断や治療に100%確実ということはありません。頭痛もはっきりしないのに出血を認めることさえあります。ですから、ご自身とご家族を守るためにもぜひ医学の知識を増やし、頭の病気を疑ったら必ず脳神経外科専門医を受診してください。
「脳卒中をやっつけろ!」はこのような事例を減らしたい、そんな思いで書きました。皆さんのお役に立てば嬉しいです。
--------------------------------------------------------
ブログ読ませていただいております。
私のブログにきたコメントを記事にしました。
すごく悲しく、親御さんの気持ちが本当に理解できるので、
先生にもお読みいただき、若い医師に患者や家族の気持ちを分かってもらいたくて、かき込みました。
https://blog.goo.ne.jp/sahmayamama/e/5b0a40dbac1baf343ebbabc8badeed12
--------------------------------------------------------
本件は重要なことですので、私の意見を述べたいと思います。
このような事例は稀ならず報告されます。なぜなのでしょうか?
そのためにはまず、くも膜下出血の症状を知る必要があります。
拙書「脳卒中をやっつけろ!」の「その1:敵を知り」では以下のように説明しています。
--------------------------------------------------------
脳卒中の中でも、くも膜下出血はかなり症状が違います。そこで、別に解説します。
①頭痛:くも膜下出血に典型的なのが「頭痛」です。というと、「自分もそうかもしれない!」と心配になりますよね。でも安心してください。ほとんどの頭痛はくも膜下出血ではありません。というのも、くも膜下出血の頭痛は特徴的で、「突然の激しい痛み」なのです。それも「何時何分」と、時間を特定できるほど急に起きる頭痛なのです。患者さんはよく、「これまで経験したことのない激しい頭痛」とか「ハンマーで頭をたたかれたような頭痛」と言います。そんな頭痛はあまり経験しませんよね。ですから、「このところ何となく頭が痛い」とか、「肩こりがひどいと頭が痛くなる」というのは、まずくも膜下出血ではありません。
--------------------------------------------------------
このように「突然の」激しい頭痛という点がくも膜下出血の頭痛の特徴とされています。
さらにCTを撮影するかどうかについては、この本の中で「コラム:突然の頭痛にCTは必要か?」として取り上げました。
--------------------------------------------------------
新聞などで、毎年のように「くも膜下出血の見逃し」が報道されます。なぜ見逃されてしまうのでしょうか?
まず、見逃されるのは軽症の患者さんです。重症の患者さんは意識障害などがありますので、救急車で搬送され、迅速に診断されることがほとんどです。しかし、患者さんが頭痛だけで他に症状がない場合には話が変わってきます。私たち脳神経外科医は「突然の頭痛」と聞いただけでCTを撮らずにはいられませんが、あるインターネットの掲示板で「突然の頭痛というだけで緊急CTは撮らない」とする一般医師の意見が多く、私は大変驚きました。(中略)さらには、CTを行ったとしても、軽度のくも膜下出血は診断しにくいため、見逃されてしまうことが多いのです。以前調査したところ、軽度のくも膜下出血は脳神経外科医の専門医しか診断できませんでした。しかも、発症から時間が経過すると専門医であってもCTで診断できなくなってしまいます。こうなると特殊なMRIや腰椎穿刺(背中を注射して脳脊髄液を抜き取って調べる検査)を行わないと診断できなくなってしまうのです。
つまり、自分の身を守るためには、突然の激しい頭痛はすぐに脳神経外科の専門医に診てもらうことが重要なのです。頭の病気は頭の医者に、おなかの病気はおなかの医者に診てもらうのが一番いいのです。「突然の頭痛」は迷わずすぐに脳外科を受診してくださいね!
--------------------------------------------------------
個々の事例についての言及は避けますが、症状が典型的ではない場合には私たち専門医でも迷います。
ただし、私は必ず検査をします。そのきっかけとなった患者さんのことを紹介します。
私が休日当番だったある日、「座布団の上に後ろ向きに倒れた」という赤ちゃんが救急外来にきました。見た目は全く普通でしたし、麻痺などもありませんでした。よく聞くと、分厚い座布団の上に倒れて、その後は嘔吐などもなく、全く正常ということでした。小児は検査の途中に安静にできない事が多く、場合によっては座薬や注射で眠らせないと検査できないので本人と放射線技師さんに負担をかけてしまうことが多いのです。また、そこで放射線技師さんに相談しました。そうするとその技師さんは「先生、いいよ。動いたらCT室に手伝いに来てね。」と気持ちよく引き受けてくださいました。そして、検査をした結果、なんと小脳に出血しているではありませんか!当然、緊急入院となりましたが、幸い手術は不要で、経過は良好でした。
この経験以降、私は頭蓋内の異常の可能性がある場合には必ず検査をすることに固く決めました。そして、一緒に仕事をする仲間達にはこういった事例を紹介して、同様の対応をするように指導しています。
医学は不確定要素の大きな学問です。診断や治療に100%確実ということはありません。頭痛もはっきりしないのに出血を認めることさえあります。ですから、ご自身とご家族を守るためにもぜひ医学の知識を増やし、頭の病気を疑ったら必ず脳神経外科専門医を受診してください。
「脳卒中をやっつけろ!」はこのような事例を減らしたい、そんな思いで書きました。皆さんのお役に立てば嬉しいです。