 「人工透析ビジネス」の内幕ー患者は病院で作られている
「人工透析ビジネス」の内幕ー患者は病院で作られている☆そろそろ透析の準備を始めましょうか
☆腎臓病を患っていた50代の男性通院先の医師からこう告げられた
*働き盛りに、週3日の通院はこたえた
*血液をろ過するので、終わると体重は4キロも激減する
*起き上がると目まいが襲い、病院帰りは毎回ふらついた
☆苦しい人工透析を強いられている患者が増加の一途をたどつている
☆日本腎臓学会の推計によれば
*2千万人の成人に腎機能低下(内400万人)は「透析予備群」になるという
☆苦しい透析生活から解放されるには、新しい臓器を移植するしか手立てはない
 国が膨大な医療費を負担
国が膨大な医療費を負担☆腎臓は尿素などの老廃物をろ過し、体液のpHなどを調整する機能がある
*30%機能が落ちると「腎不全」、 10%下回ると「末期腎不全」と呼ぶ
*末期腎不全では、尿毒症に見舞われ人工透析が欠かせなくなる
☆透析医療界の権威「日本透析医学会」の関係者の見解
*検査結果より、指標となるクレアチエンが『8』を超えると透析をしてもいい
(クレアチエンとは、タンパク質が分解されたときにできる物質)
*健康な人の数値はほぼ「1」
☆関係者は述べる
*治療の現場では『8』に到達する前に、透析を前倒しして導入している
*担当医の判断一つに頼っており、透析が前倒し導入されているのが現実
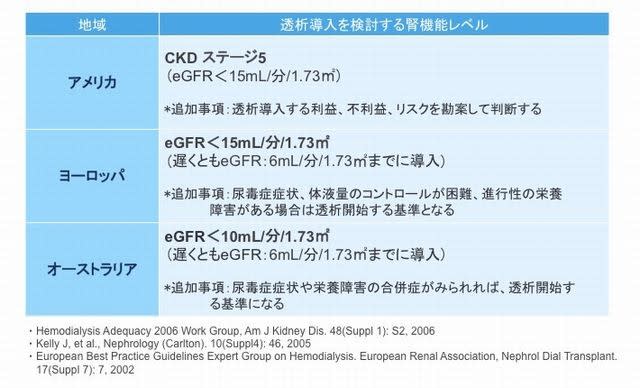
*日本では、欧米に比べ顕著な早期導入が奨励されている
*その根拠はあいまい
☆こんな事態が放置されている要因
*透析を支える医療費制度とその恩恵にあずかる「透析ビジネス」に問題がある
 おぞましい患者争奪戦
おぞましい患者争奪戦☆透析患者は1カ月通院すると40万円もの高額医療費がかかる
*患者は月1万円を自已負担するだけで済む仕組みだ
*1万円も自治体から助成が受けられますから、患者に負担感がない
☆病巣の根は深いと内科医は証言する
*透析病院は患者さん1人につき月40万円の定期収入が見込める
*病院経営にとって患者さんの存在は生命線
*開業医は、地域の基幹病院から患者の斡旋を受けるのに必死
*系列病院同士が争奪戦を繰り広げ、基幹病院との癒着もはなはだしい
☆系列病院からのリベート漬け
*長らく続いてきた慣例だったとの証言もある
*患者を斡旋お礼として、研究費名目で大学病院の医局にワイロを払う
*医局を仕切る主任教授は、アルバイトとして系列病院に派遣する権限もある
*カネと人の行き来するシステム
☆大学の医局に透析液メーカーが日参
*特定のメーカーの透析液が系列病院で大量購入される
 透析利権に群がる医師たち
透析利権に群がる医師たち☆日本で脳死移植が認められるようになる
*透析に苦しむ待機患者は、「移植ブームに火が付く」と期待を寄せた
☆移植ネットのトップたちによる”私物化”問題が持ち上がる
*4年後には厚労省の立ち人り検査を受ける
☆移植ネットは内部に深刻な自己矛盾を抱えていた
*理事会を構成するメンバーに移植医は片手で数えるほど
*医療とは無縁の有識者と透析医療に携わる内科医たちが力を持つ
*移植医療とは利益相反ともいえる構成になっていた
*透析液メーカーとつるんだ医師たち
*腎臓病患者を治そうとしないのは当然の成り行き
*透析患者を病院漬けにして後戻りできないほどに腎不全を進行させる
☆最終的に患者には腎移植、こんなバカなカラクリなのでは
 腎不全は治る病気かもしれない
腎不全は治る病気かもしれない☆これまでの腎臓病治療そのものが間違っていたという驚くべき報告
*通常、腎不全を患ったら血圧を高めにするのが治療の常識
*高い圧力をかけて血液をろ過させる必要があったから
*降圧薬使用し、正常以下に血圧を下げた方が臓器に負担をかけずに済む
*将来的に改善してくることが分かった
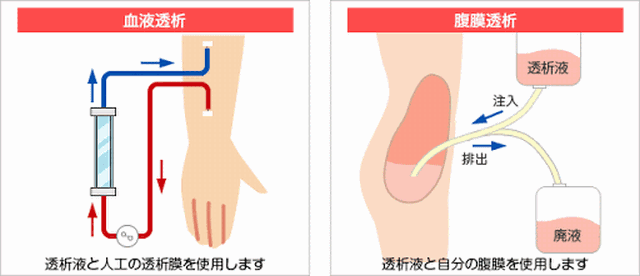
☆患者の腹腔内透析の普及
*巨大な透析病院グループが患者を斡旋するうま味を奪う治療法
*腹膜透析は患者全体の4%にしか普及していない
*良心的な透析医以外は、この治療法を説明することすらしないのが現状
☆「患者を透析に送り込まない」医療を実現させるには、医療界の構造改革が必要だ
 日本腎臓学会も重い腰を上げるまでに追い込まれた
日本腎臓学会も重い腰を上げるまでに追い込まれた☆学会は、『慢性腎臓病には治療法がある』ことが明確になってきたと表明
☆CKD診療ガイドライン改訂版を出した
*「血圧を下げたほうが腎機能の悪化速度が緩やかになる」と明記された
*たんぱく質の摂取制限と血圧コントロール、尿たんぱくを減らす薬の投与推奨
*生活習慣の改善など集学的療法をガイドライン化
☆保存治療を学会として推進するとした強烈な意思表示
☆絵に描いた餅に終わるのではと警告する専門医の実名告発が出た
*医師の診療時間の問題
*保存治療には十種類以上の薬を処方する必要がある
*保険適用は満額ではない
(敬称略)
 知識・意欲の向上目指し、記事を参考・引用し、自分のノートとしてブログに記載
知識・意欲の向上目指し、記事を参考・引用し、自分のノートとしてブログに記載 出典内容の知識共有、出典の購読、視聴に繋がればと思いブログで紹介しました
出典内容の知識共有、出典の購読、視聴に繋がればと思いブログで紹介しました☆記事内容ご指摘あれば、訂正・削除します
 私の知識不足の為、記述に誤り不明点あると思います
私の知識不足の為、記述に誤り不明点あると思います 詳細は、出典記事・番組・画像で確認ください
詳細は、出典記事・番組・画像で確認ください 出典、『日本の聖域』
出典、『日本の聖域』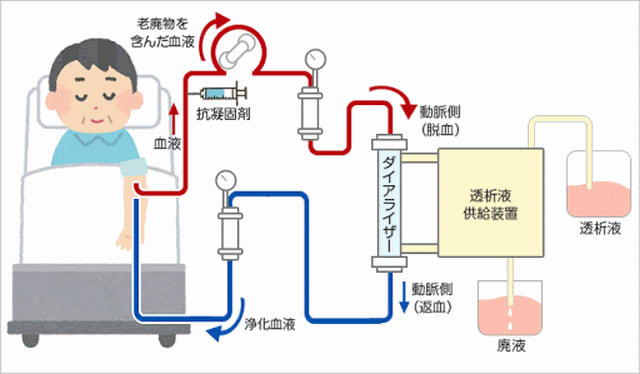
欲望が生み出す闇4(人工透透析)
(ネットより画像引用)

























※コメント投稿者のブログIDはブログ作成者のみに通知されます