3連休は珍しく病院から連絡が来なかった。連休の真ん中で1回病院に行くようになるかもしれないと思っていたが、予想外の平穏な休日となった。
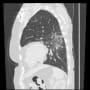
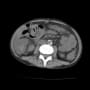
朝病院に来ると、地域の基幹病院消化器内科の先生から電話が入った。連休中に先方の病院に85歳男性が入院していた。多発性肝転移があるが、受診歴がなく、これまでの経過がわからないという。
当院に通院していて、診療科は外科だったのかもしれないが、診療情報提供書を至急送ってほしいということだった。名前に聞き覚えはなかった。至急送ります、と答えた。
今年の5月まで当院外科外来に通院して、6月の予約日に受診せず、それっきりになっていた。最後に測定したCEAも70と高値だった。それまでも途中で通院を中断したことがある。
当院は外科の常勤医は不在となったが、最後まで残っていた外科医が長年診てきた患者さんだった。大学病院の関連病院に転勤となってからも週1回はバイトで当院に来ている。ちょうど来る日だった。
外来に行って、基幹病院から問い合わせがあったことを伝えた。患者さんの名前を言うと、ああ~とすぐにわかったようだ。術後からその後の癌化学療法を行っていた主治医なので、診療情報提供書の記載をお願いした。
2014年にS状結腸癌の手術を受けていた。その後CEAの増加があって定期的に精査してたが、2017年に中断している。2018年に右下腹部痛で受診して、下腸間膜動脈根部に腫瘍を認めた。癌化学療法を行って抑え込んではいたが、腫瘍自体は漸増していた。
悪化して緩和ケアになった時は、市内の外科常勤医のいる病院に依頼する予定にしていたようだ。現在の病状がどの程度かわからないが、入院継続を要する時は、基幹病院から当方に転院緩和ケアの依頼が来るかもしれない。
「研修医当直御法度 第7版」(いわゆる赤本)と「研修医当直御法度百例帖 第3版」(いわゆる青本)が出たので、さっそく購入した。どちらも第1版から購入している。