日曜日に夜間に80歳女性が救急搬入された。(当直は大学病院からバイトで来ている外科医)金曜日に38℃の発熱があり、通院しているクリニックを受診して、経口セフェムを処方されていた。
その後は解熱していたが、土曜日にふらついて転倒していた。その日もトイレに行こうとしてふらついて転倒したため、家族が救急要請していた。救急車には自分で歩いて乗っていた。
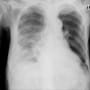
頭部MRIを検査したが、特に所見はなかった。炎症反応の上昇があり、感染巣の検索を行っていた。胸部X線・CTで肺炎はないと判断していた。尿所見は白血球2+だったが、細菌は認めなかった。
当直医は、急性腎盂腎炎がクリニック処方の抗菌薬で少し軽快しているところと判断した。内科入院の依頼が来たので、抗菌薬処方後ではあるが、血液培養2セットと尿培養を提出してもらって、入院治療とした。抗菌薬はセフトリアキソン点滴静注を開始した。
入院後は解熱して、食事摂取も良好だった。1週間くらい抗菌薬を点滴静注して、その後は中止か経口薬に変更して退院にできる思われた。
放射線科のCT読影レポートでは、右下葉に淡い斑状影があり、肺炎疑いとされた。以前当院でCTを撮影しており、比べてみると確かに肺炎でいいようだ。(胸部X線でも右下肺野に肺炎が疑われる)



入院後に洞性頻脈から頻拍性心房細動になった。クリニックの処方はビソプロロール2.5mg・サンリズム25mg(何故か朝1回)・ジピリダモール(抗凝固薬ではない)があり、たぶん発作性心房細動があると推定されるような処方だった。
とりあえず、βブロッカーを追加して心拍数をコントロールすることにした。ビソノテープ4mgを貼付すると、翌日には正常洞調律に戻っていた。
ところが、患者さんは喘鳴を呈していた。気管支喘息があるかと訊くと、わからないという。定年後というから、約20年前からふだんも喘鳴があるそうだ。夜間朝方にもある。クリニックでは喘鳴についての話はしていなくて、特に指摘されたこともない。
もともと喘息がある患者さんにβブロッカーを追加したので誘発したことになったようだ。ビソノテープは中止して(剥がした)、喘息に治療を追加した。
デキサメサゾンを点滴静注して(3日使用)、吸入ステロイド・ロイコトリエン受容体拮抗薬(モンテルカスト)を開始した。今日は喘鳴が軽度になっていた。(ICS/LABAは避けた)
20年間自然経過をみていた喘息の患者さんということになる。クリニックのβブロッカー内服も中止したいが、継続して経過をみることにした。ワソラン+ジゴキシンに切り替えた方がいいのだろうか。