#ккк #統合失調症 #Schizophrenie #schizophrenia
江戸時代の日本[編集]
江戸時代の日本の医家の間では、「柔狂」や「剛狂」と呼ばれる精神疾患が知られており、それぞれヨーロッパでの「破瓜病」、「緊張病」に相当する病状であったとされている[5]。
中期の儒医・香川修徳(香川修庵)は著書『一本堂行余医言』[6]に「狐憑きも野狐の祟りなどではない。
被害妄想、誇大妄想、感情荒廃、強迫観念、自閉、不眠、幻想、抑鬱などは狂の症状である」との意味を記していた[7]。
疫学[編集]
思春期から青年期(20歳代)に発症することが多く、小児期の発症や老年期での発症もみられる。
男性と比較して女性は平均発症年齢が遅く、閉経後にも小さな発症のピークがある。
「:en:Epidemiology of schizophrenia」も参照
罹患率・有病率など[編集]
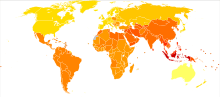
2004年の100,000人あたりの統合失調症の障害調整生命年
no data
185
185 197
197 207
207 218
218 229
229 240
240 251
251 262
262 273
273 284
284 295
295
生涯発病率は約0.85%(120人に1人)であり、まれな病気ではない。
米国では生涯罹患率は約1%[8]で、年間発症率は10万人当たり1000人[9]とされる。
性差によって発病率は変わらない。
アメリカで行われた調査では日照量の多い地域と土壌中のセレン濃度の多い地域では極めて珍しく、そうでない地域では有病率の比較で相対リスクが高いとの結果が報告されている[10]。
研究対象となった地域・人種などにより罹患率の差があるが、診断基準にも左右され、その意味は明らかではない[11]。
アイルランドでの地方間における罹患率の差も議論の対象となっている。
厚生労働省による2008年の調査では、統合失調症あるいはそれに近い診断名で日本の医療機関に受診中の患者数は79.5万人[12]。
発病の危険因子[編集]
統合失調症の原因には素因と環境の両方が関係しており、素因の影響が約3分の2、環境の影響が約3分の1とされている。
この値は高血圧や糖尿病に近いものであり、頻度の多い慢性的な病気に共通する値の様である。
出生時の産科的合併症[14]や父親の高齢(父の年齢が10歳増すごとに統合失調症になるリスクは有意に1.47倍増加)[15]、冬生まれ[16]、妊娠中の大きなストレス[17]や幼年期に於ける飢餓[18]、毒素への曝露[19]、薬物乱用[20]、家ネコへの曝露[21]等によるトキソプラズマの感染[22]等は有意に統合失調症発症リスクを増加させるものとしている。
合併症の疫学[編集]
統合失調症の患者はがんによる死亡率が低いことが知られている。
デンマークで1980年まで行われた研究では、がん発生率は男性で健常者の67%、女性で92%であった。
男性統合失調症患者の肺がんは高い喫煙率にもかかわらず、健常者の38%であった。
統合失調症治療に使われる向精神薬が抗腫瘍効果をもつためであるとされている。[23]
統合失調症の患者は関節リウマチに罹患しにくいことが知られている。
最近の研究[24]によれば、およそ4倍前後の差があるとされる。
自殺と統合失調症の統計[編集]
統合失調症患者のおよそ10%が自殺を完遂する。[25]
分類[編集]
分類はICD-10による。
妄想型 (ICD-10 F20.0)[編集]
(Paranoid schizophrenia) 連合障害や自閉などの基礎症状が目立たず妄想・幻覚が症状の中心である。
統合失調症はかつて早発性痴呆症と呼ばれていたように早発性(思春期から青年期)に発症することが多いが、当該亜型は30代以降の比較的遅い発症が特徴的であるとされる。
また、薬物療法に比較的感応的とされる。
破瓜型 (ICD-10 F20.1)[編集]
(Disorganized schizophrenia) 破瓜とは16歳のことで、思春期・青年期に好発とされる。連合弛緩等の連合障害が主要な症状で、解体した思考や行動(disorganized thinking and behavior:混乱した思考や挙動)が目立つ。
幻覚妄想はあっても体系的ではない。
感情の表出、自発的行動が徐々に失われ人格荒廃に至るケースもあるとされる。
緊張病型 (ICD-10 F20.2)[編集]
(Catatonia schizophrenia) 筋肉の硬直症状が特異的で興奮・昏迷などの症状を呈する。
陽性時には不自然な姿勢で静止したまま不動となったり、また逆に無目的の動作を繰り返したりする。
近年では比較的その発症数は減少したと言われる場合がある。
鑑別不能型 (ICD-10 F20.3)[編集]
(Undifferentiated schizophrenia) 一般的な基準を満たしているものの、妄想型、破瓜型、緊張型どの亜型にも当てはまらないか、二つ以上の亜型の特徴を示す状態[26]。
統合失調症後抑うつ (ICD-10 F20.4)[編集]
急性期の後に訪れることが多く、自殺などを招くことがある。治療法はうつ病にほぼ準じる。
残遺型 (ICD-10 F20.5)[編集]
陰性症状が1年以上持続したもの。
陽性症状はないかあっても弱い。
他の病型の後に見られる急性期症状が消失した後の安定した状態である。
単純型 (ICD-10 F20.6)[編集]
連合障害、自閉などの基礎症状が主要な症状で、幻覚妄想は無いか僅かである。
破瓜病の亜型に含めるケースもある。
破瓜病に比べ内省的で病識の欠如が稀であるとされる。
その他の統合失調症 (ICD-10 F20.8)[編集]
F20.8は医療診断を示すために使用することができない。
F20.8にはF20.81(Schizophreniform disorder)とF20.89(Other schizophrenia)の2種のコードが含まれる。
特定不能の統合失調症 (ICD-10 F20.9)[編集]
統合失調症、特定不能のもの
発病原因[編集]
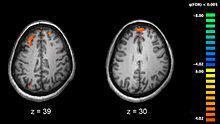
fMRIやその他の脳機能イメージング技術は統合失調症と診断された人の脳活動の違いの研究をもたらす。
イメージはfMRIによるワーキングメモリの研究について、二種類のレベルの脳の様子を表している、より活発に働いている健常者の領域と、統合失調症の患者の赤の領域である。
脳に器質的な障害が発生することによるかどうかは両論ある。
病因については、神経伝達物質の一つであるドーパミン作動性神経の不具合によるという仮説をはじめ、様々な仮説が提唱されている。
しかし、明確な病因は未だに確定されておらず、発病メカニズムは不明であり、いずれの報告も仮説の域を出ない。
一卵性双生児研究において一致率が高い (30 - 50%) が100%ではないことなどから、遺伝的要因と環境要因両方が発症に関与していると考えられている。
遺伝形式も不明で、信頼できる原因遺伝子の同定もされていないが、約60%が遺伝によるとの報告[27]がある。
「:en:Causes of schizophrenia」も参照
ドーパミン仮説[編集]
「化学的不均衡」も参照
「:en:Dopamine hypothesis of schizophrenia」も参照
中脳辺縁系におけるドーパミンの過剰が、幻覚や妄想といった陽性症状に関与しているという仮説。
実際にドーパミンD2受容体遮断作用をもつ抗精神病薬のクロルプロマジンが、陽性症状に有効であるため提唱された。
しかし、ドーパミン遮断剤投与後効果が現れるのが長期修正を暗示させる7日から10日であること、ドーパミン受容体は後方細胞だけでなく前方細胞にも存在すること、またドーパミンD2ファミリーに異型が発見されたこと等により臨床医や神経生物学者からは批判も多い。
生物学研究では皮質下のDA受容体密度の増加による受容体感受性の高まり(ドーパミンの過剰ではない)を暗示する研究も存在するが、むしろ前頭葉や前部帯状回などでドーパミン受容体結合能の低下を示唆する研究の方が多い。(研究者の中にはドーパミン仮説は許認可の為の製薬会社のマーケティングにすぎないし破綻しているという研究者もいる。[28])
近年、ドーパミンをコントロールする抗精神病薬の副作用で、脳が萎縮するという研究結果が開示された[29][30][31][32]。
アドレノクロム仮説[編集]
現在、日本の精神医学会では否定的であり、前述のドーパミン仮説が通説となっているが少数の症例はある。
アドレノクロム(英語版)が過剰という仮説でナイアシンを多量に摂取する治療法である。
統合失調症の患者の八割程度が良くなると記述してある出版物もある。
原因として食物をあげている。
ビタミン、ミネラルなどの不足によりアドレノクロムを代謝できなくなるという。
血液検査でビタミン・ミネラルの量を検査する病院もある。
このことは糖分の多い清涼飲料水などを多飲するようなペットボトル症候群において低血糖症が誘起されて、体内でアドレノクロムが産生される。
過剰な糖分の摂取により体内中のビタミン・ミネラルが排出され、アドレノクロムを代謝できなくなくなり、脳内のアドレノクロムが過剰になって統合失調症の症状を呈するとする文献もある。
副腎髄質より分泌されるホルモンであり、また交感神経の末端から出される神経伝達物質の変異は、脳内でチロシン→ドーパ→ドーパミン→ノルアドレナリン→アドレナリン→ストレスや過度な運動により酸化してアドレノクロムとなる。
低血糖症や糖尿病の症状を統合失調症と誤診する医療機関もある。
グルタミン酸仮説[編集]
「:en:Glutamate hypothesis of schizophrenia」も参照
麻酔薬として開発され、のちに精神異常の副作用の為使用が断念されたフェンサイクリジンを投与すると、統合失調症様の陽性症状及び陰性症状がみられたこと、フェンサイクリジンがグルタミン酸受容体(NMDA受容体)の遮断薬であることがのちに判明し、グルタミン酸受容体(NMDA受容体)の異常が統合失調症の発症に関与しているという仮説。
実際に欧米を中心に従来の抗精神病薬とグルタミン酸受容体(NMDA受容体)作動薬であるグリシン、D-サイクロセリン(英語版)、D-セリンを併用投与すると抗精神病薬単独投与より陰性症状や認知機能障害の改善度が高くなることが報告されている。
将来的に、グルタミン酸受容体に作用する抗精神病薬の開発が期待されている。
2012年、神経伝達物質受容体サブユニットのタンパク質を変化させる遺伝子変異が発症に関与することが理化学研究所において発見された[33]。
抗NMDA受容体抗体脳炎は2007年に提唱された比較的新しく発見された疾患であるが、グルタミン酸の受容体であるNMDA受容体機能低下による統合失調症と共通病態と考えられ、統合失調症様な症状が生じる[34]。
カルシニューリン系遺伝子の異常[編集]
カルシニューリンは中枢神経系に多く発現している酵素で、グルタミン酸やドーパミンによる神経伝達を調整する作用がある。
統合失調症には、複数のカルシニューリン系遺伝子の変異が関与している可能性があることが発見された[35]。
遺伝的な要素[編集]
統合失調症患者と対照群の脳内で別々の働きをする49種類の遺伝子の状態を比較した研究では、統合失調症患者に脳細胞間のシグナリングに欠陥が確認され、ドーパミンやミエリンを生成する遺伝子の働きには、統合失調症患者と対照群の間に差異は確認されていない[36]。
アラキドン酸などの脂肪酸を脳へ取り込むタンパク質Fabp7が、遺伝的に脳への脂肪酸取り込みの弱い患者と統合失調症との関連性が発見されている[37]。
プレパルス抑制(英語版)が弱いと、統合失調症の患者はささいな小さな音で驚くような傾向が見られる[38]。
ある特定の遺伝子の欠損や入れ違いで環境とは無関係に遺伝するタイプと、食生活や運動不足といった環境と遺伝の両方とが関係して起きるタイプの2つの疾患がある、後者のが統合失調症患者の大多数を占めるとされる[39]。
なお、びっくり病との差異および関連性にも関与していることから正確な診断が必要である。
また稀ではあるがナルコレプシーに付随する情動脱力発作 (cataplexy) との混同例もある。
生理的に重要な脳内の脂質に関与する遺伝子が症例と関係する所以は、脳内の非極性脂質は電気絶縁体として有髄神経線維の速やかな興奮伝達を可能にしていることにある、すなわち脳内の信号が適切に伝達すればよいことであって、絶縁されていない場合は脳内の信号が適切に電導せずに異常を来たすという仮説である。
2012年5月29日、藤田保健衛生大学の研究チームは日本人の発症に関係する遺伝子「NOTCH4」の配列を突き止めたと発表[40][41]。
大阪精神医学研究所新阿武山病院の菊山裕貴医師は統合失調症の脳体積が減る遺伝子は健常者の脳の成熟に必要不可欠で、統合失調症が数万人に一人のまれな遺伝病ではないことが裏付けているとしている。
高い知能を持つ人の脳体積は思春期以降、強く減るとし、統合失調症の遺伝子が無くなってしまったら天才が生まれなくなる、としている。[42][43][44]
2014年7月22日、米ハーバード大と英ケンブリッジ大、藤田保健衛生大などの国際研究チームは統合失調症の発症に関わる特定済みのものも含め108の遺伝子領域を確認したと英科学誌ネイチャー電子版に発表した。[45][46]
単一精神病仮説[編集]
統合失調症、躁うつ病、うつ病、自閉症、注意欠陥・多動性障害(ADHD)などの精神疾患が共通の遺伝子を原因に発症するとする仮説。
近年の遺伝子解析技術の進歩で精神疾患の遺伝子が疾患群で共通することがわかってきており再び脚光を浴びるようになってきている。[47] [48]
カルボニルストレス説[編集]
近年、グリオキサラーゼ代謝と呼ばれる機構があり、統合失調症患者のDNAを用いて遺伝子解析を行ったところ、患者の20%に酵素活性の低下を引き起こす遺伝子変異を同定した研究結果が報告されている[49][50]。
ヒトの血中や臓器に含まれる糖や脂質、タンパク質などが変性したもので、カルボキシル基に関与する酵素群のひとつが、他の分子へ二酸化炭素の付加を触媒する、このことがペントシジン、カルボキシメチルリジン、ピラリンなどの糖化最終産物(英語版)(advanced glycation end-products: AGEs)[51]をメイラード反応から生成してしまい、過剰な最終糖化物質を体外へ代謝させるビタミンB6(ピリドキシン)が体内で枯渇してしまう[52]。
クエン酸回路の変形回路であるグリオキサラーゼ代謝が体内でおこなわれているが、ストレスや過剰な運動で活性酸素や二酸化炭素が血中に多く現われて、最終糖化物質を尿中に排出させる亢進がおこり、結果としてビタミンB6を消費してしまう[53]。
糖や脂質およびタンパク質を混合して長期間に放置しておくと、化学的に変性した物質、つまり最終糖化物質が産生される。
瓶詰め・缶詰・調味料などを長期間保存したり、空気中に晒して置くことでも産生するが、それら消費期限をすぎた飲食物を摂取すると腸管から吸収されてしまう、このことでカルボニルストレスを増大する。
日常生活において飲食物の摂取等で得られるビタミンB6の量を上回る摂取が必要となるビタミンB6依存症に陥っているケースがあり、正常時の数十倍の摂取ではないとホロ酵素を合成できない場合があるが、ビタミンB6だけの摂取で酵素活性の改善率は必ずしも良くなるとはいえず、他のコエンザイム(補酵素)も関与してる可能性がある、これは代謝回路がいくつもの化学変移をおこすものである。
R-CO-COOH → R-CHO + CO2
R-CO-COOH + R-CHO → R-CO-CH(OH)-R + CO2
チアミン二リン酸やピリドキサールリン酸を補酵素としている。
アメリカで行われた統合失調症患者のAGEsの報告で、高濃度になっている患者が多数報告され、AGEsと活性化ビタミンB6との兼ね合いが注目されている。[54]
発達障害仮説[編集]
統合失調症の初発患者において脳の容積が一部低下していたり、死後脳において脳の構造異常が見られたりする例があることから、脳の発達段階での何らかの障害が関与しているとする仮説。
名城大学の鍋島俊隆教授らは統合失調症の一部は、胎児期の脳神経系の発達障害が原因であることを明らかにした[注 6]。
鍋島教授らは統合失調症の候補遺伝子で、神経系の成長を促す「DISC1」に注目し、マウスを使った実験によってこのことを確かめた。
脳のDISC1を一時的に働かないようにすると、成長したマウスは音に過敏に反応したり、認知機能が低下したりするなど、統合失調症に特有の症状を示した。
マウスは統合失調症の治療薬の投与で症状は改善し、また、脳の神経細胞の数は正常だが、回路が未熟で、機能が低下していた。
鍋島教授は「統合失調症の特徴をここまで再現したマウスはなかった。
治療薬の開発に役立てたい」と話したという。
しかしながら、脳の構造的異常が意味するところは今のところ不明である。
例えば、もともと脳に異常があるために症状が発現(統合失調症を発症)したのか、慢性的で長期に渡る罹患と治療の結果、症状や服薬等の影響が脳を変成させた可能性との鑑別が困難であることがこの問題の研究上の課題として挙げられる。
また、この両者は矛盾せずに両立することができるが、現時点でも脳を見ただけで統合失調症か否かを鑑別できるわけではなく、そもそもMRIやCTといった検査方法で発見できるのはマクロな異常だけであるので、原因がミクロな異常にあった場合や単一的というより複合的であった場合、こうしたマクロ的アプローチの有効性は低いものとなる。
また、脳検査で何らかの異常な所見を示す患者よりも示さない患者の方が多いことも、多くの研究者が「統合失調症患者の脳研究」を放棄した理由の一つである。
ストレス脆弱性モデル[編集]
ストレスが小さくても統合失調症にかかりやすい素因(あいまいに耐える力が弱い)、脆弱性が大きければ発病してしまうと考える。
脆弱性はあまりなくてもストレスが大きければまた発病すると考える。
内因を素因、心因をストレスとする、原因を内因と心因の両方にもとめる学説である。
統合失調症に関しては、個体の抗病的閾値が低下し、これにストレスが脆弱性の閾値(しきいち)を超えると発症されるとされるがその詳細は論じられていない。
ストレスとは精神的な緊張・不安・恐怖・興奮・飢餓・感染・過労・睡眠不足・運動不足といった、ごく普通の社会的な生活で起こる諸情である。
さらには、寒暑・騒音・化学物質などの要素も含む。
1977年、ZubenとSpringによって、ライフイベントからくるストレスが原因になる、という説が唱えられた[55]。
参考文献に挙げられた岡田著『統合失調症』87ページにも、ライフイベントが重なると発症しやすいとある。
統合失調症 - Wikipedia
http://p226.pctrans.mobile.yahoo-net.jp/fweb/1113uE8a9CXXSgIR/0?_jig_=http%3A%2F%2Fja.wikipedia.org%2Fwiki%2F%25E7%25B5%25B1%25E5%2590%2588%25E5%25A4%25B1%25E8%25AA%25BF%25E7%2597%2587&_jig_keyword_=%93%9D%8D%87%8E%B8%92%B2%8F%C7&_jig_done_=http%3A%2F%2Fsearch.mobile.yahoo.co.jp%2Fp%2Fsearch%2Fonesearch%3Fp%3D%2593%259D%258D%2587%258E%25B8%2592%25B2%258F%25C7%26fr%3Dm_top_y&_jig_source_=srch&guid=on