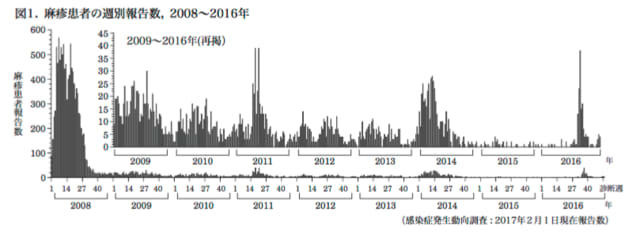
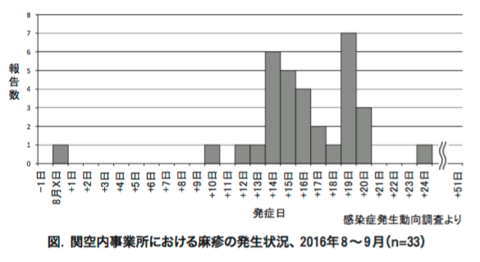
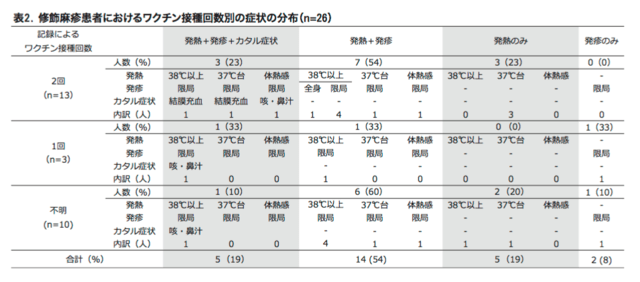
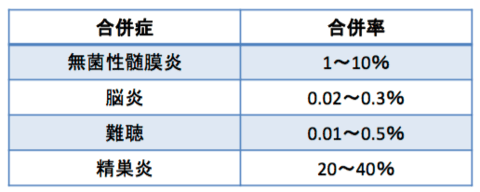
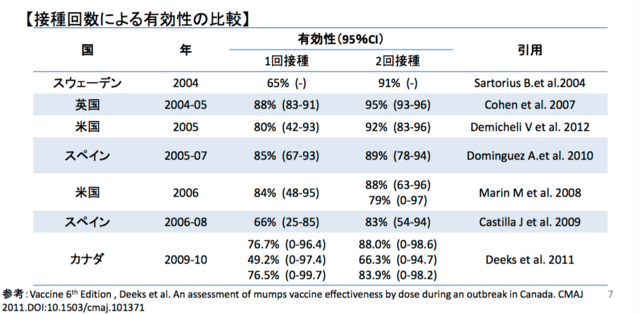
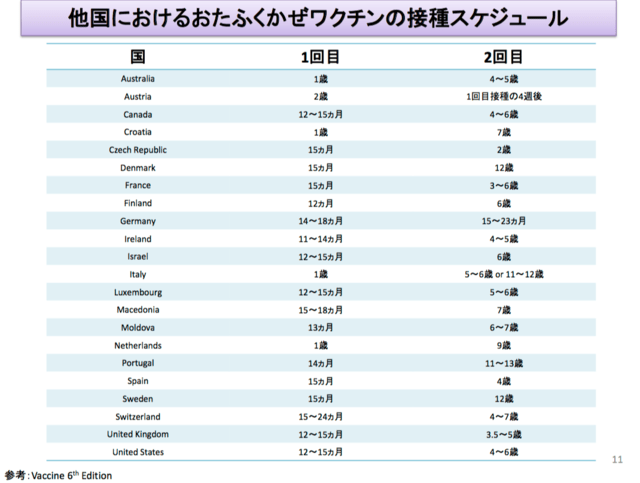
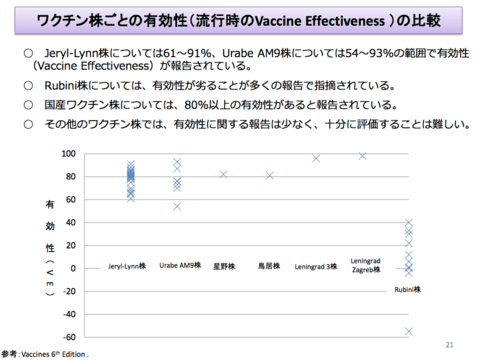
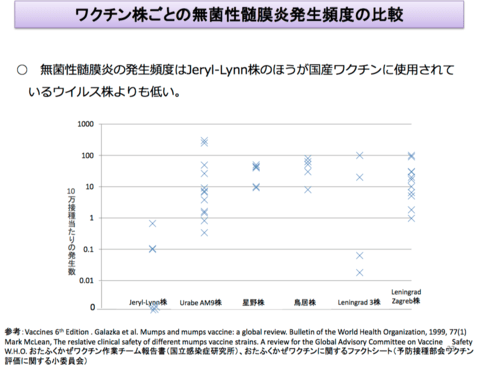
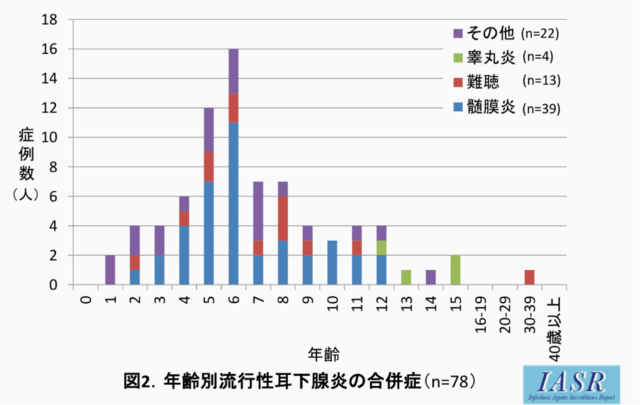
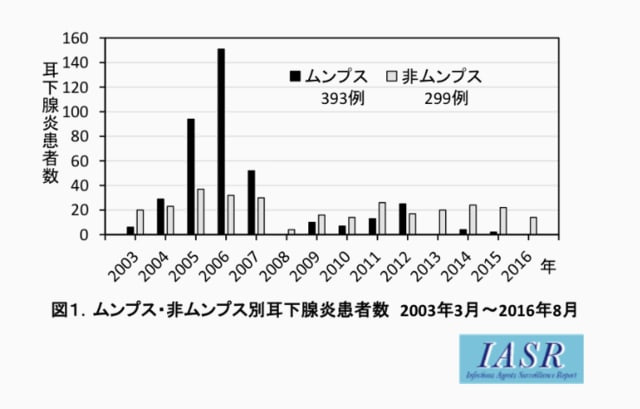
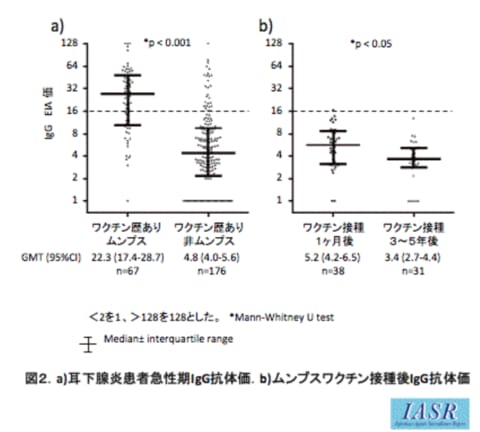
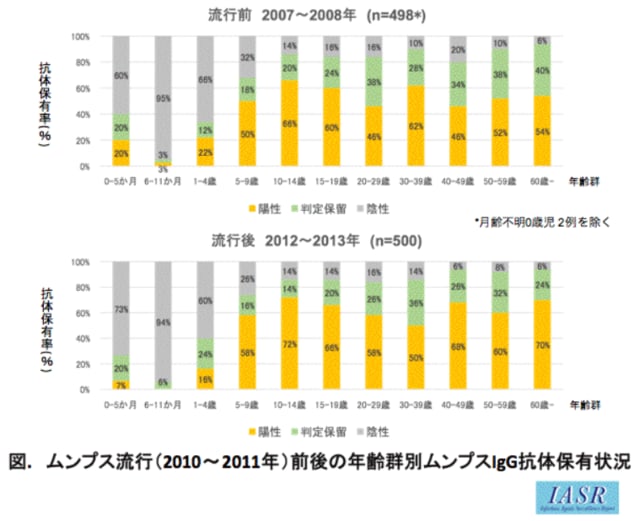
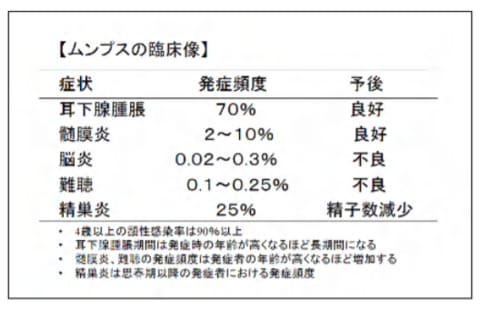
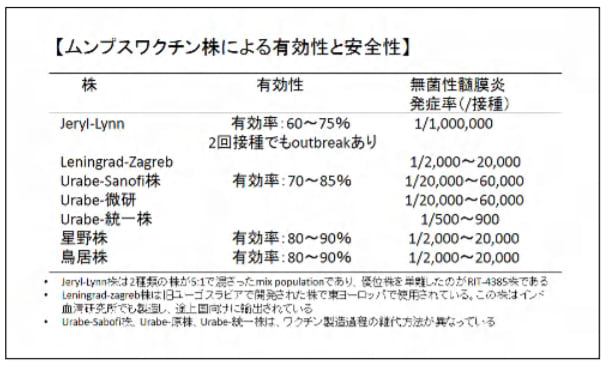
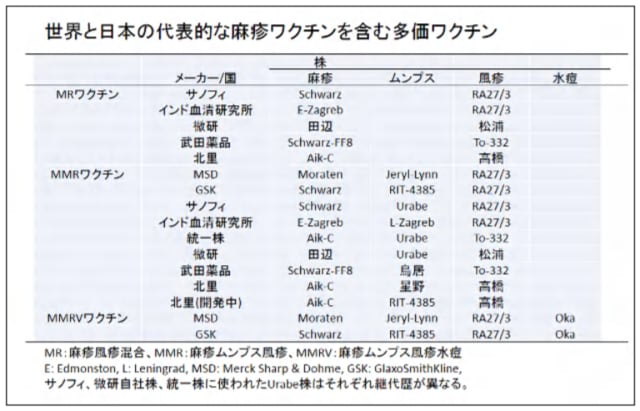
B型肝炎ウイルス&ワクチン関連情報の追加です。
まずは「病原微生物検出情報 Vol.37 No.8」(2016年8月発行)より。
母子感染がコントロールされるようになった現在、B型肝炎ウイルスの感染経路は水平感染メインとなり、なかでも性交渉が70%を占めるようになりました。
かつ、近年増えてきた欧米由来の遺伝子型Aは従来日本で検出されてきた遺伝子型Cより慢性化率が高い、つまり肝硬変・肝がんにつながりやすいという警報が発せられています。
■ <特集>急性B型肝炎 2006年4月〜2015年12月
・潜伏期は約3ヶ月間。
・感染年齢により予後が異なる:
(乳幼児)無症状のままキャリア化することが多い。
(成人)ほとんどが一過性で1-2ヶ月で治癒→ しかし1%は劇症化し、その6-7割は死亡。
※ 免疫状態が正常な成人ではキャリア化することは少ない。
乳幼児・成人のキャリアの一部が慢性肝炎となる。
・2006-2015年に報告された急性B型肝炎1933例について:
劇症肝炎44例(2%)、死亡10例
感染経路:性的接触70%(1349例)、針などの鋭利なものの刺入2.4%(47例)、輸血・血液製剤13例、母子感染3例、静注薬物常用1例。
遺伝子型(2013年以降)A49%、B20%、C31%
・輸血後肝炎対策
(1960年代後半)輸血用血液を売血中心から献血制度へ変更
(1972年)輸血用血液のHBsスクリーニング導入
(1989年)HBs抗原/HBc抗体検査実施・・・(2008年/2012年)検査方法(HBs抗原/HBc抗体)が改善され感度上昇
(1999年)核酸増幅検査(NAT, nucleic acid amplification technology)導入しウインドウ期が短縮
・母子感染対策
(1985年)「B型肝炎母子感染防止事業」開始:すべての妊婦のHBs抗原検査、HBs抗原陽性の妊婦に対するHB江抗原検査を開始
(1986年)HBVキャリアから生まれる児を対象として、HBs抗原検査、B型肝炎ワクチンおよび抗HBspH4処理ひと免疫グロブリン投与を開始。
この結果、1986年以降の出生児におけるHBs抗原陽性率は0.02-0.06%まで激減した(0.26→ 0.024%という数字も)。
この予防措置を完全に実施できれば、94-97%と高率に母子感染を防ぐことができることも判明した。
(1995年)HBs抗原陽性妊婦に対するHB江抗原検査、HBs抗原陽性妊婦から出生した児に対するHBs抗原検査、B型肝炎ワクチンおよび抗HBspH4処理ひと免疫グロブリン投与の処置が健康保険給付対象となり、助成対象がHBs抗原検査のみとなった。
(1998年)B型肝炎母子感染防止事業が一般財源化された。
(2016年)B型肝炎ワクチン定期接種化
<わが国における急性B型肝炎の現状>
・新規HBV感染者は、全国で年間10000-11000人と推定される。
・遺伝子型Aは1990年代半ばより増加傾向にあり、2010年には65%を占めるようになった。
・感染後いつまでHBsAgが検出されるか検討したところ、慢性化の定義である6ヶ月を超えて存続する例が多数存在し、12ヶ月以内に約1/3に低下していた。
→ 慢性化の定義は「発症後12ヶ月」に変更する必要があるのではないか。
・2013-2015年の小児HBV感染疫学調査(多施設共同研究)によると、HBsAg陽性は0.033%、HBc抗体陽性率は0.51%とHBs抗原陽性の10倍以上存在することが判明し、小規模感染が散在していると想定され、健常小児集団の通常の生活の中でもHBVに曝露されている可能性が考えられた。
・若年初回献血者のデータを数理モデルによりHBs抗原陽性者における垂直:水平感染比率を推計した検討では、
(母子感染防止事業開始前:1981-1985年)1:0.41と垂直感染が多い。
(母子感染防止事業開始後:1986-1990年)1:3.29と水平感染が多い。
すなわち、現在の健常若年成人(献血者)では、水平感染によるHBs抗原陽性者が多くを占めていた。
<B型肝炎ワクチンの定期接種について>
・持続感染状態(キャリア)移行率は年齢により異なる;
(1歳未満)90%
(1-4歳)20-50%
(5歳以上)1%以下
・キャリアのうち10-15%が慢性肝炎に移行し、さらにそれらの10-15%が肝硬変/肝がんに進行する。
・WHOは1991年にB型肝炎ワクチンのユニバーサル・ワクチネーションを全世界の国々が実施するように勧告した。
・日本で用いられるB型肝炎ワクチンは以下の2つで、スケジュールに沿った3回接種で効果が20年以上期待できる。2つのワクチンには交叉反応が認められることから、いずれのワクチンを接種しても両方の遺伝子型に有効性が期待できる。
(ビームゲン®)化血研:遺伝子型C由来
(ヘプタバックスII®)MSD:遺伝子型A由来
<参考>
・「B型肝炎ワクチンに関するファクトシート」(厚生労働省、2010年)
<化学療法施行時のB型肝炎ウイルスの再活性化>
・いわゆる一過性感染でHBVは排除されたと考えられていた既感染例(HBs抗原陰性、HBc抗体またはHBs抗体陽性)でもHBVの再活性化が起こりえることが判明している。
・血液腫瘍のみでなく固形がんの化学療法を行う場合にも生じている。
・再活性化例では、化学療法を中止せざるを得なくなり、時には重症肝炎や劇症肝炎を起こして命に関わることが多い。
・再活性化による肝障害は未然に防ぐことが可能である場合が多い。
・日本での化学療法施行令のHBs抗原陽性割合は1-3%、HBs抗体またはHBc抗体の陽性割合は20-30%前後存在し、これらの患者ではHBV再活性化リスクがある。
・HBV再活性化の定義:
1.HBs抗原陽性例
①HBV DNAが10倍以上の上昇
②HBe抗原陰性例で、HBe抗原が陽性化
2.HBs抗原陰性で、HBc抗体またはHBs抗体陽性例
①HBs抗原が陽性化
②HBV DNA検出感度以下の例でHBV DNAの陽性化
・再活性化の現状:
1.HBs抗原陽性例:あらゆる癌腫や抗がん剤で20-50%の頻度。
2.HBs抗原陰性で、HBc抗体またはHBs抗体陽性例:2001年のDerviteらによる悪性リンパ腫に対するリツキシマブ併用化学療法例における症例報告に始まり、以降のリツキシマブによる再活性化報告では2.7-23.8%(10%前後)の頻度。固形がんに対するほかの化学療法においては0.3-9.3%(およそ数%)の頻度。
・HBV再活性化に関するガイドラインが世界各国から発表されている。日本では2009年に「免疫抑制・化学療法により発症するB型肝炎対策のガイドライン」が発表された。どのGLも趣旨は同様で、化学療法を試行する場合、HBs抗原陽性例は抗ウイルス薬の予防投与を推奨しており、HBs抗原陰性でHBc抗体またはHBs抗体陽性の症例は、HBV DNAをモニタリングすることが推奨されている。
HBs抗原陰性で、HBc抗体またはHBs抗体陽性例におけるHBV DNAモニタリングの根拠として、HBV DNAが陽性化してから肝障害・肝炎が出現するまでに平均4-5ヶ月ほど穿孔するといわれており、HBV DNAを1-3ヶ月に1回モニタリングして、HBV DNAが陽性化してから抗ウイルス薬の投与を行っても肝炎の重症化は予防可能といわれている。
まずは「病原微生物検出情報 Vol.37 No.8」(2016年8月発行)より。
母子感染がコントロールされるようになった現在、B型肝炎ウイルスの感染経路は水平感染メインとなり、なかでも性交渉が70%を占めるようになりました。
かつ、近年増えてきた欧米由来の遺伝子型Aは従来日本で検出されてきた遺伝子型Cより慢性化率が高い、つまり肝硬変・肝がんにつながりやすいという警報が発せられています。
■ <特集>急性B型肝炎 2006年4月〜2015年12月
・潜伏期は約3ヶ月間。
・感染年齢により予後が異なる:
(乳幼児)無症状のままキャリア化することが多い。
(成人)ほとんどが一過性で1-2ヶ月で治癒→ しかし1%は劇症化し、その6-7割は死亡。
※ 免疫状態が正常な成人ではキャリア化することは少ない。
乳幼児・成人のキャリアの一部が慢性肝炎となる。
・2006-2015年に報告された急性B型肝炎1933例について:
劇症肝炎44例(2%)、死亡10例
感染経路:性的接触70%(1349例)、針などの鋭利なものの刺入2.4%(47例)、輸血・血液製剤13例、母子感染3例、静注薬物常用1例。
遺伝子型(2013年以降)A49%、B20%、C31%
・輸血後肝炎対策
(1960年代後半)輸血用血液を売血中心から献血制度へ変更
(1972年)輸血用血液のHBsスクリーニング導入
(1989年)HBs抗原/HBc抗体検査実施・・・(2008年/2012年)検査方法(HBs抗原/HBc抗体)が改善され感度上昇
(1999年)核酸増幅検査(NAT, nucleic acid amplification technology)導入しウインドウ期が短縮
・母子感染対策
(1985年)「B型肝炎母子感染防止事業」開始:すべての妊婦のHBs抗原検査、HBs抗原陽性の妊婦に対するHB江抗原検査を開始
(1986年)HBVキャリアから生まれる児を対象として、HBs抗原検査、B型肝炎ワクチンおよび抗HBspH4処理ひと免疫グロブリン投与を開始。
この結果、1986年以降の出生児におけるHBs抗原陽性率は0.02-0.06%まで激減した(0.26→ 0.024%という数字も)。
この予防措置を完全に実施できれば、94-97%と高率に母子感染を防ぐことができることも判明した。
(1995年)HBs抗原陽性妊婦に対するHB江抗原検査、HBs抗原陽性妊婦から出生した児に対するHBs抗原検査、B型肝炎ワクチンおよび抗HBspH4処理ひと免疫グロブリン投与の処置が健康保険給付対象となり、助成対象がHBs抗原検査のみとなった。
(1998年)B型肝炎母子感染防止事業が一般財源化された。
(2016年)B型肝炎ワクチン定期接種化
<わが国における急性B型肝炎の現状>
・新規HBV感染者は、全国で年間10000-11000人と推定される。
・遺伝子型Aは1990年代半ばより増加傾向にあり、2010年には65%を占めるようになった。
・感染後いつまでHBsAgが検出されるか検討したところ、慢性化の定義である6ヶ月を超えて存続する例が多数存在し、12ヶ月以内に約1/3に低下していた。
→ 慢性化の定義は「発症後12ヶ月」に変更する必要があるのではないか。
・2013-2015年の小児HBV感染疫学調査(多施設共同研究)によると、HBsAg陽性は0.033%、HBc抗体陽性率は0.51%とHBs抗原陽性の10倍以上存在することが判明し、小規模感染が散在していると想定され、健常小児集団の通常の生活の中でもHBVに曝露されている可能性が考えられた。
・若年初回献血者のデータを数理モデルによりHBs抗原陽性者における垂直:水平感染比率を推計した検討では、
(母子感染防止事業開始前:1981-1985年)1:0.41と垂直感染が多い。
(母子感染防止事業開始後:1986-1990年)1:3.29と水平感染が多い。
すなわち、現在の健常若年成人(献血者)では、水平感染によるHBs抗原陽性者が多くを占めていた。
<B型肝炎ワクチンの定期接種について>
・持続感染状態(キャリア)移行率は年齢により異なる;
(1歳未満)90%
(1-4歳)20-50%
(5歳以上)1%以下
・キャリアのうち10-15%が慢性肝炎に移行し、さらにそれらの10-15%が肝硬変/肝がんに進行する。
・WHOは1991年にB型肝炎ワクチンのユニバーサル・ワクチネーションを全世界の国々が実施するように勧告した。
・日本で用いられるB型肝炎ワクチンは以下の2つで、スケジュールに沿った3回接種で効果が20年以上期待できる。2つのワクチンには交叉反応が認められることから、いずれのワクチンを接種しても両方の遺伝子型に有効性が期待できる。
(ビームゲン®)化血研:遺伝子型C由来
(ヘプタバックスII®)MSD:遺伝子型A由来
<参考>
・「B型肝炎ワクチンに関するファクトシート」(厚生労働省、2010年)
<化学療法施行時のB型肝炎ウイルスの再活性化>
・いわゆる一過性感染でHBVは排除されたと考えられていた既感染例(HBs抗原陰性、HBc抗体またはHBs抗体陽性)でもHBVの再活性化が起こりえることが判明している。
・血液腫瘍のみでなく固形がんの化学療法を行う場合にも生じている。
・再活性化例では、化学療法を中止せざるを得なくなり、時には重症肝炎や劇症肝炎を起こして命に関わることが多い。
・再活性化による肝障害は未然に防ぐことが可能である場合が多い。
・日本での化学療法施行令のHBs抗原陽性割合は1-3%、HBs抗体またはHBc抗体の陽性割合は20-30%前後存在し、これらの患者ではHBV再活性化リスクがある。
・HBV再活性化の定義:
1.HBs抗原陽性例
①HBV DNAが10倍以上の上昇
②HBe抗原陰性例で、HBe抗原が陽性化
2.HBs抗原陰性で、HBc抗体またはHBs抗体陽性例
①HBs抗原が陽性化
②HBV DNA検出感度以下の例でHBV DNAの陽性化
・再活性化の現状:
1.HBs抗原陽性例:あらゆる癌腫や抗がん剤で20-50%の頻度。
2.HBs抗原陰性で、HBc抗体またはHBs抗体陽性例:2001年のDerviteらによる悪性リンパ腫に対するリツキシマブ併用化学療法例における症例報告に始まり、以降のリツキシマブによる再活性化報告では2.7-23.8%(10%前後)の頻度。固形がんに対するほかの化学療法においては0.3-9.3%(およそ数%)の頻度。
・HBV再活性化に関するガイドラインが世界各国から発表されている。日本では2009年に「免疫抑制・化学療法により発症するB型肝炎対策のガイドライン」が発表された。どのGLも趣旨は同様で、化学療法を試行する場合、HBs抗原陽性例は抗ウイルス薬の予防投与を推奨しており、HBs抗原陰性でHBc抗体またはHBs抗体陽性の症例は、HBV DNAをモニタリングすることが推奨されている。
HBs抗原陰性で、HBc抗体またはHBs抗体陽性例におけるHBV DNAモニタリングの根拠として、HBV DNAが陽性化してから肝障害・肝炎が出現するまでに平均4-5ヶ月ほど穿孔するといわれており、HBV DNAを1-3ヶ月に1回モニタリングして、HBV DNAが陽性化してから抗ウイルス薬の投与を行っても肝炎の重症化は予防可能といわれている。